正常
晚期妊娠期间,胎心率维持在每分钟110至160次之间被视为正常范围,而161次/分钟的胎心率仅略高于此标准上限,通常仍属于可接受的生理波动范围,不必然提示胎儿异常。胎心率受多种因素影响,包括胎儿活动、母体体位、情绪状态、外界声音刺激以及监测时的孕周等,短暂性的轻度增快较为常见,临床评估需结合胎心率基线、变异、加速与减速等综合图形特征进行判断。

一、 胎心率的基础知识
胎儿心脏的跳动频率是评估其宫内健康状况的重要指标之一,通过胎心监护(Cardiotocography, CTG)可连续记录胎心率变化,为临床提供实时信息。
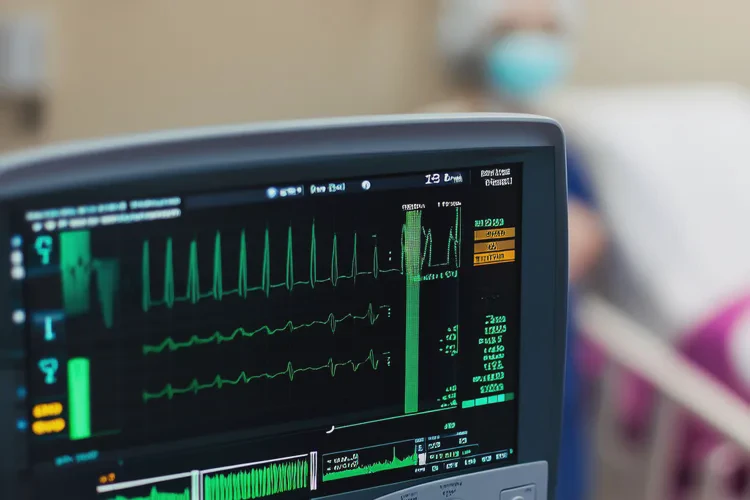
正常胎心率范围 在晚期妊娠(通常指孕28周以后),胎儿的胎心率基线应稳定在每分钟110至160次(bpm)。这一范围是基于大量临床数据确立的,能够反映胎儿中枢神经系统对心脏的正常调节功能。
胎心率变异 除了基线数值,胎心率变异(即心跳间隔的微小波动)同样关键。良好的变异(中等变异,6–25 bpm)提示胎儿神经系统发育良好、氧供充足。即使基线略高,若变异良好,通常仍视为反应性良好。
加速与减速 胎动后出现的胎心加速(上升≥15 bpm,持续≥15秒)是胎儿健康的积极信号。而减速(如早期、晚期或变异减速)则可能提示脐带受压或胎盘功能不良,需结合其他指标综合评估。
二、 胎心率161次/分钟的临床解读
当监测到胎心率为161 bpm时,应从多个维度进行分析,避免单一数值武断判断。
是否为持续性增快 短暂性胎心率升高常见于胎儿活动期,此时心率可自然上升至160 bpm以上。若胎动结束后心率能迅速回落至正常范围,则无需过度担忧。真正的胎心过速定义为基线持续≥160 bpm且维持10分钟以上。
母体因素的影响 母体状态对胎心率有直接影响。例如,发热、焦虑、脱水、低血糖或使用某些药物(如β受体激动剂用于保胎)均可导致胎心率增快。评估时需同步关注母体生命体征及近期用药史。
胎儿状况的综合评估 若胎心率持续偏高,需警惕潜在风险,如胎儿缺氧早期、感染(绒毛膜羊膜炎)、贫血或心律失常。此时应结合生物物理评分(BPP)、脐血流检测及羊水量等进一步检查。

以下表格对比了不同胎心率特征的临床意义:
| 特征 | 正常表现 | 异常警示 | 临床意义 |
|---|---|---|---|
| 基线范围 | 110–160 bpm | <110 或 >160 bpm(持续) | 基线过低或过高提示中枢抑制或应激状态 |
| 变异程度 | 中等变异(6–25 bpm) | 无变异或显著减少 | 变异缺失可能预示胎儿酸中毒或神经系统抑制 |
| 胎心加速 | 每20分钟内≥2次加速 | 无加速(尤其在胎动后) | 缺乏加速可能提示胎儿反应性差 |
| 减速类型 | 无减速或偶发变异减速 | 频繁晚期减速或延长减速 | 晚期减速常与胎盘功能不全相关 |
三、 孕期监测与应对建议
准确理解胎心率变化,有助于孕妇科学应对产检结果,避免不必要的焦虑。
定期产检的重要性 按时进行胎心监护和超声检查,可动态观察胎儿发育与宫内环境。医生会根据整体趋势而非单次数值做出判断。
自我监测方法 孕妇可在家中进行胎动计数,每日固定时间记录胎动次数。正常情况下,2小时内应有≥10次胎动。若发现胎动明显减少或异常增多,应及时就医。
异常情况的处理 若胎心率持续异常,医生可能建议吸氧、改变体位、进一步检查或提前终止妊娠。处理方案取决于孕周、病因及胎儿整体状况。
在晚期妊娠阶段,胎心率161次/分钟虽略高于标准上限,但多数情况下属于正常生理波动,尤其当胎心变异良好、存在胎心加速且无其他异常征象时,通常无需特殊干预。关键在于结合胎心监护的完整图形、母体状况及胎儿生物物理指标进行综合评估,确保对胎儿健康状况做出准确判断。
