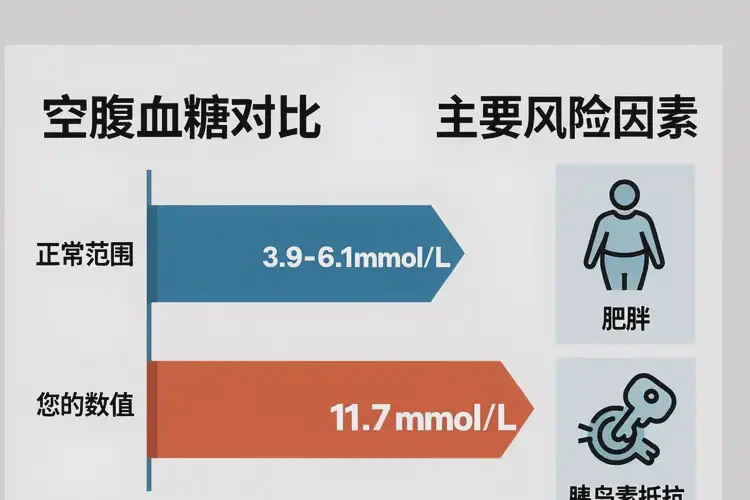
中年人早上空腹血糖11.7mmol/L属于严重高血糖状态
空腹血糖是诊断糖尿病的核心指标之一,正常范围为3.9~6.1mmol/L,11.7mmol/L已远超临界值,提示机体糖代谢严重紊乱。这种情况可能由1型/2型糖尿病、胰岛素抵抗、饮食不当、肥胖等多种因素引起,若不及时干预,长期高血糖会损伤血管、神经、肾脏等器官,增加心脑血管疾病、糖尿病肾病、视网膜病变等并发症风险。对于中年人而言,由于身体代谢能力逐渐下降,更需警惕血糖异常背后的潜在危害,尽早明确病因并采取针对性措施。
一、中年人早上空腹血糖11.7mmol/L的核心原因
1. 糖尿病相关因素
中年人是2型糖尿病的高发群体,其发病与胰岛素抵抗和胰岛β细胞功能衰退密切相关。1型糖尿病虽多见于青少年,但部分中年人可能因自身免疫异常(如病毒感染、遗传因素)诱发,导致胰岛β细胞被破坏,胰岛素分泌绝对不足,无法有效降低血糖。妊娠糖尿病史、特殊类型糖尿病(如胰腺疾病所致)也可能导致空腹血糖升高。
2. 生活方式因素
饮食不当:长期摄入高糖(如奶茶、蛋糕)、高脂(如油炸食品、肥肉)、高热量食物,会导致葡萄糖摄入过量,超出胰岛β细胞的代谢能力,使血糖升高。
运动不足:缺乏规律运动(如每周运动少于3次、每次少于30分钟)会降低身体代谢率,减少肌肉对葡萄糖的摄取和利用,加重胰岛素抵抗。
肥胖:尤其是中心性肥胖(男性腰围≥90cm、女性≥85cm),脂肪细胞会分泌肿瘤坏死因子-α、瘦素等炎症因子,干扰胰岛素信号传导,降低胰岛素敏感性,导致血糖无法正常进入细胞。
3. 药物与应激因素
药物影响:某些药物(如糖皮质激素、β受体阻滞剂、避孕药)会干扰糖代谢,导致胰岛素抵抗或胰高血糖素分泌增加,引起血糖升高。
应激状态:熬夜、精神紧张、感染(如肺炎、尿路感染)、手术等应激情况,会促使身体分泌肾上腺素、皮质醇等升糖激素,抑制胰岛素作用,导致空腹血糖升高。
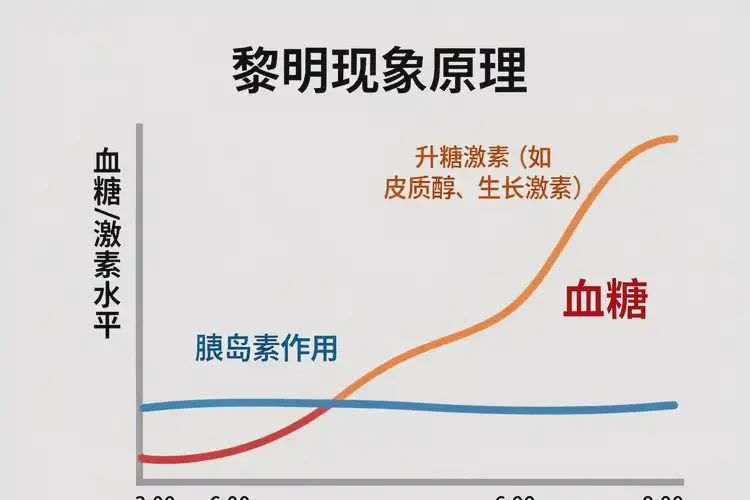
4. 黎明现象与苏木杰反应
黎明现象:清晨3~9点,人体会分泌生长激素、皮质醇、胰高血糖素等升糖激素,对抗胰岛素的作用,导致肝糖原输出增加,血糖升高。中年人由于胰岛β细胞功能下降,对升糖激素的对抗能力减弱,更容易出现黎明现象。
苏木杰反应:夜间低血糖(如未按时进食、胰岛素过量)会刺激身体分泌更多升糖激素,导致清晨空腹血糖反跳性升高。这种情况常见于使用胰岛素或磺脲类药物的中年糖尿病患者。
| 原因类型 | 具体因素 | 作用机制 | 中年人高发原因 |
|---|---|---|---|
| 糖尿病相关 | 2型糖尿病 | 胰岛素抵抗+胰岛β细胞功能衰退 | 代谢能力下降,胰岛素敏感性降低,易出现胰岛素抵抗 |
| 1型糖尿病 | 自身免疫破坏胰岛β细胞,胰岛素分泌绝对不足 | 少见,但中年人若有遗传背景或病毒感染(如腮腺炎病毒),仍可能诱发 | |
| 生活方式 | 高糖高脂饮食 | 葡萄糖摄入过量,超出胰岛代谢能力 | 中年人社交应酬多,易摄入过多甜点、油炸食品 |
| 运动不足 | 代谢率降低,肌肉摄取葡萄糖减少 | 工作压力大、久坐时间长,缺乏规律运动 | |
| 肥胖(尤其是中心性肥胖) | 脂肪细胞分泌炎症因子,干扰胰岛素信号 | 中年后新陈代谢减慢,脂肪易堆积在腹部 | |
| 药物与应激 | 糖皮质激素(如泼尼松) | 增加肝糖原输出,减少外周组织对葡萄糖的摄取 | 中年人常因关节炎、哮喘等疾病使用此类药物 |
| 熬夜/精神紧张 | 升高肾上腺素、皮质醇,抑制胰岛素作用 | 中年人工作压力大,熬夜加班频繁 | |
| 黎明现象与苏木杰反应 | 黎明现象 | 清晨升糖激素分泌高峰,对抗胰岛素 | 中年人胰岛β细胞功能下降,对抗升糖激素的能力减弱 |
| 苏木杰反应 | 夜间低血糖刺激升糖激素分泌,导致清晨反跳性高血糖 | 中年糖尿病患者使用胰岛素或磺脲类药物时,易因剂量不当出现夜间低血糖 |

二、中年人早上空腹血糖11.7mmol/L的应对建议
1. 及时就医明确诊断
空腹血糖11.7mmol/L已达到糖尿病诊断标准(空腹≥7.0mmol/L),需尽快到内分泌科就诊,完善糖化血红蛋白(反映近2~3个月平均血糖)、口服葡萄糖耐量试验(OGTT,评估餐后血糖)、胰岛素释放试验(评估胰岛功能)等检查,明确是否为糖尿病及糖尿病类型。
2. 调整生活方式(基础干预)
饮食控制:遵循“低糖、低脂、高纤维”原则,减少精制碳水(如白米饭、白面包)摄入,增加全谷物(如燕麦、糙米)、蔬菜(如菠菜、西兰花)、优质蛋白(如鱼、鸡胸肉)比例;每日热量摄入控制在合理范围(如体重60kg的中年人,每日约1800~2000千卡),避免暴饮暴食。
规律运动:每周进行150分钟以上中等强度有氧运动(如快走、慢跑、游泳),每次30~60分钟;同时可搭配每周2~3次力量训练(如举哑铃、深蹲),增加肌肉量,提高胰岛素敏感性。
控制体重:通过饮食和运动将体重指数(BMI)控制在18.5~23.9kg/m²之间,减少中心性肥胖(男性腰围<90cm、女性<85cm),改善胰岛素抵抗。
3. 药物治疗(必要时)
若生活方式干预3个月后血糖仍未达标(空腹<7.0mmol/L),需在医生指导下使用药物治疗。常用药物包括:
- 二甲双胍:一线用药,通过减少肝糖原输出、增加外周组织对葡萄糖的摄取发挥作用,适用于超重或肥胖的2型糖尿病患者;
- 磺脲类药物(如格列美脲):促进胰岛素分泌,适用于胰岛β细胞功能尚存的2型糖尿病患者;
- 胰岛素:若口服药物效果不佳或存在严重高血糖(如空腹>13.9mmol/L)、酮症酸中毒等情况,需使用胰岛素强化治疗。
4. 监测与随访
定期监测空腹血糖(每周2~3次)、餐后2小时血糖(每周1~2次),每3~6个月复查糖化血红蛋白(目标值<7%);同时关注并发症迹象(如手脚麻木、视力下降、泡沫尿),每年进行眼底、肾功能、心电图等检查,早发现早治疗。
中年人早上空腹血糖11.7mmol/L需高度重视,及时明确病因并采取针对性措施。无论是糖尿病还是生活方式因素引起的,都应通过饮食、运动、药物等综合管理,将血糖控制在合理范围,降低并发症风险。定期监测和随访是维持血糖稳定的关键,有助于提高生活质量,延长健康寿命。