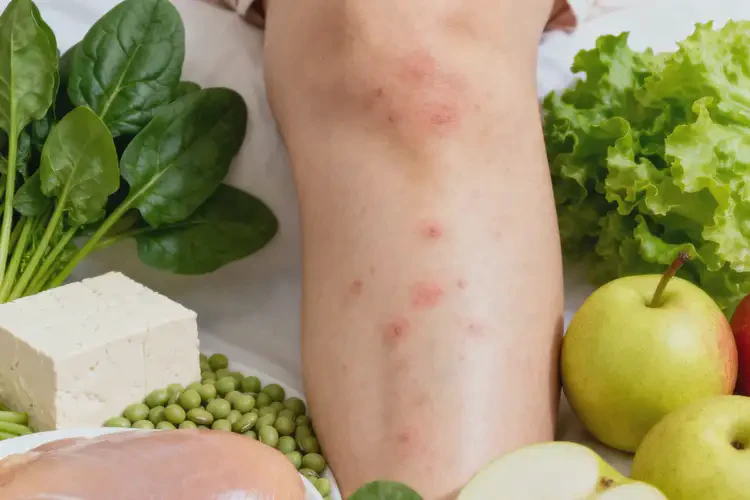
需严格避免的食物主要分为4 大类,包括高致敏性食物、辛辣刺激性食物、高糖食物及 “发性” 食物。哺乳期妈妈小腿出现湿疹时,饮食规避需围绕减少过敏诱发与炎症加重展开,核心是远离高致敏性食物(如牛奶、海鲜等)、辛辣刺激性食物(如辣椒、花椒等)、高糖食物(如糖果、蛋糕等)及传统意义上的 “发性” 食物(如羊肉、狗肉等),同时需结合个体过敏史调整,避免因食物成分通过乳汁或直接影响母体代谢,导致湿疹症状加剧。
一、高致敏性食物:核心规避类别
高致敏性食物含有的异体蛋白易引发机体过敏反应,激活组胺等致痒介质,直接加重湿疹的红斑、瘙痒症状。哺乳期妈妈需重点排查并严格避免。
| 食物类别 | 典型示例 | 风险特点 | 规避建议 |
|---|---|---|---|
| 乳制品 | 牛奶、酸奶、奶酪、黄油 | 乳清蛋白、酪蛋白为常见致敏原,易通过乳汁传递 | 完全规避,可选用低敏植物蛋白替代 |
| 海鲜类 | 虾、蟹、贝类、深海鱼(金枪鱼、三文鱼) | 蛋白质结构特殊,致敏性强,易诱发急性湿疹发作 | 明确过敏者终身规避,可疑者至少停药期规避 |
| 禽蛋类 | 鸡蛋(尤其是蛋清)、鸭蛋、鹌鹑蛋 | 卵白蛋白为主要致敏成分,发生率较高 | 先规避蛋清,症状缓解后可尝试蛋黄,逐步排查 |
| 坚果类 | 花生、核桃、杏仁、腰果 | 含有的植物蛋白与油脂易引发过敏,且反应较剧烈 | 包括坚果制品(如坚果酱、含坚果糕点)均需规避 |
| 特定水果 | 芒果、菠萝、草莓、猕猴桃 | 含有的蛋白酶或植物碱易刺激皮肤黏膜,加重炎症 | 规避新鲜果实及果汁,避免接触果皮汁液 |
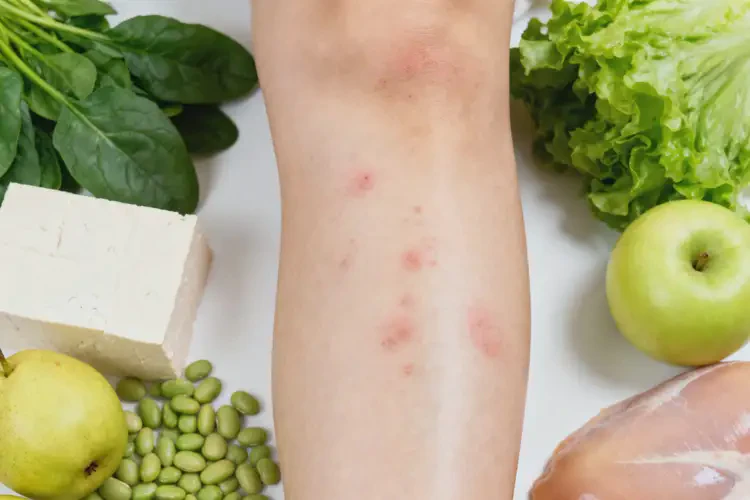
二、辛辣刺激性食物:减少炎症诱因
辛辣刺激性食物会刺激母体消化系统,引发体内湿热积聚,同时激活炎症反应通路,导致湿疹瘙痒加剧、渗出增多,需全面避免。
- 辛辣调味料:辣椒、花椒、胡椒、芥末、咖喱等是典型代表,其含有的辣椒素等成分可通过血液循环影响皮肤状态,加重小腿湿疹的红斑与瘙痒症状,需从烹饪中完全剔除。
- 刺激性蔬菜:生蒜、生葱、韭菜、洋葱等,生食时刺激性较强,即使熟食也可能诱发炎症反应,建议湿疹发作期避免食用,缓解后可少量尝试熟食。
- 刺激性饮品:浓茶、咖啡、酒精饮品(如白酒、啤酒、红酒),其中的咖啡因、酒精会刺激神经末梢,加重皮肤瘙痒感,同时影响皮肤屏障修复,需严格禁止。

三、高糖食物:抑制皮肤修复
高糖食物会导致母体血糖快速升高,引发糖化反应,抑制皮肤屏障功能修复,同时加剧体内炎症介质释放,延长湿疹病程,需严格限制摄入。
| 食物类别 | 典型示例 | 危害机制 | 替代建议 |
|---|---|---|---|
| 精制糖类 | 白砂糖、冰糖、红糖、蜂蜜 | 快速升高血糖,促进炎症因子分泌 | 用天然甜味食材(如南瓜、红薯)少量调味 |
| 甜食糕点 | 蛋糕、饼干、糖果、巧克力 | 高糖 + 油脂双重刺激,影响皮肤代谢 | 选择无糖全麦制品,控制每日摄入量 |
| 含糖饮品 | 碳酸饮料、奶茶、甜味果汁饮料 | 高果糖含量加速皮肤屏障损伤,加重干燥脱屑 | 饮用温开水、淡柠檬水(无柠檬皮) |
| 加工零食 | 薯片、膨化食品、蜜饯 | 高糖、高盐、添加剂多重刺激,不利于炎症消退 | 替换为新鲜蔬菜条、无糖酸奶(非乳制品) |

四、“发性” 食物:传统经验与现代认知结合
传统医学中的 “发性” 食物多具有温热性质或易引发机体反应的特点,现代研究证实此类食物部分含致敏成分或刺激炎症因子,湿疹发作期需谨慎规避。
- 温热性肉类:羊肉、狗肉、鹿肉等,其温热性质易加重皮肤 “湿热” 状态,导致湿疹浸润肥厚、瘙痒加剧,尤其慢性湿疹患者需重点规避。
- 部分水产:带鱼、黄花鱼、虾蛄等,虽属于海鲜类,但也被归为 “发物”,其致敏性与刺激性均较强,发作期需与其他海鲜类同步规避。
- 发酵类食物:腐乳、豆豉、臭豆腐等,发酵过程中产生的代谢产物可能刺激机体,对于敏感体质妈妈易诱发湿疹复发,建议发作期避免食用。
哺乳期妈妈小腿湿疹的饮食规避需遵循 “个体差异” 原则,在严格规避上述 4 大类食物的基础上,可通过 “记录饮食日记” 追踪症状变化,逐步排查可疑食物。同时需保证优质蛋白(如低敏瘦肉、豆制品)、维生素(如绿叶蔬菜、温和水果)的摄入,助力皮肤屏障修复。若规避饮食后症状仍无改善,需及时就医进行过敏原检测与规范治疗。