约20%-30%的轻症病例可能实现自愈,但多数情况需要干预。
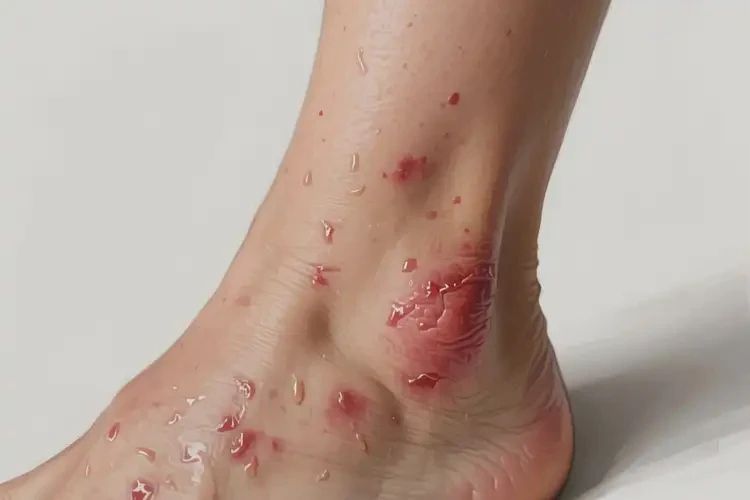
女性小腿部位出现湿疹,其能否自愈并非绝对,而是取决于湿疹的类型、严重程度、个体体质以及诱发因素是否能够被有效规避。对于一些由单一、短暂刺激因素引发的轻度、局限性湿疹,当诱因被及时去除后,机体免疫系统可能通过自我调节使皮肤屏障功能逐步恢复,从而实现自愈。由于小腿部位特殊的生理结构和环境因素,如血液循环相对较慢、皮肤干燥、易受摩擦和外界刺激等,导致湿疹往往反复发作或迁延不愈,多数情况下需要通过科学的护理和医疗干预才能有效控制。
一、影响小腿湿疹自愈的关键因素
1. 湿疹的类型与严重程度
不同类型的湿疹,其自愈可能性差异巨大。急性湿疹若病因明确且轻微,可能在去除诱因后较快好转。而慢性湿疹,特别是发生在小腿的淤积性湿疹,其病理基础是深层的血液循环障碍和皮肤结构的慢性改变,几乎不可能自愈,必须通过治疗改善根本问题。
| 湿疹类型 | 自愈可能性 | 主要特点 | 常见诱因 |
|---|---|---|---|
| 急性湿疹 | 较高 | 红斑、丘疹、水疱,瘙痒剧烈 | 接触过敏原、刺激物 |
| 亚急性湿疹 | 中等 | 红肿减轻,鳞屑、结痂增多 | 急性期处理不当 |
| 慢性湿疹 | 极低 | 皮肤肥厚、苔藓样变、干燥 | 长期反复刺激、搔抓 |
| 淤积性湿疹 | 几乎无 | 小腿下段内侧,伴色素沉着、溃疡 | 下肢静脉曲张、血液循环不畅 |
2. 个体差异与免疫状态
患者的免疫系统功能状态是决定湿疹走向的核心。免疫力较强、无系统性疾病的年轻女性,其皮肤屏障的自我修复能力相对较好,自愈的几率会随之增加。相反,若患者本身患有特应性体质(如伴有过敏性鼻炎、哮喘等),或存在糖尿病等慢性代谢性疾病,其免疫系统常处于紊乱或应激状态,湿疹不仅难以自愈,还可能因轻微刺激而急剧加重。
3. 诱发因素的持续存在
湿疹的自愈有一个至关重要的前提:彻底脱离并避免所有已知的诱发因素。小腿湿疹的常见诱因包括但不限于:物理性摩擦(如裤袜材质过硬)、化学性刺激(如不当的护肤产品、清洁剂)、环境因素(如干燥、潮湿气候)以及内在因素(如精神压力、内分泌波动)。如果这些持续存在的刺激源不被清除,皮肤的炎症反应将无法平息,自愈便无从谈起。
二、促进小腿湿疹自愈的科学方法
1. 基础皮肤护理:重建皮肤屏障
无论湿疹能否自愈,强化皮肤护理都是控制病情、促进康复的基石。这相当于为皮肤的自我修复创造最佳条件。
- 温和清洁:使用水温接近体温(约32-37℃)的清水沐浴,避免使用碱性过强的肥皂或沐浴露,沐浴时间控制在10-15分钟内。
- 深度保湿:沐浴后3分钟内,趁皮肤尚湿时,立即涂抹大量无香料、无刺激的医用保湿霜或软膏。每日至少涂抹2-3次,尤其在感觉干燥或瘙痒时随时补涂,以锁住水分,修复受损的皮肤屏障。
- 避免搔抓:搔抓会直接破坏皮肤结构,引发“瘙痒-搔抓”恶性循环,是导致湿疹慢性化的主要行为。可通过冷敷、轻拍或遵医嘱使用止痒药物来缓解不适。
2. 精准识别与管理诱因
主动排查并规避生活中的潜在“地雷”,是帮助湿疹走向自愈或减少复发的关键一步。
- 衣物选择:穿着宽松、柔软、透气的纯棉衣物,避免羊毛、化纤等材质直接接触小腿皮肤。
- 环境控制:保持室内适宜的湿度(约50%-60%),避免过度干燥。勤换洗床单、被套,减少尘螨等过敏原。
- 饮食调整:虽然食物与湿疹的关系因人而异,但部分患者可能对特定食物(如海鲜、坚果、辛辣食物)不耐受。建议记录饮食日记,观察并规避可能加重病情的食物。
3. 生活方式与内在调理
身体的整体健康状况深刻影响着皮肤的表现。
- 压力管理:长期的精神紧张、焦虑会通过神经-内分泌-免疫网络影响皮肤状态,诱发或加重湿疹。通过冥想、瑜伽、适度运动等方式调节情绪至关重要。
- 改善循环:对于有下肢静脉曲张倾向的女性,避免久站久坐,休息时适当抬高患肢,穿着医用弹力袜,有助于改善小腿的血液循环,对预防和治疗淤积性湿疹意义重大。

三、何时必须寻求医疗干预
当出现以下情况时,意味着湿疹可能无法依靠自身力量自愈,必须及时寻求专业皮肤科医生的帮助:
- 症状严重:瘙痒剧烈,严重影响睡眠和日常生活;皮疹范围广泛,或出现明显渗液、糜烂、结痂。
- 感染迹象:皮损处出现黄色脓液、结黄绿色痂皮,或伴有红肿热痛,提示可能继发了细菌感染。
- 自行处理无效:经过严格的日常护理和诱因规避2-4周后,症状未见明显好转甚至持续加重。
- 出现并发症:小腿皮肤因长期湿疹和搔抓出现色素沉着、皮肤增厚如皮革,甚至形成不易愈合的溃疡。
医生会根据具体情况,制定个体化的治疗方案,可能包括外用糖皮质激素、钙调神经磷酸酶抑制剂以控制炎症,口服抗组胺药以止痒,使用抗生素控制感染,或针对淤积性湿疹进行血液循环改善的综合治疗。
女性小腿上的湿疹能否自愈是一个复杂的问题,轻症且诱因明确者存在自愈的可能,但多数情况下,尤其是慢性或与血液循环相关的湿疹,需要患者通过科学的皮肤护理、生活方式调整以及必要的医疗干预来共同管理。积极面对,正确处理,才是控制湿疹、提升生活质量的最有效途径。