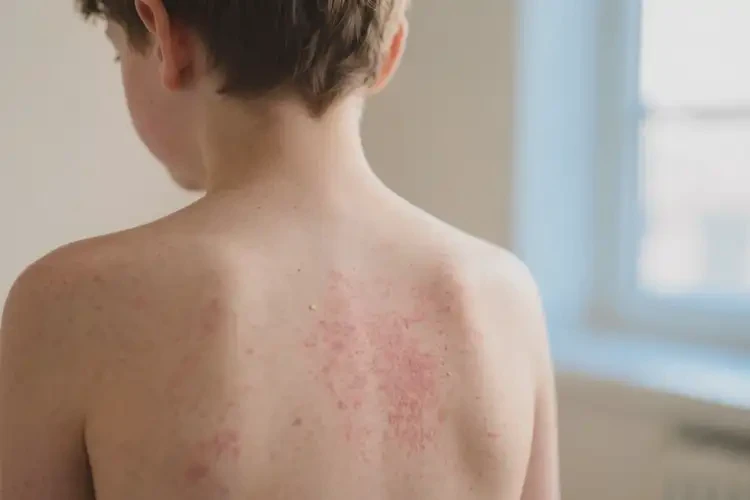
约70%的新生儿湿疹在2岁前明显好转,90%在学龄期前可自愈
新生儿湿疹是否能自愈取决于病情严重程度、护理措施、环境控制及个体体质等多重因素。轻度湿疹(如局部红斑、干燥脱屑)通过科学护理多数可在数周至数月内缓解;中重度湿疹(大面积渗液、糜烂或继发感染)通常无法自愈,需及时医疗干预。多数患儿随年龄增长(尤其2岁后)免疫功能完善和皮肤屏障成熟,症状会逐渐减轻,但过敏体质或遗传背景可能增加复发风险。
一、自愈可能性及关键影响因素
1. 自愈率与年龄阶段的关系
新生儿湿疹的自愈概率随年龄增长呈现明显差异:
- 0-1岁:约40%-50%患儿在2岁前症状减轻,但易因食物过敏、皮肤屏障脆弱反复复发;
- 1-3岁:自愈率提升至60%-70%,免疫发育成熟和环境刺激减少是主要原因;
- 3岁以上:持续湿疹的自愈率降至30%以下,需警惕特应性皮炎等慢性倾向。
2. 影响自愈的核心因素对比
| 影响因素 | 促进自愈的条件 | 阻碍自愈的条件 |
|---|---|---|
| 病情严重程度 | 轻度(局部红斑、干燥脱屑,无渗出) | 重度(大面积渗液、糜烂、脓疱或继发感染) |
| 护理措施 | 每日保湿≥2次、避免过度清洁、使用无刺激润肤剂 | 过度清洗、使用碱性沐浴产品、未及时保湿 |
| 环境条件 | 室温22-26℃、湿度40%-60%,无过敏原暴露 | 高温潮湿、尘螨/花粉/动物皮屑持续刺激 |
| 过敏与遗传 | 无家族过敏史,明确规避过敏原(如牛奶蛋白) | 父母有湿疹/鼻炎史,持续接触过敏原 |
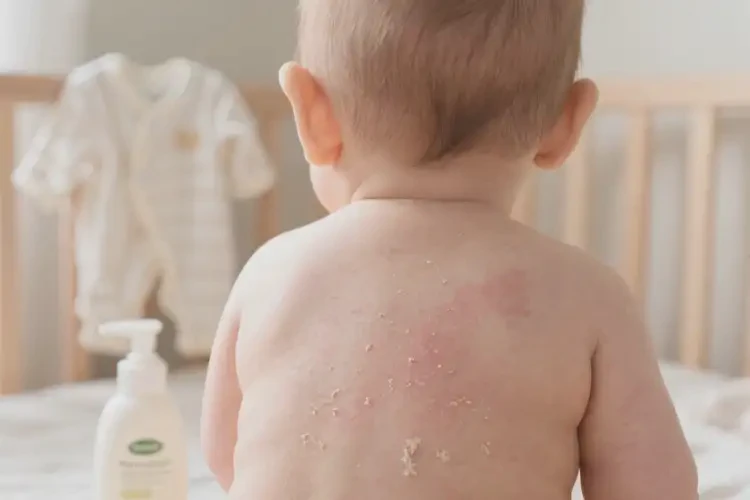
二、临床表现与分型
1. 典型症状与好发部位
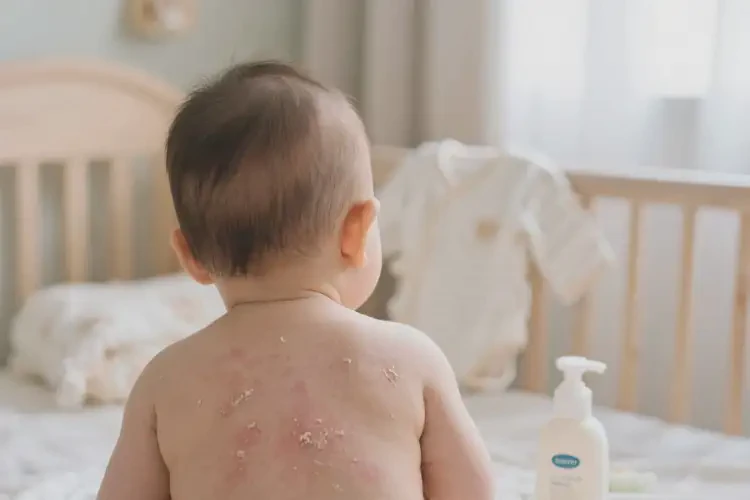
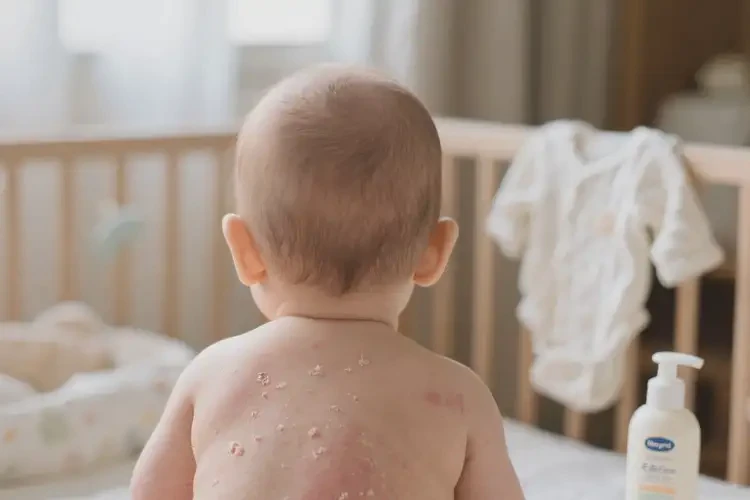
核心症状:皮肤发红、密集丘疹、干燥脱屑、剧烈瘙痒,遇热或潮湿环境症状加重。严重时出现水疱、渗液及黄色结痂。
好发部位:初期多见于头面部(额部、双颊、头皮),随病情进展可蔓延至颈部、肩部、躯干及四肢屈侧。
2. 临床分型及特点
| 分型 | 好发人群 | 皮疹特点 | 常见部位 |
|---|---|---|---|
| 渗出型 | 肥胖婴儿 | 红斑基础上的水疱、渗液,伴黄色油腻性结痂 | 面颊、头皮、耳廓 |
| 干燥型 | 瘦弱婴儿、秋冬季 | 淡红色斑片、密集小丘疹,覆灰白色糠状鳞屑 | 面部、躯干、四肢伸侧 |
| 脂溢型 | 新生儿(出生1-2周) | 头皮、眉弓处黄色油腻性结痂,轻度糜烂 | 头皮、眉弓、耳后 |
三、护理与治疗原则
1. 基础护理措施
- 皮肤清洁:使用32-38℃温水洗澡,时间<10分钟,避免碱性沐浴剂;洗后3分钟内涂抹无香料润肤剂(如凡士林),每日保湿≥2次。
- 环境管理:穿纯棉宽松衣物,避免羊毛、化纤刺激;定期除螨,保持室内通风,避免高温潮湿。
- 饮食注意:母乳喂养母亲需规避辛辣、海鲜等易过敏食物;添加辅食时单一品种逐步引入,观察48小时无异常后再添加新食物。
2. 治疗干预指征与常用药物
需就医的情况:湿疹持续超过2周无改善、渗液增多伴发热、婴儿因瘙痒哭闹影响睡眠进食。
药物选择:
- 轻度炎症:炉甘石洗剂、氧化锌软膏;
- 中重度炎症:弱效激素药膏(如1%氢化可的松乳膏)、钙调神经磷酸酶抑制剂(如0.03%他克莫司软膏);
- 继发感染:外用抗生素(如莫匹罗星软膏)。
四、预防与长期管理
1. 孕期与新生儿期预防
- 孕期管理:母亲减少过敏原接触,避免吸烟及二手烟暴露,降低胎儿过敏体质风险。
- 新生儿护理:出生后1个月内避免过度清洁,每日涂抹保湿剂,选择低敏配方奶粉(如有家族过敏史)。
2. 长期复发风险控制
- 定期评估过敏原(如食物、尘螨),明确后持续规避;
- 春秋季加强保湿,冬季避免暖气直吹皮肤,夏季减少汗液刺激;
- 过敏体质患儿需长期随访,警惕发展为哮喘、过敏性鼻炎等特应性疾病。
新生儿湿疹的自愈潜力与科学护理密切相关,多数轻中度病例通过保湿、环境控制和饮食管理可实现症状缓解,家长无需过度焦虑。但需密切关注皮疹变化,中重度或持续不愈者应及时就医,避免因延误治疗导致皮肤屏障永久性损伤或慢性炎症。