牛奶、鸡蛋、花生、小麦、大豆、鱼、坚果
小孩身上长湿疹日常应避免吃什么需根据个体差异和过敏原检测结果而定,但临床上常见的食物过敏原多集中于几类高蛋白或易致敏的食品。湿疹是一种慢性、复发性、炎症性皮肤病,其发病与遗传、免疫异常、皮肤屏障功能障碍及环境因素密切相关。在儿童中,尤其是婴幼儿期,部分湿疹与食物过敏存在关联,因此识别并规避可能诱发或加重湿疹的特定食物是日常管理的重要环节。并非所有湿疹患儿都对食物过敏,盲目忌口可能导致营养不良,故应在医生指导下进行科学排查。
一、常见致敏食物及其影响机制
湿疹患儿的皮肤屏障受损,外界刺激物和过敏原更易侵入,引发免疫反应。某些食物中的蛋白质可作为抗原,激活免疫系统,导致IgE介导或非IgE介导的过敏反应,进而诱发或加重湿疹症状。了解这些食物的种类及作用机制,有助于家长进行初步判断和干预。
高致敏性动物蛋白 动物性食品中,富含蛋白质的食物更容易成为过敏原。其中,牛奶和鸡蛋是最常见的诱因,尤其在2岁以下婴幼儿中更为普遍。牛奶蛋白(如酪蛋白、乳清蛋白)可通过消化道吸收进入血液循环,引发全身性炎症反应。鸡蛋中的卵白蛋白和卵类黏蛋白也是强致敏源,常导致皮肤瘙痒、红斑加剧。
常见植物性致敏食物 某些植物来源的食物同样具有较强致敏性。花生和坚果(如杏仁、核桃)含有多种稳定蛋白,耐热耐消化,即使烹饪后仍可能引发过敏。大豆和小麦则因广泛存在于加工食品中,容易被忽视,但其含有的特定蛋白可激活Th2型免疫反应,促进湿疹发展。
海鲜类食物 鱼类(如鲑鱼、鳕鱼)和甲壳类(如虾、蟹)富含异种蛋白,易引起速发型过敏反应。虽然鱼类也含有有益皮肤健康的Omega-3脂肪酸,但对于已明确对其过敏的患儿,摄入后可能导致湿疹急性发作。
以下为常见致敏食物及其特点对比:
| 食物类别 | 常见代表 | 致敏蛋白类型 | 是否常见于婴幼儿 | 是否可通过烹饪降低致敏性 |
|---|---|---|---|---|
| 乳制品 | 牛奶、奶酪 | 酪蛋白、β-乳球蛋白 | 是 | 否 |
| 蛋类 | 鸡蛋 | 卵白蛋白、卵类黏蛋白 | 是 | 部分降低 |
| 坚果类 | 花生、核桃 | Ara h 2、Jug r 1 | 是 | 否 |
| 谷物类 | 小麦、大豆 | 麦谷蛋白、大豆Gly m 4 | 是 | 否 |
| 海鲜类 | 鱼、虾 | Parvalbumin、Tropomyosin | 较少(随年龄增加) | 否 |
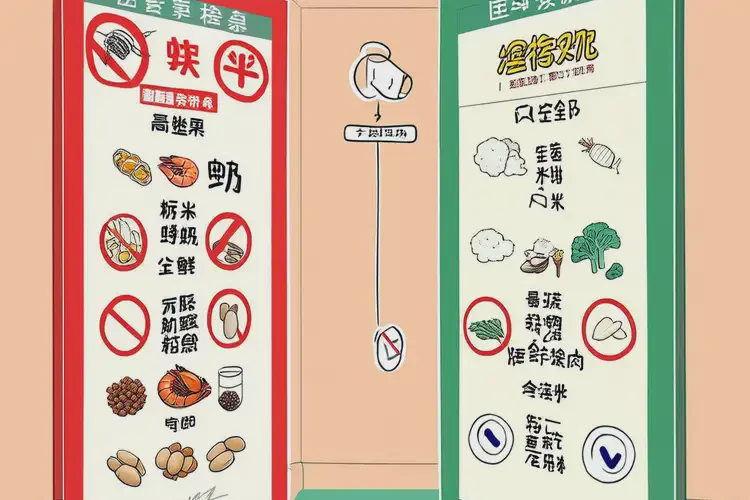
二、如何科学识别与管理饮食诱因
面对湿疹患儿,家长常急于通过忌口来缓解症状,但不加区分地限制饮食可能造成营养失衡,影响生长发育。必须采取科学方法识别真正的致敏食物。
过敏原检测与专业评估 建议在皮肤科或变态反应科进行血清特异性IgE检测或皮肤点刺试验,以筛查潜在过敏原。但需注意,阳性结果仅表示致敏状态,并不代表一定引起临床症状,必须结合病史综合判断。
食物回避-激发试验 在医生指导下进行饮食排除法:暂停可疑食物2-4周,观察湿疹是否改善;随后逐项重新引入,记录症状变化。此方法虽耗时,但能有效确认个体化诱因。
阅读食品标签与交叉反应防范 许多加工食品含有隐匿性过敏原,如含乳制品的饼干、含大豆的调味品等。家长应学会阅读配料表,警惕“可能含有”等提示语。某些花粉过敏者可能存在口腔过敏综合征,食用相关水果(如苹果、桃)也可能间接影响湿疹。

三、日常饮食管理建议
合理的饮食管理不仅能减少湿疹发作频率,还能保障患儿营养均衡。
个体化饮食方案 不应一刀切地禁止所有高致敏食物。对于未确诊过敏的儿童,无需预防性忌口。母乳喂养期间,母亲亦不必盲目回避特定食物,除非婴儿有明确反应。
替代食物选择 若需回避某类食物,应寻找营养相当的替代品。例如,对牛奶过敏者可选用深度水解配方或氨基酸配方奶粉;对小麦过敏者可用大米、玉米等谷物替代。
营养支持与皮肤屏障修复 增加富含维生素D、锌和必需脂肪酸的食物摄入,有助于调节免疫和修复皮肤屏障。适量摄入发酵食品(如无添加酸奶)可能有益于肠道菌群平衡,间接改善湿疹。
对于湿疹患儿而言,饮食管理是整体治疗策略的一部分,而非唯一手段。避免盲目忌口、坚持规范用药、做好皮肤保湿、减少环境刺激同样至关重要。在专业指导下,通过科学方法识别并规避真正引发症状的特定食物,才能实现长期稳定的病情控制,助力孩子健康成长。