3-6个月是关节置换术后疼痛逐渐减轻、功能恢复的关键周期,多数患者在此期间可实现生活自理,但完全回归高强度运动需更长时间。
关节置换术后疼痛康复是患者重获关节功能、提高生活质量的核心环节,其目标不仅是缓解手术创伤带来的疼痛,更是通过系统训练预防肌肉萎缩、关节粘连、深静脉血栓等并发症,逐步恢复关节活动度与肌肉力量,最终实现生活自理及低冲击运动能力。科学的康复需结合早期止痛、分阶段训练、并发症预防三大核心,兼顾个体差异(如年龄、基础疾病、假体类型),确保安全与效果。
一、术后疼痛管理:从急性到慢性的全程控制
疼痛评估与药物干预
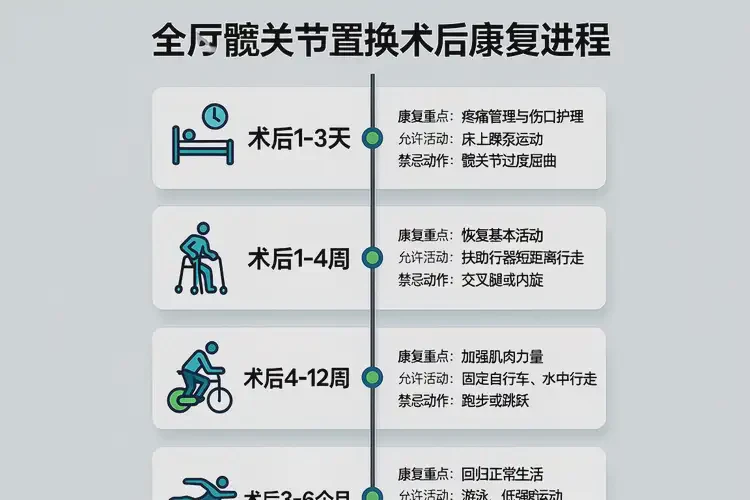
术后疼痛分为急性创伤痛(1-2周,刀口及周围组织炎症所致)与康复期疼痛(2-6周,肌肉韧带适应新关节结构所致)。急性期需通过静脉镇痛泵(术后2-3天)快速缓解疼痛,随后过渡至口服非甾体抗炎药(如塞来昔布、洛索洛芬钠),用药需严格遵循医嘱,避免自行增减剂量(常见副作用包括胃部不适、头晕)。若疼痛持续加重或伴随红肿、发热,需警惕感染或假体松动,应及时就医。物理治疗与自我缓解
冷敷与抬高患肢是早期消肿止痛的有效手段:术后1-2周内,每小时进行踝泵运动(勾脚尖→绷脚尖,持续2-3分钟),促进下肢血液循环,预防深静脉血栓的同时缓解肿胀;用冰袋冷敷关节(每次15分钟,每日3-4次),可减轻炎症反应;睡眠时将患肢抬高至高于心脏水平,促进静脉回流。热敷(术后2周后,每日15-20分钟)、按摩(轻柔向心性按摩)也可辅助缓解慢性疼痛。
二、分阶段康复训练:从被动到主动的功能重建
(一)早期康复(术后0-2周):消肿止痛与基础肌力训练
此阶段重点是预防并发症(如深静脉血栓、关节僵硬),为后续训练打下基础。
基础肌力训练:
- 股四头肌等长收缩:仰卧位,保持膝关节伸直,收缩大腿前侧肌肉5-10秒后放松,每小时10-15次,可防止肌肉萎缩。
- 踝泵运动:平躺时缓慢勾脚尖(背屈)→绷脚尖(跖屈),每小时2-3次,每次持续2-3分钟,促进下肢血液循环。
- 呼吸训练:深呼吸练习(吸气4秒→屏息2秒→呼气6秒),每日10分钟,预防肺部并发症。
体位转移与负重:
- 平卧位到侧卧位:双腿间垫枕头,避免髋关节内收超过中线(髋关节置换患者)。
- 坐到站转移:借助助行器,患肢在前、健肢在后,双手支撑站立架站起,保持患肢伸直(髋关节置换患者屈髋<90°)。
- 渐进性负重:骨水泥型假体患者,术后3天可在助行器辅助下进行短距离行走(5-10分钟/次,3-4次/天),以患肢无不适为度。
(二)中期康复(术后2-6周):关节活动度与肌力提升
此阶段重点是恢复关节活动度(如膝关节伸直、髋关节屈曲)与增强肌力(股四头肌、臀肌),逐步过渡至独立行走。
关节活动度训练:
- 被动屈膝训练:坐位垂腿(患肢自然下垂,健肢辅助缓慢屈膝),每次10分钟,每日1次,逐步增加屈膝角度(目标:术后6周达到90°)。
- 足跟滑动训练:仰卧位,将足底向臀部滑动,膝关节屈曲至最大限度,维持5-10秒,每日10次,防止关节粘连。
- 直抬腿练习:下肢伸直,缓慢将腿抬起至距地面15-20cm,维持5-15秒后缓慢放下,每日多组练习,增强股四头肌力量。
步态矫正与功能训练:
- 平衡训练:静态平衡(双足站立→单足站立,逐步增加时间),动态平衡(重心转移、踏步练习),使用平衡垫增加挑战性,预防跌倒。
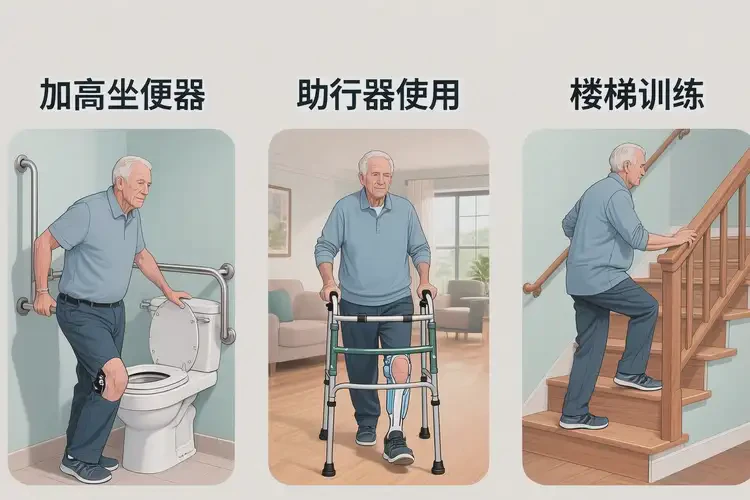
- 上下楼梯训练:遵循“好上坏下”原则(上楼时健侧先上,下楼时患侧先下),借助扶手保持平衡,逐步增加楼梯高度。
(三)后期康复(术后6-12周):功能重建与生活适应
此阶段重点是恢复日常生活能力(如坐站、如厕、穿衣),并进行低冲击运动,提升生活质量。
功能性训练:
- 坐站转换:使用加高坐垫(高度≥15cm),双手支撑座椅扶手,缓慢站起(膝关节低于髋关节),再缓慢坐下,每日10次。
- 如厕训练:使用坐便器增高垫(高度≥10cm),避免深蹲,起身时双手撑扶手分散压力。
- 穿衣训练:穿宽松衣物,先穿患肢,再穿健肢;脱衣时先脱健肢,再脱患肢,减少关节活动度需求。
低冲击运动:
- 水中漫步:在齐腰深水中行走(水温32-35℃),每周3次,每次20分钟,水的浮力可减轻关节负重,同时锻炼肌肉力量。
- 骑自行车:使用功率自行车(座椅高度调整至膝关节屈曲30°),每周3次,每次15分钟,增强下肢耐力。
(四)长期康复(术后3个月以上):维持与增强
此阶段重点是维持关节功能,预防复发,逐步恢复低冲击运动(如游泳、慢走)。
中等强度运动:
- 游泳:蛙泳或自由泳(避免蝶泳),每周2-3次,每次30分钟,水的浮力可减轻关节压力,同时锻炼全身肌肉。
- 功率自行车:调整座椅高度至膝关节屈曲30°,每周3次,每次20分钟,增强下肢肌力。
肌力维持与复查:
- 持续肌力训练:每日进行股四头肌等长收缩(10次/组,3组/天)、直抬腿练习(5次/组,2组/天),保持肌肉力量。
- 定期复查:术后1个月内每3周复查1次(评估假体位置、伤口愈合情况),3个月内每3个月复查1次(监测骨密度、关节功能),之后每年复查1次。
三、特殊注意事项:规避风险的关键细节
假体保护禁忌
- 髋关节置换:术后3个月内避免髋关节屈曲超过90°(如深蹲、坐矮凳)、内收超过中线(如交叉腿)、内旋(如跷二郎腿);坐位时使用加高坐垫(高度≥15cm),起身时双手撑椅扶手;睡眠时保持患肢外展(双腿间放置枕头)。
- 膝关节置换:终身避免深蹲、跪姿、跳跃等高压力动作;步行时保持步幅均匀,避免跛行;坐位时保持膝关节低于髋关节(如使用坐便器增高垫)。
并发症预防
- 深静脉血栓:术后4-6周持续使用抗凝药物(如低分子肝素钙),每日进行足背屈伸运动(10次/组,3组/天),避免长时间保持同一姿势(如久坐、久站);若出现下肢肿胀、疼痛,需及时就医。
- 感染:保持伤口清洁干燥,术后2周内避免洗澡(可使用防水敷料);若出现发热(体温>38℃)、伤口流脓、关节红肿疼痛,需立即就医(黄金诊断期为术后3个月内)。
关节置换术后疼痛康复需遵循“早期介入、循序渐进、个体化”的原则,通过科学的疼痛管理与分阶段训练,多数患者可在3-6个月内恢复基本生活能力。需注意的是,康复过程需严格遵循医嘱,避免自行加量或减量;若出现疼痛持续加重、肿胀发热等异常情况,应及时就医排查并发症。长期来看,定期的功能评估与复查是维持关节功能、预防复发的关键,患者需保持耐心与信心,积极配合治疗与训练,逐步实现生活质量的提升。


