约30%–50%的湿疹患者可能因特定食物诱发或加重症状。女性若肚子上经常长湿疹,饮食调整是辅助管理的重要环节。虽然湿疹的根本病因涉及遗传、免疫异常与皮肤屏障功能障碍,但部分食物可能通过诱发过敏反应或促进体内炎症而加剧瘙痒、红斑与渗出。识别并适度限制高致敏性、高组胺或高刺激性食物,有助于缓解症状、减少复发。
一、高组胺与发酵类食物
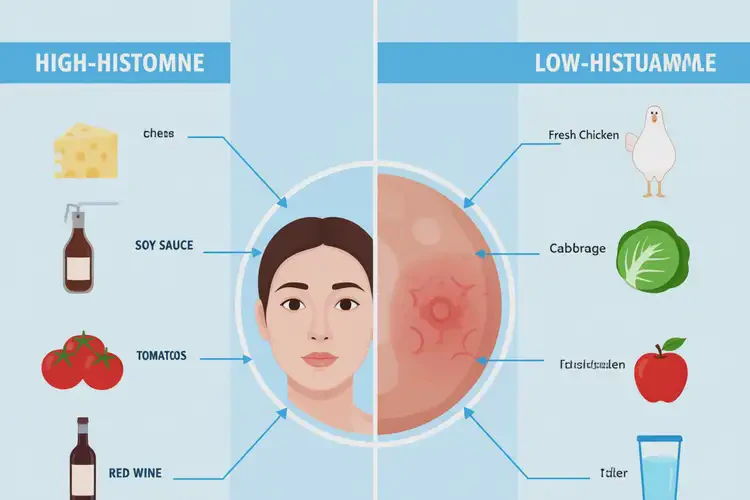
组胺代谢异常在部分湿疹患者中较为常见,摄入高组胺食物可能直接激活皮肤瘙痒感受器,导致皮疹扩散或加重。常见高组胺食物包括发酵制品(如酱油、醋、奶酪、泡菜)、腌制鱼类(如鲭鱼、沙丁鱼)及某些蔬果(如番茄、菠菜、茄子)。
酒精饮品(尤其是红酒、啤酒)不仅本身含组胺,还会抑制二胺氧化酶(DAO)活性,阻碍组胺分解,进一步加剧皮肤炎症反应。
以下表格对比了常见高组胺与低组胺食物类别,便于日常选择:
食物类别 | 高组胺代表食物 | 低组胺替代选择 | 对湿疹潜在影响 |
|---|---|---|---|
蛋白质来源 | 腌制鱼、加工肉、陈年奶酪 | 新鲜鸡肉、新鲜鳕鱼、新鲜豆腐 | 高组胺食物易诱发瘙痒与红斑 |
蔬菜 | 番茄、菠菜、茄子、牛油果 | 西葫芦、胡萝卜、白菜、南瓜 | 部分蔬菜含天然生物胺,需个体评估 |
水果 | 柑橘类、草莓、菠萝、香蕉 | 苹果、梨、蓝莓(适量) | 水杨酸与组胺可能协同致敏 |
调味品与饮品 | 酱油、醋、红酒、啤酒 | 新鲜香草、橄榄油、白开水、淡茶 | 发酵过程产生大量组胺 |
二、常见食物过敏原
鸡蛋、牛奶、大豆、小麦、坚果与海鲜是公认的六大食物过敏原,尤其在特应性体质人群中,摄入后可能通过IgE介导的速发型超敏反应或迟发型免疫反应诱发或加重湿疹。女性腹部皮肤较薄且易受摩擦,若同时存在肠道通透性增加(“肠漏”),过敏原更易进入循环系统,引发局部皮疹。
坚果类(如花生、核桃)虽富含健康脂肪,但其储藏蛋白具有强致敏性,部分患者即使微量接触也可能出现皮肤瘙痒或红斑。
海鲜(如虾、蟹、贝类)不仅含高致敏蛋白,还富含组胺前体,在储存不当情况下极易产生大量组胺,双重机制加剧湿疹症状。
三、促炎与刺激性食物

高糖、高脂及超加工食品可激活NF-κB炎症通路,提升IL-4、IL-13等Th2型细胞因子水平,从而削弱皮肤屏障功能,使湿疹更易发作或迁延不愈。典型代表包括含糖饮料、糕点、油炸食品及含反式脂肪的人造黄油。
辛辣刺激物(如辣椒、花椒、胡椒、酒精)可直接刺激皮肤神经末梢,引起血管扩张与灼热感,在湿疹急性期尤为不利。
温燥性食物在中医理论中被认为“助湿生热”,如牛羊肉、狗肉、韭菜、香菜等,部分患者食用后可能出现皮疹加重,虽缺乏统一西医证据,但个体经验值得重视。
对于肚子上经常长湿疹的女性而言,饮食管理并非“一刀切”,而应基于个体反应进行调整。若怀疑特定食物为诱因,可在医生指导下尝试4–6周的剔除饮食,观察皮疹变化,并结合过敏原检测明确因果关系。在避免高致敏、高组胺及促炎食物的保持均衡营养与皮肤保湿,方能更有效地控制湿疹反复发作。
