约70%的产妇湿疹与饮食诱发或加重相关,明确高敏食物并科学忌口可显著缓解症状。
产妇大腿部位因汗液积聚、摩擦增多及产后激素波动,皮肤屏障功能暂时减弱,湿疹易在此处反复发作。除局部护理与环境调节外,饮食作为潜在诱因不可忽视。部分食物可诱发或加剧炎症反应与过敏反应,从而导致湿疹加重。识别并减少摄入相关高敏食物与促炎食物,是管理症状的重要环节。
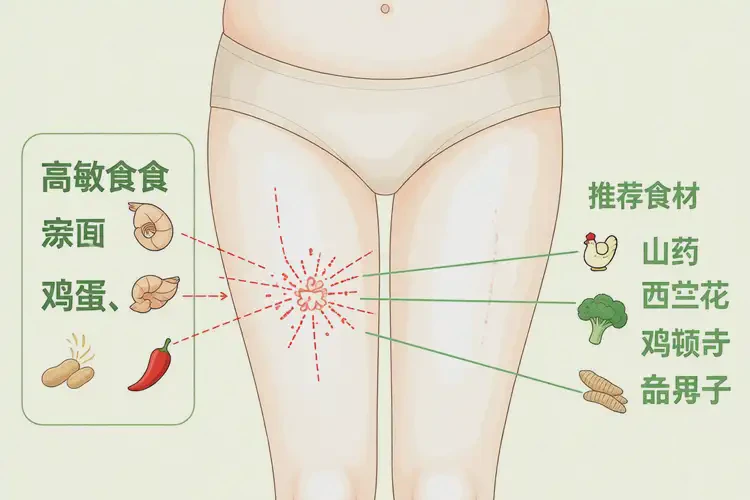
一、需重点减少或避免的高致敏食物
乳制品与蛋类
牛奶、奶酪、酸奶及鸡蛋(尤其蛋清)是常见致敏源。哺乳期摄入后,其蛋白质成分可能通过乳汁影响婴儿,也可能直接加剧产妇自身湿疹。建议观察摄入后皮肤反应,必要时暂停2–4周评估症状变化。海鲜与贝类
虾、蟹、贝类、深海鱼富含异种蛋白,易激活IgE介导的过敏通路,诱发或加重皮肤瘙痒与红斑。即使既往无过敏史,产后免疫状态改变也可能导致新发敏感。坚果与大豆制品
花生、腰果、杏仁等坚果类,以及豆腐、豆浆等大豆制品,均为高致敏食物清单中的常见项。部分产妇在摄入后数小时内出现大腿湿疹扩散或渗出增加。
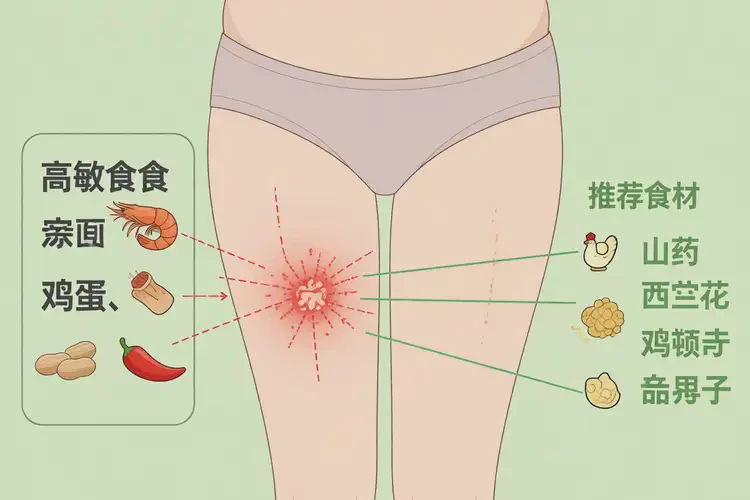
下表对比常见高敏食物及其替代营养来源,帮助维持营养均衡同时规避风险:
高敏食物类别 | 具体食物示例 | 潜在致敏机制 | 安全替代选择 | 营养价值保障 |
|---|---|---|---|---|
乳制品 | 牛奶、奶酪、黄油 | 牛奶蛋白(酪蛋白、乳清蛋白) | 无糖燕麦奶、杏仁奶(无过敏史者)、深绿色蔬菜 | 钙:芝麻、豆腐(非大豆过敏者)、羽衣甘蓝 |
蛋类 | 鸡蛋、鹌鹑蛋 | 卵清蛋白、卵黏蛋白 | 植物性蛋白质(如藜麦、糙米)+ 适量瘦肉 | 蛋白质:鸡肉、去皮鱼肉、山药 |
海鲜 | 虾、蟹、贝类、鱿鱼 | 甲壳类原肌球蛋白 | 淡水鱼(如鲫鱼,确认无敏)、鸡肉 | 碘、锌:海带(少量)、南瓜子 |
坚果 | 花生、核桃、腰果 | 储藏蛋白、脂氧合酶 | 籽类(如葵花籽、奇亚籽,测试后使用) | 健康脂肪:亚麻籽油、橄榄油 |
大豆制品 | 豆浆、豆腐、味噌 | 大豆球蛋白、β-伴大豆球蛋白 | 竹荪、菌菇类(无敏者)、西兰花 | 植物蛋白:糙米+豆类混合(若非完全忌豆) |
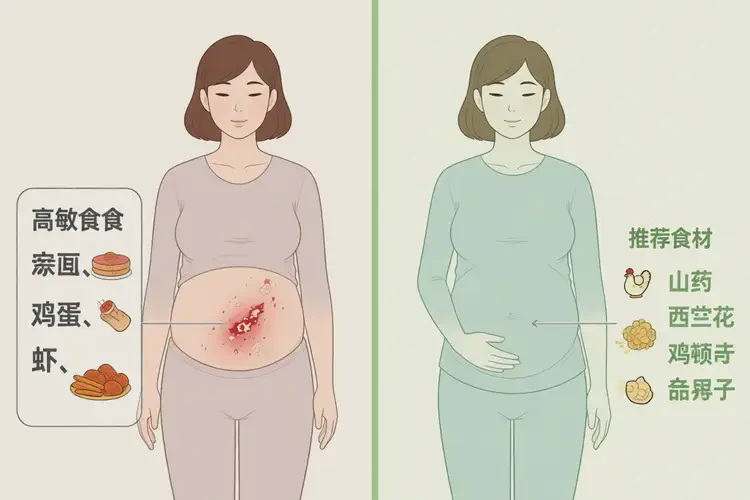
二、需限制的促炎与刺激性食物
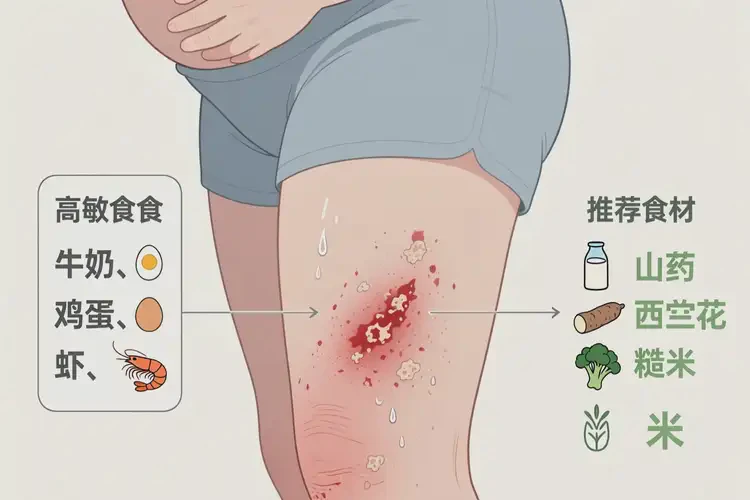
高糖与精制碳水
蛋糕、甜饮料、白面包等迅速升高血糖,促进胰岛素与炎症因子(如IL-6、TNF-α)释放,间接加剧皮肤炎症。建议以糙米、燕麦、全麦等低升糖指数食物替代。辛辣与高脂油炸食品
辣椒、花椒、油炸食品可扩张毛细血管,增加局部血流与瘙痒感,并可能破坏肠道屏障,诱发“肠-皮轴”紊乱。清淡饮食有助于降低湿疹复发频率。含添加剂的加工食品
防腐剂(如苯甲酸钠)、人工色素(如柠檬黄)、味精等常见于罐头、腌腊品、速食中,可作为非特异性刺激物诱发湿疹。优先选择新鲜食材,避免成分不明的复合调味品。
三、个体化调整与营养平衡原则
并非所有产妇对上述食物均敏感,盲目忌口可能导致蛋白质、钙、必需脂肪酸等摄入不足,影响伤口恢复与乳汁质量。建议采用“排除-再引入法”:逐一暂停可疑食物2–4周,观察大腿湿疹变化;若症状改善,可确认为诱因;若无变化,则可恢复摄入。整个过程应在医生或营养师指导下进行,确保膳食结构完整。
产妇大腿湿疹的饮食管理,核心在于识别并减少高敏食物与促炎因子的摄入,同时维护营养均衡。通过科学忌口、选择低敏清淡食材(如西兰花、山药、鸡肉、竹荪),配合局部护理,多数症状可有效缓解。关键在于避免“一刀切”式饮食限制,而应结合个体反应灵活调整,以支持产后恢复与哺乳需求。
