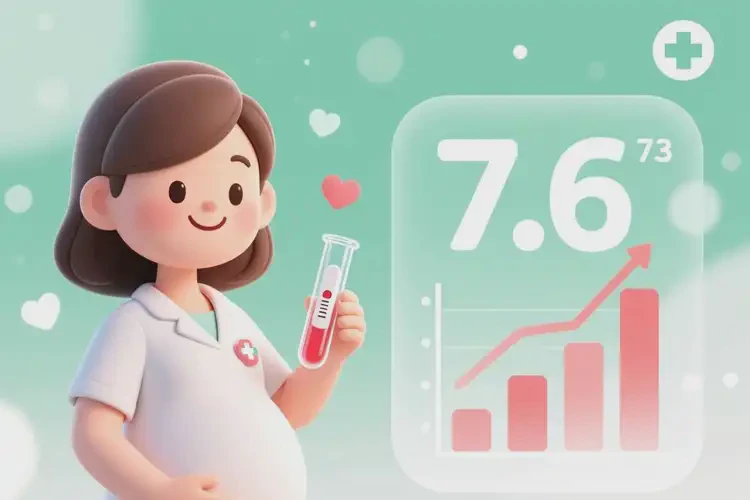
孕妇早上空腹血糖7.6mmol/L属于妊娠期糖尿病诊断标准范围。
孕妇空腹血糖值达到或超过5.1mmol/L即可诊断为妊娠期糖尿病(GDM)。这一标准与普通人群不同,主要因妊娠期激素变化导致胰岛素敏感性降低,需更严格的血糖控制以保障母婴健康。7.6mmol/L的空腹血糖值已明确符合GDM的临床诊断阈值,需进一步评估和管理。
一、妊娠期糖尿病的诊断标准与意义
诊断标准
妊娠期糖尿病的诊断基于口服葡萄糖耐量试验(OGTT),具体标准为:空腹血糖≥5.1mmol/L,或服糖后1小时血糖≥10.0mmol/L,或2小时血糖≥8.5mmol/L。任一指标达标即可确诊。孕妇空腹血糖7.6mmol/L已显著超过空腹阈值,提示糖代谢异常。临床意义
GDM是妊娠期最常见的代谢并发症,发生率约17.5%-18.9%。其危害包括增加孕妇妊娠期高血压、感染、难产及远期2型糖尿病风险;对胎儿则可能导致巨大儿、生长受限、早产及新生儿低血糖等。早期诊断和干预可显著改善母婴结局。

二、空腹血糖升高的常见原因
生理性因素
- 黎明现象:妊娠期激素(如糖皮质激素、生长激素)在清晨分泌增加,对抗胰岛素作用,导致空腹血糖升高。
- 夜间低血糖反弹:若夜间发生低血糖,身体会通过糖原分解代偿性升高血糖,造成晨起空腹血糖偏高。
病理性因素
- 胎盘激素影响:孕激素、胎盘生乳素等激素随孕周增加,降低胰岛素敏感性,若不及时调整胰岛素分泌,易引发空腹高血糖。
- 饮食与运动不当:晚餐过量或睡前加餐、运动不足均可能导致夜间血糖持续升高,延续至清晨。
心理与遗传因素
- 情绪压力:焦虑、抑郁等情绪会激活“压力-代谢”通路,升高血糖。研究表明,孕期抑郁使GDM风险增加37%。
- 遗传倾向:家族糖尿病史或既往GDM病史的孕妇,空腹血糖更易超标。

三、管理策略与注意事项
饮食调整
- 控制碳水化合物摄入:选择低升糖指数(GI)食物,如全谷物、绿叶蔬菜,避免精制糖和甜食。
- 分餐制:将三餐分为5-6次少量进食,减少单次餐后血糖波动。
- 避免睡前加餐:晚餐后2小时内不宜进食,防止夜间血糖持续升高。
运动干预
- 规律有氧运动:每日30分钟中等强度运动(如散步、孕妇瑜伽),可提高胰岛素敏感性。
- 避免久坐:每小时起身活动5分钟,改善餐后血糖代谢。
血糖监测与医疗干预
- 定期监测:每日空腹及餐后2小时血糖,目标为空腹≤5.3mmol/L、餐后2小时≤6.7mmol/L。
- 医学指导:若饮食运动控制不佳,需在医生指导下使用胰岛素治疗,避免自行用药。
- 心理支持:通过心理咨询或放松训练缓解压力,降低情绪对血糖的影响。
孕期保健重点
- 高危人群筛查:高龄、肥胖、家族史者应在首次产检时评估血糖。
- 产后随访:GDM患者产后6-12周需复查OGTT,因未来2型糖尿病风险显著增加。
孕妇空腹血糖7.6mmol/L已明确提示妊娠期糖尿病,需通过饮食、运动、监测及医疗干预综合管理。妊娠期血糖控制不仅关乎短期母婴安全,更影响长期代谢健康。建议孕妇在专业指导下制定个性化方案,定期产检,以降低并发症风险。