约30%-40%的轻度男性大腿湿疹可在无干预情况下于4-8周内自愈,但中重度或反复发作病例自愈概率极低,通常需要规范治疗。
男生大腿出现湿疹能否自愈,取决于湿疹的类型、严重程度、诱因是否持续存在以及个人皮肤屏障的修复能力。轻度、偶发、由短暂刺激(如汗液、摩擦)引发的湿疹,可能在去除诱因后自然缓解;但若为特应性皮炎、真菌感染或长期接触致敏物所致,则几乎无法自愈,且可能持续恶化或反复发作。

一、湿疹自愈的条件与可能性
轻度湿疹的自愈特征
此类湿疹通常表现为局部皮肤轻微发红、干燥、偶有瘙痒,面积小于手掌大小,无渗出、结痂或明显增厚。若诱因明确且可完全避免(如停止穿着化纤内裤、减少运动后汗液滞留),皮肤屏障可在4-8周内逐步修复,症状自然消退。研究表明,约30%-40%的此类病例无需用药即可恢复。阻碍自愈的关键因素
多数湿疹无法自愈,是因为诱因持续存在或皮肤屏障功能受损严重。常见阻碍因素包括:- 长期出汗未及时清洁,汗液刺激皮肤
- 频繁摩擦(如久坐、骑行、紧身裤)
- 皮肤过度清洁或使用碱性肥皂
- 合并真菌感染(如股癣)
- 遗传性皮肤屏障缺陷(如特应性皮炎)
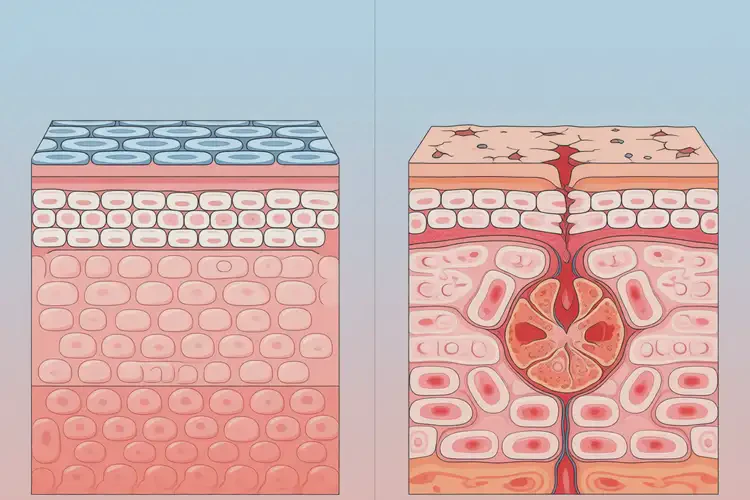
这些因素会持续破坏角质层,使炎症反应无法终止,导致湿疹迁延不愈。
自愈与恶化的关键对比表
对比维度 | 可能自愈的湿疹 | 几乎无法自愈的湿疹 |
|---|---|---|
持续时间 | 少于2周,偶发 | 超过4周,反复发作 |
皮肤表现 | 仅轻度红斑、脱屑 | 明显增厚、皲裂、渗液、色素沉着 |
瘙痒程度 | 轻微,可耐受 | 剧烈,夜间加重,影响睡眠 |
诱因是否可消除 | 明确且能完全避免(如某件衣物) | 持续存在(如遗传体质、环境过敏原) |
是否合并感染 | 无 | 常合并真菌或细菌感染 |
治疗反应 | 仅保湿即可缓解 | 必须使用外用药物(如激素、抗真菌药) |
复发率 | 低于20% | 高于70%,尤其在季节交替时 |
二、科学干预:何时必须就医
自我护理的正确方法
即使是轻度湿疹,也应采取科学护理以促进愈合:- 使用无香料、低敏的保湿霜(如含神经酰胺、尿素成分)每日2次,尤其在沐浴后3分钟内涂抹
- 洗澡水温控制在37℃以下,避免使用碱性沐浴露,改用弱酸性清洁剂
- 穿着纯棉、宽松透气的内裤与长裤,避免合成纤维与紧身衣物
- 运动后立即清洁并擦干大腿内侧,保持干燥
需要医疗干预的警示信号
若出现以下任一情况,表明湿疹已进入慢性或复杂阶段,必须就医:- 瘙痒持续超过2周,影响日常生活
- 皮肤出现水疱、渗液、结黄痂
- 红斑范围扩大至腹股沟或臀部
- 伴随发热或淋巴结肿大
- 自行使用偏方(如牙膏、风油精)后症状加重
此时,湿疹可能已转化为慢性单纯性苔藓或合并股癣,需专业诊断与药物治疗,如外用糖皮质激素、钙调磷酸酶抑制剂或口服抗组胺药。

三、常见误区与科学认知
“湿疹是皮肤病,不是传染病”
湿疹不具备传染性,不会通过接触传染给他人。但其症状易与传染性皮肤病(如股癣)混淆,后者需抗真菌治疗,误用激素反而加重病情。“不用药,靠皮肤自己好”是危险观念
皮肤具有自愈能力,但湿疹是免疫系统异常激活的慢性炎症状态,非单纯“干燥”或“上火”。不干预会导致炎症反复,皮肤增厚、色素沉着,形成永久性改变。“激素药膏有副作用,不敢用”是最大误区
医生处方的低至中效外用激素(如糠酸莫米松)在规范使用下(每日1次,疗程≤2周)安全性极高,是控制急性炎症的首选。不使用反而导致病情反复,增加治疗难度。
男生大腿湿疹能否自愈,不能一概而论。轻度、短暂、诱因明确者有自愈可能,但必须配合科学护理;若症状持续、加重或反复,绝非“忍一忍就好”,而是皮肤发出的明确求救信号。忽视治疗不仅延长病程,更可能造成皮肤永久性损伤。及时识别类型、消除诱因、必要时规范用药,是恢复健康皮肤屏障的唯一可靠路径。
