青少年晚上血糖19.0mmol/L需高度警惕糖尿病,但需结合症状、糖化血红蛋白及OGTT试验综合诊断
青少年晚上血糖19.0mmol/L(随机血糖)已远超正常范围(正常青少年随机血糖<7.8mmol/L),属于严重高血糖状态,可能提示糖尿病或其它病理情况。但仅凭单次血糖值无法确诊,需进一步完善检查排除急性感染、酮症酸中毒、肝脏疾病等导致的暂时性高血糖,同时结合糖尿病典型症状(多饮、多尿、多食、体重下降)及长期血糖控制指标(如糖化血红蛋白)明确诊断。
一、青少年晚上血糖19.0mmol/L的诊断逻辑
- 正常青少年血糖范围:青少年处于生长发育高峰期,能量消耗大,血糖正常范围与成人略有差异。正常空腹血糖为3.9-6.1mmol/L,餐后2小时血糖<7.8mmol/L,随机血糖(任意时间)<7.8mmol/L。晚上血糖通常指餐后2-3小时或睡前血糖,若为餐后血糖,19.0mmol/L已达正常上限的2倍以上;若为睡前血糖,更是远超正常范围(青少年睡前血糖建议控制在5.6-10.0mmol/L,具体需根据年龄调整)。
- 糖尿病诊断标准:根据国家卫健委发布的《中国公民健康素养》,糖尿病的诊断需满足以下任一条件:①典型症状+随机血糖≥11.1mmol/L;②空腹血糖≥7.0mmol/L;③口服葡萄糖耐量试验(OGTT)2小时血糖≥11.1mmol/L;④糖化血红蛋白(HbA1c)≥6.5%。青少年晚上血糖19.0mmol/L已达到随机血糖诊断阈值,但需补充以下检查:①症状评估(是否有“三多一少”);②空腹血糖(判断基础血糖水平);③OGTT试验(评估胰岛β细胞功能);④糖化血红蛋白(反映近2-3个月平均血糖)。
- 需排除的其他情况:高血糖并非糖尿病的专属表现,以下情况也可能导致青少年血糖暂时升高:①急性感染(如发烧、肺炎):机体处于应激状态,胰岛素分泌受抑制,血糖升高;②酮症酸中毒:若合并恶心、呕吐、呼吸深快、呼气有烂苹果味,需警惕糖尿病酮症酸中毒(DKA),这是糖尿病的急性并发症,血糖常>16.7mmol/L;③肝脏疾病:肝功能受损时,糖原合成与分解障碍,导致血糖升高;④药物影响:如糖皮质激素、噻嗪类利尿剂等可升高血糖。
| 血糖类型 | 正常青少年范围 | 青少年晚上19.0mmol/L对应评估 | 糖尿病诊断参考值 |
|---|---|---|---|
| 空腹血糖 | 3.9-6.1mmol/L | 远高于正常(19.0mmol/L) | ≥7.0mmol/L |
| 餐后2小时血糖 | <7.8mmol/L | 远高于正常(19.0mmol/L) | ≥11.1mmol/L |
| 随机血糖 | <7.8mmol/L | 远高于正常(19.0mmol/L) | ≥11.1mmol/L |
| 睡前血糖(青少年) | 5.6-10.0mmol/L(根据年龄调整) | 远高于正常(19.0mmol/L) | — |
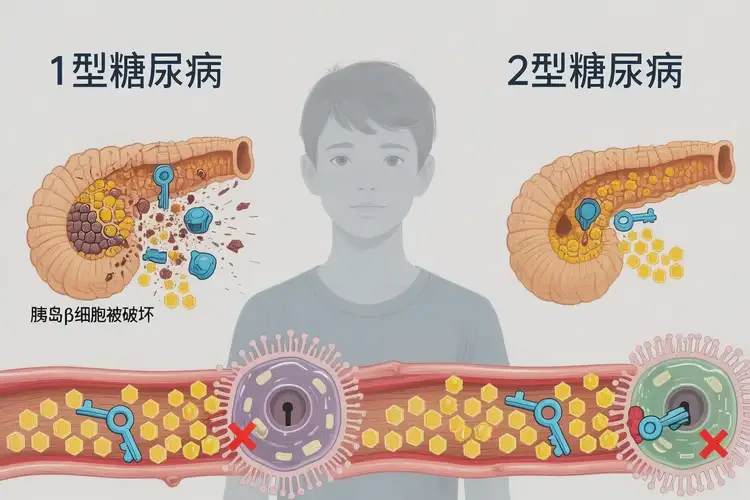
二、糖尿病的类型区分与青少年特点
- 1型糖尿病(T1DM):是青少年糖尿病的主要类型(约占80%),多在儿童或青少年时期起病,起病急,症状明显(“三多一少”突出),胰岛β细胞几乎完全破坏,胰岛素分泌绝对不足,需终身依赖胰岛素治疗。病因与遗传(如HLA基因变异)、自身免疫(如胰岛细胞抗体阳性)、环境因素(如病毒感染)有关。
- 2型糖尿病(T2DM):近年来在青少年中发病率逐渐上升(与肥胖、不良生活方式密切相关),多见于肥胖或超重青少年(BMI≥28kg/㎡),起病隐匿,早期可能无明显症状,或仅有乏力、视力模糊等非特异性表现。胰岛β细胞功能受损但未完全丧失,胰岛素抵抗是其核心病理机制(即身体对胰岛素的敏感性下降)。病因与遗传(家族史)、肥胖、缺乏运动、高糖高脂饮食等有关。
- 青少年糖尿病类型判断要点:①年龄:10岁以下儿童多为1型糖尿病;10岁以上青少年,尤其是肥胖者,需警惕2型糖尿病;②症状:“三多一少”明显者多为1型;无明显症状者多为2型;③胰岛功能:胰岛素释放试验显示胰岛素完全缺乏者为1型;胰岛素分泌延迟或不足伴胰岛素抵抗者为2型;④自身抗体:谷氨酸脱羧酶抗体(GAD-Ab)、胰岛细胞抗体(ICA)等阳性者多为1型。

三、青少年高血糖的应对措施
- 立即就医检查:青少年晚上血糖19.0mmol/L需尽快到内分泌科就诊,完善以下检查:①血糖谱(空腹、餐后2小时、睡前);②OGTT试验(明确诊断);③糖化血红蛋白(评估近2-3个月血糖控制情况);④胰岛功能检查(C肽、胰岛素释放试验);⑤自身抗体(GAD-Ab、ICA等);⑥肝肾功能、血常规、尿常规(排除其他疾病)。
- 紧急处理(若有症状):若伴随“三多一少”、恶心、呕吐、呼吸深快、意识模糊等症状,需立即就医,警惕糖尿病酮症酸中毒(DKA)。DKA是糖尿病的致命并发症,需静脉输注胰岛素、补液、纠正电解质紊乱等治疗。
- 治疗与管理:①1型糖尿病:需终身使用胰岛素治疗(如胰岛素泵或每日多次皮下注射),同时配合饮食控制(定时定量、低糖低脂)、运动(每周≥150分钟中等强度有氧运动,如慢跑、游泳)、血糖监测(每天测4-7次,包括空腹、餐前、餐后2小时、睡前);②2型糖尿病:初始治疗以生活方式干预为主(饮食控制+运动),若3个月后血糖仍未达标(空腹<7.0mmol/L,餐后2小时<10.0mmol/L),需加用药物治疗(首选二甲双胍,10岁以上青少年可用),必要时联合胰岛素;③血糖监测:无论哪种类型,均需定期监测血糖(包括空腹、餐后、睡前),每3-6个月复查糖化血红蛋白,每年筛查并发症(如视网膜病变、肾病、神经病变)。
- 生活方式调整:①饮食:控制总热量(根据体重、活动量计算),均衡分配碳水化合物(占50%-60%,选择全谷物、薯类)、蛋白质(占15%-20%,选择瘦肉、鱼类、豆类)、脂肪(占20%-30%,选择植物油、坚果),避免高糖(如奶茶、蛋糕)、高脂(如油炸食品、肥肉)、高盐(如咸菜、加工食品)食物;②运动:每周至少5天中等强度运动(如快走、慢跑、游泳),每次30分钟以上,避免久坐(每坐1小时起身活动5分钟);③作息:保证充足睡眠(每天8-10小时),避免熬夜(熬夜会影响胰岛素分泌)。
青少年晚上血糖19.0mmol/L是糖尿病的重要警示信号,需立即就医进行全面检查和诊断。无论是1型还是2型糖尿病,早期干预(药物治疗+生活方式调整)都能有效控制血糖,预防并发症(如视网膜病变、肾病、心血管疾病)的发生。家长需关注青少年的饮食、运动习惯,定期带孩子进行体检,尤其是有糖尿病家族史、肥胖的青少年,更应提高警惕。