是,且属于需立即就医的血糖危急值。
成年人早餐时测得的血糖值为30.7 mmol/L,远超糖尿病的诊断阈值,已不仅是确诊糖尿病的问题,更达到了医学上定义的高血糖危急值范围,提示存在发生糖尿病酮症酸中毒(DKA)或高渗性高血糖状态(HHS)等急性、致命并发症的极高风险,必须立即就医进行急诊处理。

一、30.7 mmol/L血糖值的临床定位与诊断意义
远超国际公认的糖尿病诊断标准
全球主要医学组织,包括世界卫生组织(WHO)和美国糖尿病协会(ADA),均将空腹血糖(FPG)≥7.0 mmol/L作为糖尿病的核心诊断标准之一。早餐前血糖通常被视为空腹血糖(前一晚禁食至少8小时)。30.7 mmol/L的数值是诊断阈值的4倍以上,毫无争议地符合糖尿病的诊断。已进入高血糖危急值区间
临床实验室普遍将高血糖危急值设定在22.2 mmol/L至27.8 mmol/L以上[[16], [18]]。30.7 mmol/L显著高于此阈值,意味着身体已处于代谢崩溃的边缘。此时,单纯口服降糖药无效,必须由专业医疗团队进行静脉胰岛素治疗、液体复苏和电解质平衡管理,以防止昏迷甚至死亡。诊断流程的特殊性
对于无典型症状(如极度口渴、多尿、体重下降)的患者,糖尿病的诊断通常需要非同日两次血糖检测来确认。当血糖值达到危急值水平(如30.7 mmol/L)并伴有相应症状时,一次检测结果即可确诊,并应立即启动急诊救治流程,无需等待重复检测。
二、权威诊断标准详细对比
下表系统对比了WHO与ADA两大权威机构关于糖尿病的诊断标准,清晰展示了30.7 mmol/L在诊断体系中的位置。
诊断标准 | 世界卫生组织(WHO) | 美国糖尿病协会(ADA) | 30.7 mmol/L的定位 |
|---|---|---|---|
空腹血糖(FPG) | ≥ 7.0 mmol/L | ≥ 7.0 mmol/L | 远超诊断阈值,属危急值 |
餐后2小时血糖(OGTT 2h PG) | ≥ 11.1 mmol/L | ≥ 11.1 mmol/L | 若为餐后值,同样远超诊断阈值 |
随机血糖(伴有高血糖症状) | ≥ 11.1 mmol/L | ≥ 11.1 mmol/L | 远超诊断阈值,属危急值 |
糖化血红蛋白(HbA1c) | 未作为独立诊断标准 | ≥ 6.5% | 该数值提示HbA1c可能极高(通常>10%) |
危急值处理 | 无统一标准 | 无统一标准,但临床共识为>22.2 mmol/L需急诊 | 必须立即急诊处理,评估DKA/HHS |
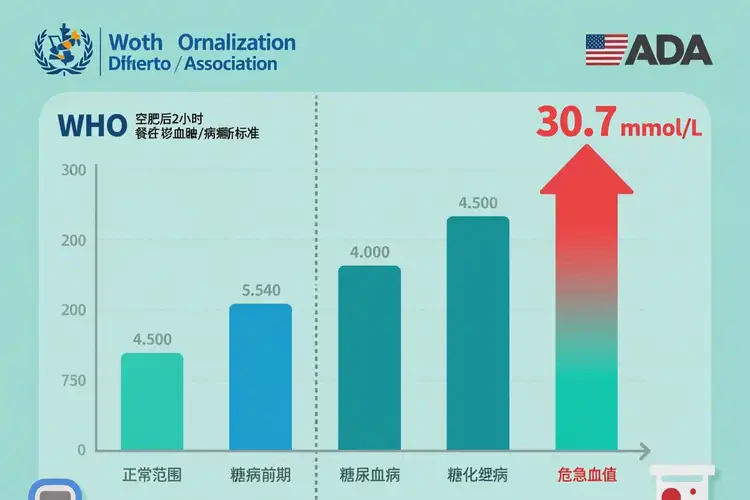
三、需要紧急处理的潜在致命风险
糖尿病酮症酸中毒(DKA)
多见于1型糖尿病,但2型糖尿病在严重应激下(如感染)也可能发生。其特征是胰岛素绝对或相对缺乏,导致脂肪分解产生大量酮体,引发代谢性酸中毒。症状包括恶心、呕吐、腹痛、呼吸深快(Kussmaul呼吸)和意识模糊。高渗性高血糖状态(HHS)
多见于老年2型糖尿病患者。其特点是极度高血糖(常>33.3 mmol/L)和严重脱水,但酮症和酸中毒不明显。由于高渗状态,患者易出现神经系统症状,如嗜睡、癫痫、昏迷,死亡率高于DKA。立即就医的必要性
无论是DKA还是HHS,家庭自我处理均无法应对。30.7 mmol/L的血糖值是身体发出的红色警报,必须立即拨打急救电话或前往最近医院的急诊科。延误治疗可能导致多器官功能衰竭、脑水肿甚至死亡。
面对30.7 mmol/L如此高的空腹血糖,首要任务已不是确认是否患有糖尿病,而是认识到这是一个危及生命的医疗紧急事件。任何有此血糖读数的成年人,都应立即停止一切日常活动,寻求紧急医疗救助。在专业医疗干预下,此类急性状况通常可以得到有效控制,但后续必须进行完整的糖尿病分型、病因排查和长期管理规划,以防止悲剧再次发生。
