25.6 mmol/L已显著超出随机血糖常见上限,属于高血糖危象风险范围,需立即复测、尽快就医评估,警惕糖尿病酮症酸中毒(DKA)等急性并发症。下午出现该数值,多与胰岛素不足/抵抗、饮食与作息紊乱、感染或应激等诱因叠加有关;临床上已见到16岁青少年因类似诱因并发DKA的病例,提示年轻人并非“免疫”。
一、数值含义与紧急程度
下表帮助快速判断该读数的含义与应对强度(以静脉血浆葡萄糖为准):
| 指标 | 常见参考范围 | 25.6 mmol/L的意义 | 建议行动 |
|---|---|---|---|
| 随机血糖 | 常见上限约11.1 mmol/L | 远超上限,属极高风险 | 立即复测并尽快就医,排查DKA/高渗状态 |
| 空腹血糖 | 4.4–7.0 mmol/L | 若为空腹则明显升高 | 当日急诊评估,完善电解质、酮体、血气 |
| 餐后2小时血糖 | ≤7.8 mmol/L为正常;7.8–11.1为糖耐量受损;>11.1提示糖尿病 | 若为餐后2小时亦显著超标 | 急诊评估,明确分型与治疗 |
- 自我验证要点:
- 明确检测时间与餐时关系(空腹/餐后/随机)。
- 使用合规血糖仪,必要时行静脉血复核。
- 同步观察是否伴有口渴多尿、恶心呕吐、腹痛、呼吸深快、乏力等不适。
二、常见诱因与机制
- 饮食与生活方式:高糖饮料、暴饮暴食、外卖高油盐糖、久坐少动、长期熬夜,可致胰岛素抵抗与血糖飙升。
- 遗传易感:家族中有2型糖尿病者,发病风险更高。
- 急性应激与感染:感染、手术、外伤、情绪剧烈波动等可触发应激性高血糖或诱发DKA。
- 用药与胰岛素问题:漏打胰岛素、口服降糖药不规律或剂量不当,均可能导致血糖失控。
- 肥胖与代谢状态:超重/肥胖与胰岛素抵抗密切相关,是年轻人血糖异常的重要土壤。

三、典型表现与并发症风险
- 早期信号:口干、烦渴、多饮、多尿、乏力。
- 进展表现:恶心、呕吐、腹痛、呼吸深快,呼气可有烂苹果味;重者可出现嗜睡/昏迷、休克、急性肾损伤。
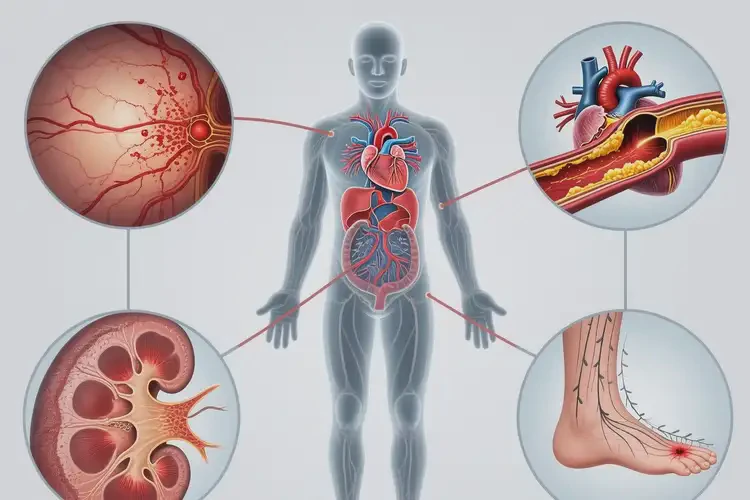
- 慢性危害:长期高血糖可导致心脑血管病、糖尿病肾病、视网膜病变、神经病变、糖尿病足等,显著增加致残致死风险。

四、当下该怎么做
- 立即行动:尽快前往急诊或内分泌科;在就医前尽量补充水分、避免剧烈活动、携带既往血糖/用药记录。
- 复测与检查:在医院完善血糖、血酮/尿酮、电解质、动脉血气、肾功能等,明确是否DKA或高渗状态。
- 诱因处理:如合并发热/感染/腹痛等,需同步评估与处理。
- 治疗路径:医生可能给予补液、纠正电解质紊乱、胰岛素治疗及并发症处置,出院后制定个体化饮食、运动与用药方案并随访。

五、预防与长期管理
- 饮食:减少含糖饮料与精制碳水,规律三餐,优先蔬菜、全谷物、优质蛋白与健康脂肪。
- 运动与作息:每周≥150分钟中等强度运动,减少久坐;规律睡眠,避免长期熬夜。
- 体重管理:超重/肥胖者循序减重,可显著改善胰岛素敏感性。
- 监测与随访:已确诊或高风险者,按医嘱自我监测血糖,定期复查糖化血红蛋白与并发症筛查。
- 健康教育:了解低血糖与高血糖识别与应对,避免擅自增减药物。
面对如此高的读数,最安全的做法是把它当作医疗急症处理:尽快就医、系统评估诱因并启动规范治疗,同时通过饮食、运动与作息的综合管理降低复发与并发症风险;年轻人并非“安全区”,生活方式相关的血糖异常与DKA已屡见报道,及时干预可显著改善结局。
注意:本内容为健康科普,不能替代医生面诊与个体化诊疗;如出现呕吐、腹痛、呼吸深快、意识改变等,请立即就医或呼叫急救。
