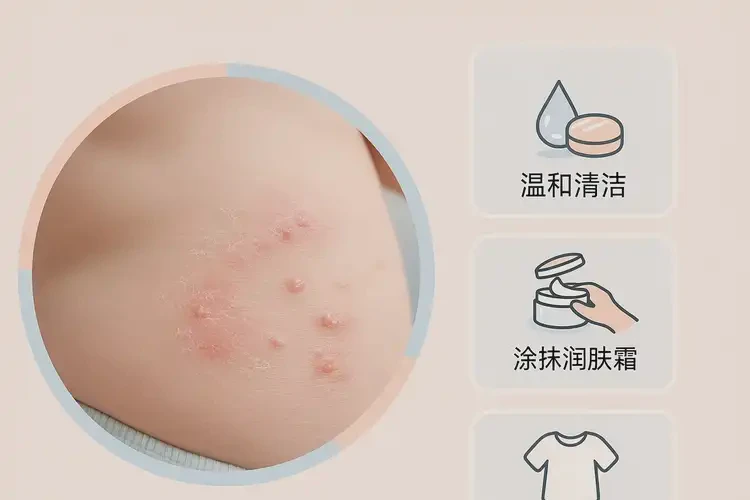
轻度多在6个月至1岁内好转,中度至重度常需干预;约50%可在2岁后自愈,约70%在青少年期痊愈
少儿肚子上出现湿疹时,放任不管并非最佳选择。轻症在去除诱因并加强保湿后,可能在6个月—1岁内逐步好转;但中重度或诱因持续存在者往往难以自行恢复,病程可拖至数月至数年,并增加后续发生过敏性鼻炎、哮喘等过敏性疾病的风险。规范护理与治疗能缩短病程、减轻复发并提升生活质量。
一、自愈可能性与时间线
- 年龄与自愈比例:婴儿期常见,随成长逐步减轻;约50%可在2岁后自愈,约70%在青少年期痊愈。
- 轻度病例:去除诱因(如刺激物、部分食物)并充分保湿后,部分可在数周—数月内好转,常见为6个月—1岁。
- 中重度病例:炎症与皮肤屏障问题并存,通常难以自行消退,需尽早规范治疗以减少迁延与复发。
- 复发与过敏历程:早期未控制致敏,可能随年龄出现其他过敏性疾病,应重视早期干预。
二、影响自愈的关键因素
- 皮肤屏障与免疫:婴幼儿屏障未成熟、免疫反应未完善,决定了对刺激与过敏原的易感性。
- 遗传与家族史:有哮喘、过敏性鼻炎、湿疹家族史者更易发病或迁延。
- 过敏原与刺激物:如牛奶、鸡蛋等食物及尘螨、花粉等环境因素可反复诱发。
- 皮肤护理与环境:干燥、频繁热水与清洁剂刺激、过热出汗、衣物材质不当均可加重。
- 感染与搔抓:抓挠导致破损继发感染,进一步延长病程。
三、家庭护理与就医时机
- 基础护理:每日充足保湿(沐浴后3分钟内全身涂抹润肤剂);选择棉质宽松衣物;避免香精、消毒剂等刺激;温水短时沐浴;避免过热出汗。
- 局部治疗:在医生指导下,急性期有渗出可冷湿敷;亚急性/慢性期可短期外用糖皮质激素;≥2岁面部或褶皱部位可优先他克莫司/吡美莫司;瘙痒明显可按医嘱口服抗组胺药。
- 何时就医:范围广泛、反复发作影响睡眠或日常生活;出现渗液、结痂、脓疱等感染迹象;夜间瘙痒严重;家庭护理2周无改善或加重。
四、不同情形的自愈可能性对比
| 情形 | 自愈可能性 | 大致时间范围 | 主要风险 | 建议 |
|---|---|---|---|---|
| 轻度、局限、诱因可去除 | 较高 | 数周—数月;常见6个月—1岁内好转 | 轻度反复 | 强化保湿、避免诱因、观察变化 |
| 中度、反复发作 | 较低 | 易迁延数月 | 继发感染、睡眠受影响 | 尽早就医,规范外用与保湿 |
| 重度或广泛 | 低 | 病程可至数年 | 慢性化、感染、影响生长发育 | 系统评估与个体化治疗 |
| 持续致敏/过敏体质 | 低 | 易反复,可能延续至儿童期 | 触发过敏历程(鼻炎/哮喘) | 识别并回避过敏原,长期管理 |
注:时间范围为常见趋势,个体差异较大,需结合医生评估。
五、关于自愈的常见误区
- “随年龄增长就会彻底好”并不总成立;部分患儿可至儿童期/成人期复发,应重视长期管理。
- “轻度不用管”可能导致迁延与感染;基础护理能显著改善预后。
- “只用激素”不可取;应分期分部位、短期规范使用,并配合保湿与生活方式干预。
- “食物回避越严越好”需谨慎;应在专业医生指导下评估与调整,避免过度限制影响营养。
对少儿肚子上的湿疹,家长应在日常保湿与避免刺激的基础上,密切观察;一旦出现范围扩大、渗出感染或夜间瘙痒影响睡眠,应尽快就医。规范治疗与护理不仅能提升短期舒适度,也有助于降低长期过敏风险并改善整体生活质量。
注意:本内容为健康科普,不能替代医生面诊与个体化诊疗;涉及药物与治疗请在专业医师指导下进行。