多数女性面部偶发性湿疹难以“彻底根治”,但可通过规范治疗和日常管理实现长期缓解与临床治愈(症状消退、少复发或不再影响生活)
定义与总体判断

湿疹属于慢性炎症性瘙痒性皮肤病,受遗传、免疫异常、激素水平变化等多因素影响,呈易复发特征。临床共识是:多数情况下难以“根治”,但在去除诱因、修复屏障、规范用药的前提下,可实现长期缓解与临床治愈。对于症状轻微者,存在自行缓解的可能;而反复发作或皮损较重者通常需要积极干预,避免延误导致病情加重或继发感染。
常见诱因与复发机制
- 过敏原持续暴露:如尘螨、花粉、动物皮屑、部分食物(海鲜、牛羊肉等),可反复触发免疫反应。
- 皮肤屏障受损:发作期屏障破坏,若未完全修复,外界刺激物/微生物更易进入,诱发炎症。
- 治疗不彻底或用药不当:未足疗程、自行停药或激素强度/部位选择不当,潜在炎症残留易“卷土重来”。
- 生活方式与生理因素:紧身不透气衣物、汗液刺激、辛辣酒精、精神焦虑/熬夜等可加重;内分泌及代谢改变(如经期、妊娠期)为常见诱因;部分人存在遗传易感。
规范治疗路径与常用药物

- 总体策略:优先去除诱因 + 修复屏障 + 阶梯用药;面部等薄嫩部位避免或慎用强效激素,必要时选非激素方案以减少不良反应。
- 基础与外用
- 保湿剂:如凡士林、尿素维E乳膏,每日规律使用,修复屏障、减少复发。
- 外用糖皮质激素:按部位与严重度选强度,面部/儿童优先弱效(如氢化可的松),中效用于多数部位,强效仅短期用于肥厚皮损且避免大面积长期使用。
- 钙调磷酸酶抑制剂:如他克莫司软膏、吡美莫司乳膏,适合面部/薄嫩处及激素不耐受/反复发作者,初期可有轻度灼热感,多为一过性。
- 其他:氧化锌软膏用于渗出/婴幼儿的物理屏障护理;合并感染时在医师指导下短期加用抗生素软膏(如莫匹罗星)。
- 系统治疗与物理治疗
- 抗组胺药:如氯雷他定、西替利嗪,用于瘙痒明显者,改善睡眠与生活质量。
- 抗生素:仅在明确细菌感染时使用,避免滥用。
- 免疫抑制剂:如环孢素、甲氨蝶呤,用于重度/难治病例,需专科评估与监测。
- 紫外线疗法:如窄谱UVB,对顽固型病例可作为辅助手段。
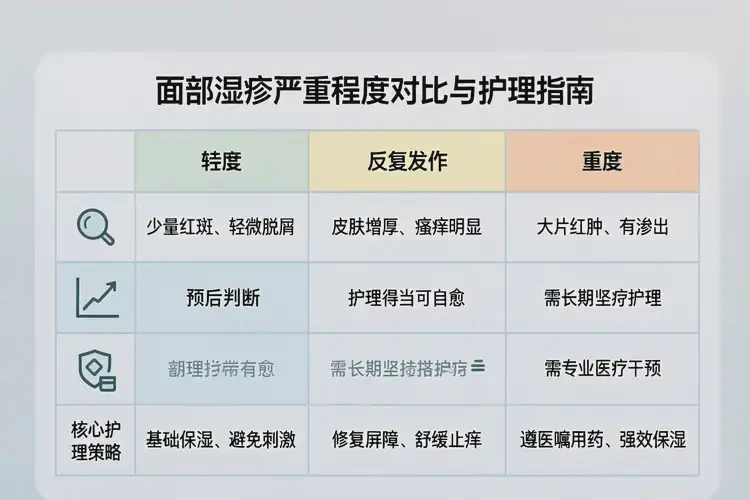
不同情形的预后与预期

| 情形 | 典型特征 | 预后判断 | 核心策略 |
|---|---|---|---|
| 轻度偶发、诱因明确 | 局部红斑/瘙痒,少量丘疹,渗出少 | 有机会自行缓解;规范护理后多可长期缓解 | 避免诱因、强化保湿、短期对症外用 |
| 反复发作但可控 | 间歇期较长,发作期症状中等 | 多数可临床治愈(症状消退、少复发) | 规范外用阶梯、必要时钙调神经磷酸酶抑制剂、坚持保湿 |
| 重度/广泛或合并感染 | 皮损肥厚、渗出/结痂,影响睡眠与工作 | 通常难以根治,需系统治疗与长期管理 | 专科评估;外用+系统药物;合并感染时抗感染;可辅以UVB |
日常护理与复发预防要点
- 修复屏障:每日使用保湿剂,减少热水/频繁清洁,避免香精/酒精/去角质等刺激。
- 避免诱因:减少接触尘螨、花粉、动物皮屑、化纤/紧身衣物;饮食因人而异,如对海鲜/辛辣敏感者适度回避;外出注意防晒与防护。
- 规范用药:遵医嘱足疗程,症状缓解后循序减量;面部优先弱效激素或钙调神经磷酸酶抑制剂,避免长期/大面积使用强效激素。
- 生活方式:规律作息、管理压力/焦虑、保持环境清洁与适宜温湿度,降低复发风险。
医学提示:以上为健康科普,不能替代个体化诊疗。若出现持续渗出、明显疼痛、广泛皮损、影响睡眠或反复发作,请及时就诊皮肤科,由医生评估并制定治疗方案。
