不能一概而论:轻度、诱因明确者有机会在数天至数周内缓解;中重度、慢性迁延或合并基础病者往往难以彻底自愈,需要规范治疗与长期管理。
对高龄老人而言,小腿部位的湿疹是否“彻底自愈”取决于病情严重程度、诱因是否可去除、皮肤屏障状态与合并疾病等多重因素。轻症在去除刺激与充分保湿后有机会缓解;而中重度、慢性或反复发作者,尤其伴感染、糖尿病、免疫抑制等情况,通常难以自行恢复,应尽早评估与干预,以降低复发与并发症风险。
一、自愈可能性与总体判断
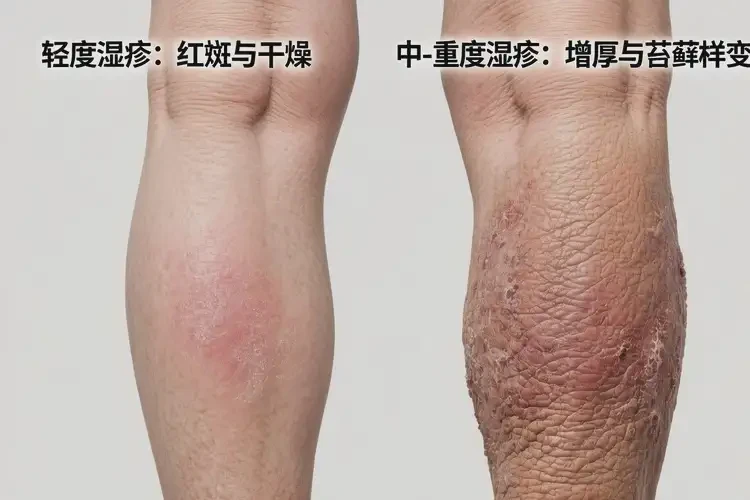
- 对于轻度急性湿疹(局部红斑、少量丘疹、轻度瘙痒、无明显渗出),在明确并远离诱因(如刺激性接触物、干燥环境)并进行规范保湿与皮肤屏障修复后,存在自愈可能,时间多为几天到几周。
- 中重度(大面积红斑、水疱/渗出/结痂)或慢性湿疹(皮肤增厚、苔藓样变)自愈难度大,往往需要外用药物与系统管理,且易反复发作。
- 高龄老人皮肤屏障功能减弱、修复能力下降,自愈几率相对年轻人更低;如伴糖尿病、免疫功能低下或长期搔抓导致破损/感染,通常难以“彻底自愈”。

二、影响自愈的关键因素
- 病情严重程度与分期:轻症自愈机会更高;急性经规范处理恢复较快;慢性迁延者常需长期管理。
- 诱因可控性:由外界刺激/过敏原/干燥诱发者,去除诱因后更易缓解;内在因素(如遗传过敏体质、免疫紊乱)相关者自愈难度更大。
- 年龄与皮肤屏障:老年人皮肤变薄、保湿能力下降、修复慢,自愈几率降低。
- 基础健康状况与免疫:合并糖尿病、心血管疾病、免疫抑制等会削弱修复与抗炎能力,增加感染风险。
- 生活方式与依从性:规律作息、避免搔抓、温和清洁与保湿、减少刺激物接触,有助于恢复;反之则延缓自愈。

三、小腿部位的临床特点与常见诱因
- 小腿为湿疹好发部位之一,常见表现为干燥、脱屑、瘙痒,反复发作可呈慢性湿疹改变(皮肤增厚、苔藓样变)。
- 常见诱因包括:
- 外界:刺激性接触物(如洗涤剂、化学纤维)、过敏原(如花粉、尘螨)、潮湿/闷热环境、频繁热水烫洗与搔抓;
- 内在:皮肤屏障受损、免疫功能异常、慢性疾病负担。
四、居家处理与就医时机
- 居家处理(轻症且无感染征象时可先行):
- 保湿:每日规律涂抹润肤剂,优选无香精/低敏配方;
- 避免诱因:远离已知过敏原与刺激物,减少热水与长时间浸泡,衣物选宽松柔软材质;
- 止痒与保护:避免搔抓与摩擦,必要时短期冷敷;
- 观察窗口:轻症在去除诱因与充分保湿后,观察约35天;如无改善或加重,及时就医。
- 尽快就医的情形:
- 出现渗出、结痂、明显红肿热痛、破溃/渗脓或怀疑感染;
- 瘙痒剧烈影响睡眠与日常生活,或皮损范围大/反复;
- 合并糖尿病、免疫抑制、心血管疾病等,或正在使用可能影响皮肤修复的药物。

五、治疗与长期管理概览
- 目标:控制炎症、止痒、修复皮肤屏障、减少复发。
- 常用手段:
- 外用药物:在医生指导下短期、适量使用外用糖皮质激素以控炎止痒;配合保湿剂修复屏障;必要时选用外用钙调神经磷酸酶抑制剂等;
- 系统药物:中重度或广泛发作者,医生可能考虑口服抗组胺药止痒,或短期口服糖皮质激素;如合并感染,需抗生素规范治疗;
- 物理治疗:部分慢性顽固病例可考虑光疗等;
- 慢病管理:合并糖尿病等需优化血糖控制;日常坚持保湿、避免诱因与规律复诊,以降低复发与并发症风险。
对高龄老人而言,小腿湿疹并非都具备“彻底自愈”的条件;轻症在去除诱因并做好保湿与皮肤护理后,有机会在几天到几周内明显缓解,但中重度、慢性或合并基础疾病/感染者通常需要规范治疗与长期管理。把握35天观察窗口,重视保湿与诱因控制,出现感染征象或症状持续/加重时尽早就医,有助于缩短病程、降低复发并提升生活质量。
