多数轻症可在短期内自行缓解,但完全不处理容易反复;中重度或合并感染通常难以自愈,需要规范治疗与护理。
幼儿肛周经常长湿疹与皮肤屏障受损、潮湿刺激、过敏反应及反复摩擦有关。轻症在去除诱因、保持干燥清洁后,常在数天至1–2周内好转;若病因持续或护理不当,往往转为慢性反复,并可能继发真菌感染或细菌感染。是否“会自己好”取决于病情轻重、诱因是否可控与护理是否到位。
一、自愈可能性与总体判断
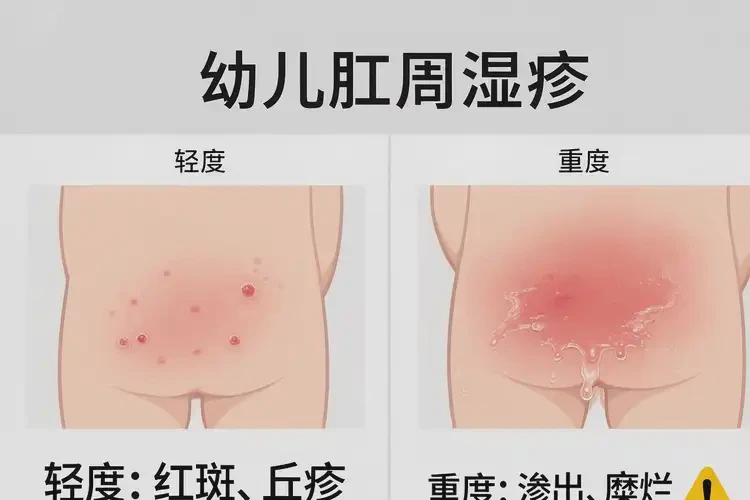
- 轻症、偶发、以红斑/轻度瘙痒为主者,改善尿布/如厕卫生、减少潮湿与摩擦后,常能在数天至1–2周内明显缓解,个别可逐步恢复至接近正常皮肤状态。
- 反复发作、皮损渗出/糜烂/皲裂、夜间瘙痒影响睡眠,或伴腹泻/便秘、明显过敏体质者,通常难以仅靠自愈,需尽早干预以降低慢性化与感染风险。
- 出现脓疱、黄痂、明显疼痛、发热等提示感染时,应立即就医,不宜观望。
- 年龄增长与皮肤屏障逐步成熟可降低发作频率,但并不意味着已发生的病变会“自动消退”,仍需规范管理。

二、自愈与就医的分界与判断要点
- 倾向自愈的情形
- 皮疹以轻度红斑/丘疹为主,无渗出、无明显疼痛;
- 诱因明确且可快速纠正(如更换透气尿布、减少潮湿、避免刺激性清洁);
- 症状在72小时–1周内逐步减轻,睡眠与进食未受影响。
- 需要就医的情形
- 连续规范护理≥72小时仍无改善或逐日加重;
- 出现渗液、脓疱、黄痂、疼痛、发热等感染征象;
- 夜间瘙痒明显影响睡眠,或皮损范围扩大、反复发作;
- 伴腹泻/便秘、肛周明显刺激,或怀疑蛲虫等其他疾病。

三、家庭护理与生活方式干预
- 清洁与干燥
每次排便后用温水轻柔清洗,避免含酒精/香精湿巾与烫洗;清洗后轻拍干,可短暂暴露臀部;选择纯棉透气尿布并及时更换。
- 屏障修复
清洗后涂抹含氧化锌的护臀霜形成保护层;日常使用无香精/无色素的中性婴儿润肤乳,每日3–5次维持屏障功能。
- 诱因管理
避免抓挠与反复摩擦;衣物选A类纯棉,洗涤用婴幼儿专用洗衣液;室温22–26℃、湿度50%–60%;尿布区红疹时避免使用爽身粉。
- 饮食与喂养(如需)
母乳喂养者母亲可阶段性减少海鲜、坚果等易致敏食物;配方奶喂养可在医生指导下尝试水解蛋白奶粉;已添加辅食者,出现加重时可短期暂停鸡蛋、芒果等高风险食物,并记录饮食日志寻找关联。
四、医疗干预与用药原则
- 对症外用
- 瘙痒/渗出:可外用炉甘石洗剂;
- 渗出/屏障受损:使用氧化锌护臀霜/软膏;
- 急性红肿明显:在医生指导下短期使用低效糖皮质激素(如氢化可的松或丁酸氢化可的松),连续使用不超过7天,并避开肛门黏膜;
- 反复或激素不耐受:医生可考虑他克莫司软膏等外用免疫调节剂。
- 合并感染处理
- 疑似细菌感染:可局部使用莫匹罗星软膏或红霉素软膏;
- 合并真菌感染:在医生指导下联用硝酸咪康唑乳膏。
- 全身用药
瘙痒明显影响睡眠者,医生可短期考虑抗组胺药止痒。
- 用药安全
所有药物需遵医嘱,避免自行长期使用激素或抗生素;外用后待药物吸收再穿戴尿布,减少摩擦与再刺激。

五、常见误区与风险
- 误区一:等待“自然好”而长期不处理,导致慢性苔藓样变、色素沉着,治疗周期延长。
- 误区二:频繁使用爽身粉,粉末结块可加重摩擦与堵塞毛孔。
- 误区三:自行长期或大面积使用激素药膏,可能引起皮肤萎缩/色素改变等不良反应。
- 误区四:忽视蛲虫等其他疾病,延误诊断与针对性处理。
- 风险点:长期不愈或处理不当,存在感染扩散与生活质量下降的风险,应及早规范干预。
对幼儿肛周湿疹的处理应把握“能自愈的不拖延、该就医的不硬扛”的原则:轻症通过科学的清洁、干燥与屏障修复,常可在数天至1–2周内好转;一旦出现渗出、疼痛、发热或72小时无改善,应尽快就医评估并在医生指导下用药。坚持规范的尿布/如厕卫生、保湿屏障与诱因管理,可显著降低复发与慢性化风险,帮助患儿更快恢复舒适与皮肤健康。
