多数可在产后逐渐消退,孕期以控制为主;轻症常在1–4周内好转,重症需规范治疗并延长病程。
定义与自愈可能性

妊娠期湿疹与体内激素变化、皮肤屏障受损和免疫调节有关,常见于腹部、大腿、臀部等处,表现为红斑、瘙痒、渗出、脱屑。轻症通过保湿、避免刺激和局部外用对症药物,常可明显缓解;很多病例在分娩后随着免疫与激素状态恢复而逐步自愈。但“彻底治愈”需区分孕期控制与产后长期缓解两层含义:孕期多以实现症状可控、减少复发为目标;产后复发风险与个体体质、诱发因素相关。
影响痊愈的关键因素
- 病情严重程度与累及范围:轻度红斑、瘙痒往往恢复更快;出现渗出、结痂、继发感染则疗程延长。
- 治疗是否规范:是否及时采取保湿修复、局部外用、必要时短期外用激素等规范化策略,直接影响控制速度与复发概率。
- 个体与诱发因素:过敏体质、精神压力、睡眠、环境温度湿度、衣物摩擦、饮食(如辛辣、酒精、部分高蛋白)均可影响病程。
- 合并与鉴别诊断:需警惕妊娠期肝内胆汁淤积症等非湿疹性瘙痒,必要时检测胆红素、胆汁酸以排除。
治疗与用药策略
- 基础护理:坚持每日使用保湿修复乳剂,减少搔抓与热水烫洗,选择棉质透气衣物,降低摩擦刺激,改善皮肤屏障功能。
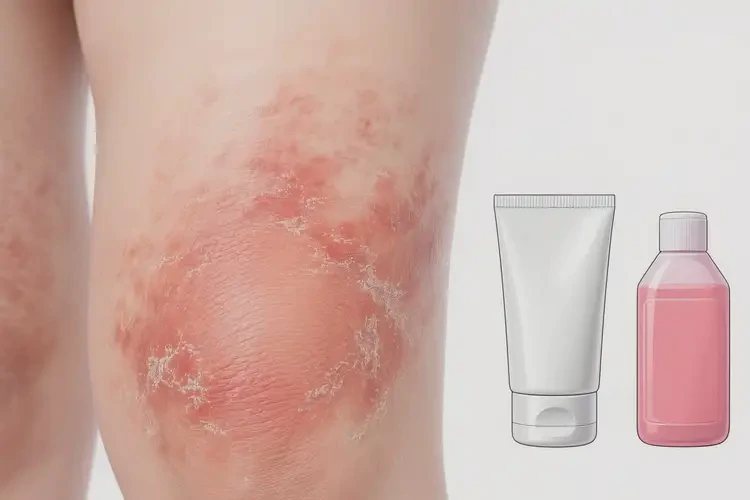
- 局部外用:无渗出期可选炉甘石洗剂、氧化锌等止痒与保护;有渗出时先行3%硼酸溶液冷湿敷,待干涸后再用收敛保护剂;在医生指导下可短期、小面积使用弱效糖皮质激素(如地奈德、尤卓尔)控制炎症。
- 口服药物:尽量以外用为主;瘙痒影响睡眠时,可在医生指导下选用二代抗组胺药(如西替利嗪);个别情况下短期使用扑尔敏;孕早期尽量避免系统用药,确需用药应权衡利弊并严格随诊。
不同情境下的预期与处理

| 情境 | 典型表现 | 短期预期 | 主要措施 | 产后展望 |
|---|---|---|---|---|
| 轻度妊娠期湿疹(大腿为主) | 局部红斑、瘙痒,少量脱屑,无渗出 | 多数在1–4周内明显好转 | 保湿修复、炉甘石/氧化锌、避免刺激与搔抓 | 多数可进一步缓解,复发风险取决于诱因管理 |
| 中重度或反复发作 | 渗出、结痂,瘙痒影响睡眠与日常 | 需>4周并规范治疗 | 短期小面积弱效激素、湿敷、必要时二代抗组胺;排除胆汁淤积 | 产后多逐步改善,部分人需维持治疗以减少复发 |
| 疑似胆汁淤积性瘙痒 | 全身瘙痒(可无典型皮疹),夜间加重 | 需尽快确诊与对症 | 检测胆红素、胆汁酸;按产科/消化科方案处理 | 与湿疹不同,需以原发病治疗为主 |
注:孕期以安全与控症为先,产后可在医生指导下进一步系统评估与维持治疗,以降低复发。
日常护理与就医时机
- 维持皮肤屏障:每日多次润肤,洗浴用温水、少刺激,避免热水烫洗与强碱性清洁剂。
- 环境与穿着:保持适宜温湿度与通风,衣物以宽松棉质为主,减少大腿内侧摩擦。
- 饮食与诱因:回避个人已知诱发食物(如辛辣、酒精、部分海鲜/牛羊肉),规律作息、减压,避免抓挠与反复摩擦。
- 何时就医:症状持续不缓解或加重、出现渗出/结痂/感染迹象、瘙痒严重影响睡眠,或伴有全身瘙痒而无典型皮疹时需尽快就医,以排除胆汁淤积等非湿疹性原因。
本内容为健康科普,不能替代医生面诊与个体化诊疗;孕期用药务必在医生指导下进行。
