轻度、局限、由明确诱因触发的儿童小腿湿疹,在及时去除诱因并做好保湿与皮肤屏障护理的前提下,约有30%—50%可在短期内自行好转,典型好转周期为1—2周;若属于反复发作的慢性湿疹或诱因未控制,通常难以自行痊愈,需要规范治疗与长期管理。
儿童小腿部位的湿疹是否“放着不管也能好”,取决于诱因是否可去除、皮损严重度与是否合并感染等多重因素。对轻度、面积小、无渗液与破溃的急性皮损,脱离过敏原并加强保湿后,往往可在1—2周内明显缓解;而对慢性期、反复迁延或过敏体质者,单靠自愈的概率较低,且易因抓挠导致继发感染,影响恢复与生活质量。
一、自愈的可能性与时间窗
- 轻度急性湿疹:在去除诱因(如特定接触物/摩擦/出汗刺激)后,约有30%—50%可在1—2周内自行好转;若伴明显渗出或刺激未解除,恢复可延至2—4周。
- 慢性或反复发作:因屏障受损与过敏体质持续存在,通常难以完全自愈,需要长期维持与阶段性治疗以减少复发。
- 年龄相关趋势:婴幼儿期起病者,随免疫系统与皮肤屏障成熟,约有部分在1—2岁内逐步减轻或不再频繁发作,但并非所有患儿均如此。
- 复发与波动:即便短期好转,仍可能因过敏原再暴露、干燥气候、抓挠等而复发,需重视日常护理与诱因管理。

二、自愈与就医的判别要点
- 倾向自愈的特征:皮损局限、以红斑/丘疹为主、无渗液与破溃、瘙痒可忍受、近期有明确且可避免的诱因(如新鞋袜材质、草地坐卧、热水频繁清洗)。
- 需要尽快就医的情况:出现渗液/糜烂、结痂增多、抓破后疼痛或发热(提示感染)、夜间瘙痒严重影响睡眠与日常活动、皮损范围扩大或持续>2周仍无改善、反复发作影响生活质量。
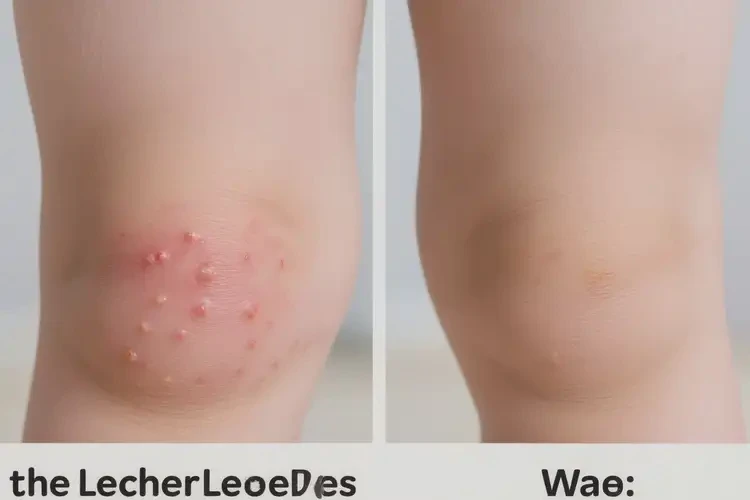
三、在家护理与诱因管理
- 基础保湿:每日至少2次全身保湿,优选无香精、低致敏润肤剂;沐浴后3分钟内涂抹效果更佳。
- 温和清洁:使用温水与无皂基/低敏清洁品,避免频繁或长时间热水清洗与搓洗。
- 避免刺激与摩擦:选择宽松柔软的纯棉衣物,减少紧口袜/裤腿摩擦;出汗后及时冲洗并保湿。
- 远离诱因:识别并尽量避免已知过敏原(如尘螨、动物皮屑、特定面料/染料、刺激性洗涤剂);外出可遮挡防护。
- 抓挠管理:修剪指甲,必要时夜间棉手套辅助,避免抓破导致感染。

四、常见误区与规范治疗概览
- 常见误区:过度依赖“自愈”而延误治疗;频繁更换或叠加多种药膏;使用含酒精/香精护肤品;热水烫洗止痒。
- 规范治疗概览:在医生指导下,急性期可短期外用低效糖皮质激素(如丁酸氢化可的松乳膏)控制炎症,必要时联合他克莫司软膏等;若合并感染,可加用抗生素外用;瘙痒明显可短期口服抗组胺药;全程配合保湿与诱因管理以减少复发。
| 维度 | 轻度急性湿疹 | 慢性/反复发作湿疹 |
|---|---|---|
| 自愈可能性 | 较高,约30%—50% | 较低,多需长期管理 |
| 典型时间窗 | 1—2周好转 | 易反复,常需数周—数月控制 |
| 主要诱因 | 接触物、摩擦、出汗、清洁过度 | 过敏体质、屏障受损、持续暴露 |
| 皮损表现 | 红斑、丘疹,无渗液/破溃 | 苔藓样变、抓痕、可伴渗液/感染 |
| 家庭护理 | 保湿、避刺激、去诱因 | 强化保湿、规律用药、随访管理 |
| 就医时机 | 持续>2周无改善或加重 | 任一复发加重或影响睡眠/生活 |
| 常用药物 | 保湿剂;必要时短期低效激素 | 外用激素/他克莫司;合并感染用抗生素;抗组胺止痒 |
| 预后 | 多数可控制且少复发 | 易波动,需长期维持与预防 |
儿童小腿部位的湿疹并非一概能“放着就好”。对轻度、急性、诱因明确的病例,配合保湿与避诱因,约有30%—50%可在1—2周内好转;而对慢性、反复、渗出/破溃或过敏体质者,单靠自愈往往不足,需尽早规范治疗与长期管理,以降低复发与并发症风险。

