轻度、偶发的婴儿湿疹(累及小腿)在做好保湿与避免刺激后,约有1–2周可自行好转;整体来看,约50%的患儿在2岁后可逐步自愈,但仍有部分会延续或反复。
婴儿期皮肤屏障与免疫反应尚在发育,轻度炎症常随护理得当而缓解;若刺激持续或合并感染,则需干预。对仅见于小腿、范围小、无渗液结痂的轻度发作,优先规范护理并短期观察;一旦出现加重信号,应及时就诊,由医生评估是否需要药物或其他治疗。
一、自愈可能性与时间线
- 年龄与总体规律:婴儿湿疹多在出生后1–3个月出现,6个月后逐渐减轻;约50%可在2岁后自愈,少数可持续至儿童期或成人期并复发。
- 轻度发作的短期自愈:去除诱因并做好保湿后,轻度湿疹常于1–2周内好转。
- 不能单纯等待的情况:出现明显渗液、脓疱、结痂、疼痛,或伴发热、淋巴结肿大,提示可能继发感染,需尽快就医,不宜观望。

二、自愈与就医的判断要点
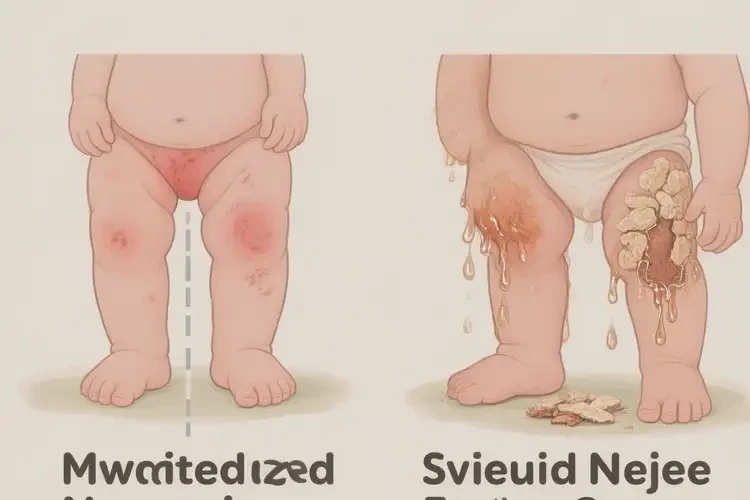
- 倾向于自愈的表现:皮疹范围小且局限(如仅小腿)、以红斑/丘疹为主、轻度瘙痒、无渗液结痂、日常护理后呈波动性好转。
- 需要就医的信号:皮疹迅速扩散、夜间瘙痒影响睡眠、出现渗液/结痂/脓疱或发热,或家庭护理1–2周无改善/反复加重。
三、家庭护理与诱因管理
- 基础护理:每日全身保湿(无香精/低敏润肤剂),温水短时沐浴,使用温和清洁剂;避免抓挠与反复摩擦(裤脚、袜子松紧适度)。
- 触发因素管理:识别并减少接触可能的过敏原/刺激物(如新衣物材质、洗涤剂残留、粗糙面料、过度出汗);保持皮肤干爽与透气。
- 局部用药(医嘱为准):轻度可外用保湿剂/润肤剂;医生建议下可选非激素药膏(如氟芬那酸丁酯软膏)或低效激素(如地奈德乳膏、丁酸氢化可的松乳膏)短期点涂;若合并感染,医生可能考虑夫西地酸乳膏等抗感染处理。

四、常见误区与澄清
- “湿疹能根治”:目前多为慢性复发性疾病,虽可随年龄与护理改善,但无法保证根治;目标是控制症状、减少复发。
- “所有红疹都能等自愈”:儿童腿部红疹还可能是虫咬皮炎、接触性皮炎、药疹等,处理与预后不同,病因不明或症状加重时应就医明确诊断。
- “激素药膏一定有害”:在医生指导下短期、局部、低强度使用激素是安全有效的;避免自行长期或大面积使用。

五、不同情形的处理对比
| 情形 | 主要表现 | 自愈可能性 | 家庭处理 | 就医与用药建议 |
|---|---|---|---|---|
| 轻度、偶发、局限小腿 | 红斑/丘疹、轻度瘙痒、无渗液结痂 | 较高,约1–2周可好转 | 强化保湿、避免摩擦与刺激、短期观察 | 无改善或加重时就诊 |
| 反复发作但总体轻 | 时轻时重、范围不大 | 随年龄与护理改善,约50%在2岁后自愈 | 持续保湿、识别诱因、规律作息 | 医生指导下维持治疗、减少复发 |
| 中重度或伴感染 | 渗液、结痂、疼痛,或伴发热/淋巴结肿大 | 低,需干预 | 避免抓挠与覆盖性封包 | 就医评估;可能短期外用低效激素;怀疑感染时用夫西地酸等抗感染药物;瘙痒明显可短期口服抗组胺药 |
注:婴儿皮肤娇嫩,所有药物需在医生指导下使用;表格为健康科普信息,不能替代个体化诊疗。
轻度、偶发的婴儿湿疹在做好保湿与避免刺激后,多数可在短期内自行缓解;随着年龄增长,整体有较高比例逐步好转,但仍可能阶段性反复。把握“范围小、症状轻、无感染信号”的观察窗口,配合规范护理;一旦出现渗出、结痂、疼痛或发热等加重表现,应尽快就医,由医生评估是否需要药物干预,切勿长期观望或自行滥用药物。
