多数青少年足部湿疹难以“根治”,但可通过规范治疗和日常管理实现长期缓解与临床治愈,症状稳定期可达数月—数年,部分人可逐步减停药并维持不复发。
足部湿疹属于炎症性、反复发作的皮肤病,青少年阶段因出汗多、摩擦频繁、鞋袜不透气、接触过敏原等因素更易诱发。科学认识疾病本质、识别诱因、规范用药与护理,能够显著降低复发频率与强度,并在相当长的时间内保持无症状或轻症状态。
一、疾病特点与自愈可能性
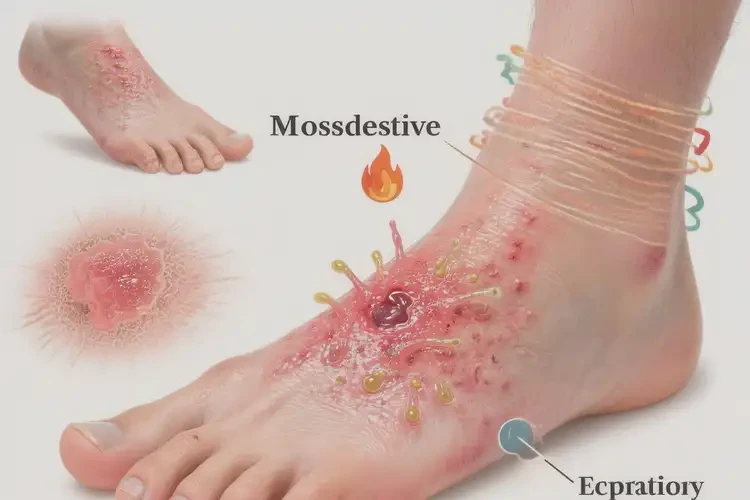
- 足部湿疹典型表现为红斑、丘疹、水疱、渗出、结痂、瘙痒,慢性期可见皮肤肥厚、苔藓样变、皲裂,瘙痒明显影响睡眠与运动。
- 多数情况下难以自愈,需要积极干预;若不治疗,往往不会自行好转或自愈。
- 诱因复杂,常见包括:鞋袜过紧、频繁接触肥皂/清洁剂、潮湿闷热、出汗摩擦、过敏原等,青少年日常活动量大、鞋袜更换不勤时更易发生与反复。
- 长期反复可继发细菌感染,出现渗出、异味、疼痛等,应及时处理以降低并发症风险。
二、治疗目标与预期
- 治疗的核心目标是:控制炎症与瘙痒、促进皮损修复、减少复发、提高生活质量;就目前医学共识而言,湿疹一般不可以根治,但通过规范治疗可达成临床治愈(症状消失或显著减轻并维持稳定)。
- 在规范治疗和良好护理的前提下,症状稳定期可达数月—数年;部分人可逐步减停药并维持不复发,但不能保证终身不复发。
- 复发并不等于治疗失败,通常提示诱因未完全控制或护理不到位,需复盘并优化管理方案。

三、规范治疗方案
- 基础护理
- 保持足部清洁干燥,避免热水烫洗与过度搔抓;洗后轻拍干而非用力擦拭。
- 选择宽松透气的鞋袜,勤换洗,必要时晾晒/烘干;减少摩擦与潮湿环境暴露。
- 避免已知过敏原与刺激物(如部分肥皂/清洁剂、皮毛制品等)。
- 药物与物理治疗
- 急性期有渗出:可用3%硼酸溶液湿敷,随后外涂氧化锌软膏保护屏障。
- 瘙痒明显:在医生指导下口服抗组胺药(如氯雷他定)缓解瘙痒,改善睡眠与抓挠损伤。
- 炎症控制:短期、薄涂中效糖皮质激素(如曲安奈德乳膏)于患处,遵医嘱逐渐减量,避免长期连续大面积使用。
- 慢性肥厚/苔藓样变:在医师指导下可间歇使用外用药并配合保湿修复;必要时考虑紫外线疗法(UVA/窄谱UVB)作为慢性顽固期的辅助手段。
- 继发感染:出现脓疱、黄痂、异味等感染迹象时,在医生指导下局部使用莫匹罗星或红霉素等抗菌药膏。

四、生活方式与复发管理
- 诱因管理:系统梳理并尽量回避诱因(如特定鞋材/袜材、清洁剂、出汗与摩擦、潮湿闷热环境等),必要时进行过敏原评估以指导日常选择。
- 皮肤屏障修复:每日使用无香精保湿剂(如尿素维E乳膏等)维持角质层含水量,减少外界刺激物渗透。
- 行为与环境:运动后及时清洁并干燥足部;鞋袜材质以棉/莫代尔等吸湿透气为主;避免久坐久站导致局部湿热。
- 用药依从性:遵循医嘱规范用药与逐步减停,避免频繁更换药物或自行加减量,以降低“复发—加重—再治疗”的循环。
- 随访与评估:症状反复或加重时尽早复诊,评估是否存在感染、接触性皮炎或治疗不当等问题,必要时调整方案。
五、常见误区与就医提示
- 误区一:一味追求“根治”。目前湿疹一般不可以根治,应重视“长期控制与低复发”。
- 误区二:长期、大面积、频繁使用强效激素。应在医生指导下短期、局部使用,避免副作用与反跳。
- 误区三:把“脚气(足癣)”与湿疹混淆。两者处理不同,必要时做真菌检查明确诊断,避免误用药物。
- 误区四:忽视细菌感染信号。出现渗出、黄痂、异味、红肿热痛等,需尽快就医进行抗菌治疗。
- 及时就医情形:症状持续不缓解或反复加重;累及大面积皮肤;出现明显疼痛/渗出/异味;影响睡眠与运动;自行用药无效或不确定诊断时。
对青少年而言,足部湿疹的关键在于接受“可长期控制而非绝对根治”的医学现实,通过识别诱因、规范用药与坚持护理,绝大多数人能够在相当长的时间里保持无症状或轻症状态,并在专业指导下逐步减停药、降低复发风险;一旦出现感染迹象或久治不愈,应尽快就医,以免延误最佳处理时机。
