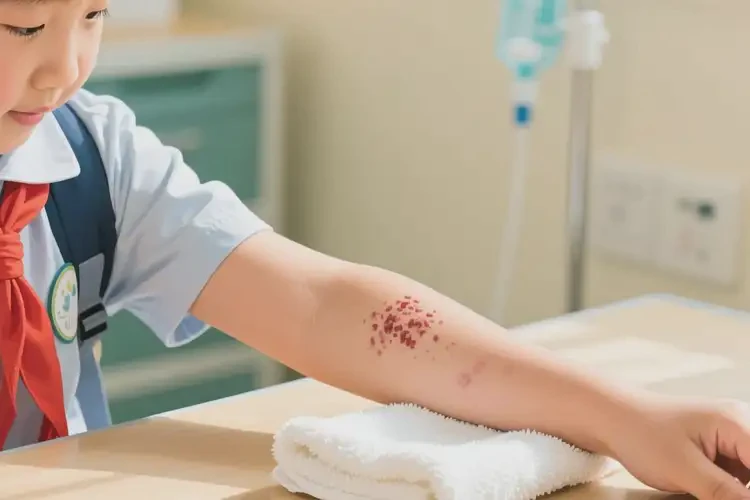
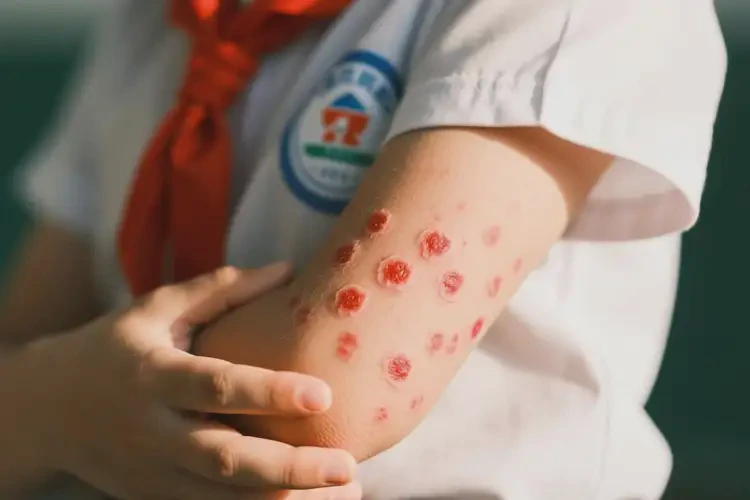
约60%的小学生手臂湿疹可随年龄增长自愈,但需科学护理干预。
小学生手臂湿疹是皮肤屏障功能未完善、免疫系统发育阶段常见的炎症性皮肤病,表现为红斑、丘疹、脱屑伴瘙痒。其自愈可能性与个体体质、环境因素及护理方式密切相关。多数患儿在青春期前症状显著改善,但彻底自愈需满足皮肤屏障修复、过敏原回避及免疫调节等多重条件。
一、湿疹自愈的生理基础与影响因素
皮肤屏障功能发育
小学生皮肤角质层较薄,皮脂分泌少,易受外界刺激。随着生长发育,皮脂腺功能逐渐成熟,角质层增厚,皮肤屏障修复能力增强,湿疹症状自然减轻。但若持续接触洗涤剂、化纤衣物等刺激物,可能延缓自愈进程。免疫系统成熟度
湿疹本质是免疫系统对过敏原的过度反应。儿童期免疫系统处于动态调整阶段,多数患儿在6-12岁期间免疫耐受性增强,对尘螨、花粉等常见过敏原的敏感性降低,湿疹发作频率减少。但若合并过敏性鼻炎或哮喘,自愈难度可能增加。环境与生活习惯
干燥气候、频繁洗手或使用碱性肥皂会破坏皮肤pH值,加重湿疹。保持室内湿度40%-60%、选择棉质衣物、避免过度清洁等护理措施,可显著提升自愈概率。反之,长期处于污染环境或接触宠物皮屑,可能诱发反复发作。
二、促进自愈的科学护理策略
基础保湿与清洁
- 每日使用无香料、无酒精的保湿霜(如凡士林或含神经酰胺产品),尤其在洗澡后3分钟内涂抹,锁住水分。
- 洗澡水温控制在37℃以下,时间不超过10分钟,避免使用搓澡巾。
- 选择pH值5.5左右的弱酸性沐浴露,减少皮肤刺激。
过敏原管理与饮食调整
- 通过过敏原检测明确致敏物质,如尘螨、牛奶或鸡蛋,并在医生指导下进行回避或脱敏治疗。
- 增加富含Omega-3脂肪酸的食物(如深海鱼、亚麻籽),减少高糖、高脂饮食,有助于调节免疫反应。
药物干预与物理治疗
- 急性期使用弱效激素药膏(如氢化可的松)控制炎症,但需严格遵循医嘱,避免长期使用导致皮肤萎缩。
- 顽固性湿疹可尝试窄谱紫外线光疗,通过抑制免疫细胞活性减轻症状。
三、需警惕的并发症与就医指征
继发感染风险
抓挠破溃的湿疹易引发细菌感染(如金黄色葡萄球菌),表现为脓疱、发热或淋巴结肿大。此时需立即就医,使用抗生素治疗。心理与社会影响
长期湿疹可能影响儿童社交自信,甚至引发焦虑或抑郁。家长应关注孩子情绪变化,必要时寻求心理支持。就医时机判断
若湿疹持续超过6周、面积超过体表10%、或伴有呼吸急促等全身症状,需排除特应性皮炎或其他免疫性疾病,及时转诊至皮肤科专科医生。
小学生手臂湿疹的自愈是一个动态过程,科学护理可显著提升康复概率。家长需平衡“保护”与“放手”,避免过度干预导致皮肤依赖药物。通过建立健康的生活习惯、优化环境因素,多数患儿可实现症状完全缓解,但个体差异需个性化评估。