6.7 mmol/L
餐后血糖6.7 mmol/L对于中年人来说,尚未达到糖尿病的诊断标准,但已超过正常范围,属于糖耐量受损阶段。这一数值提示个体存在胰岛素抵抗或胰岛素分泌不足的风险,需引起重视并采取相应措施预防糖尿病的发生。
一、血糖标准与分类
1. 正常血糖范围
- 空腹血糖:3.9-6.1 mmol/L
- 餐后2小时血糖:<7.8 mmol/L
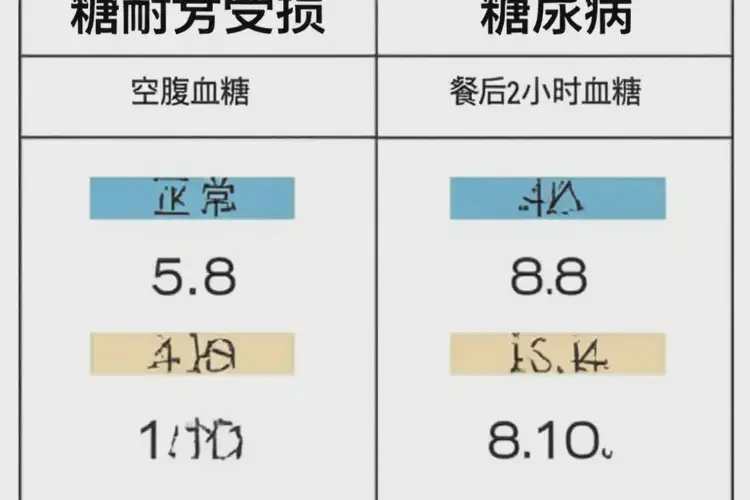
2. 糖耐量受损(IGT)
- 空腹血糖:<7.0 mmol/L
- 餐后2小时血糖:7.8-11.1 mmol/L
3. 糖尿病诊断标准
- 空腹血糖:≥7.0 mmol/L
- 餐后2小时血糖:≥11.1 mmol/L
- 随机血糖:≥11.1 mmol/L,伴有典型糖尿病症状
二、中年人血糖管理的重要性
1. 中年人代谢特点
- 基础代谢率下降:随着年龄增长,基础代谢率逐渐降低,能量消耗减少。
- 胰岛素敏感性降低:中年人胰岛素受体数量和敏感性下降,易出现胰岛素抵抗。
- 生活方式影响:工作压力、饮食不规律、缺乏运动等不良生活方式增加糖尿病风险。
2. 血糖控制目标
- 空腹血糖:4.4-7.0 mmol/L
- 餐后2小时血糖:<10.0 mmol/L
- 糖化血红蛋白(HbA1c):<7.0%
3. 血糖监测方法
- 自我血糖监测(SMBG):使用家用血糖仪定期测量空腹和餐后血糖。
- 持续葡萄糖监测(CGM):通过佩戴传感器实时监测血糖波动。
- 糖化血红蛋白检测:反映过去2-3个月平均血糖水平,评估长期血糖控制情况。
三、糖耐量受损的干预措施
1. 生活方式干预
- 饮食管理:控制总热量摄入,均衡营养,增加蔬菜、水果、全谷物等富含膳食纤维的食物。
- 运动锻炼:每周至少150分钟中等强度有氧运动,如快走、游泳、骑自行车等。
- 体重管理:保持健康体重,避免肥胖,尤其是腹型肥胖。
2. 药物治疗
- 二甲双胍:改善胰岛素敏感性,减少肝脏葡萄糖输出。
- α-葡萄糖苷酶抑制剂:延缓碳水化合物吸收,降低餐后血糖。
- 胰岛素增敏剂:增加肌肉和脂肪组织对胰岛素的敏感性。
3. 定期随访与监测
- 定期体检:每年至少进行一次全面体检,包括血糖、血脂、血压等指标。
- 专科随访:定期到内分泌科或糖尿病专科门诊随访,评估血糖控制情况和并发症风险。

四、糖尿病风险评估与预防
1. 糖尿病风险因素
- 年龄:45岁以上人群糖尿病风险增加。
- 家族史:一级亲属患有糖尿病者风险增加。
- 肥胖:BMI≥24 kg/m²或腰围男性≥90 cm、女性≥85 cm者风险增加。
- 高血压:收缩压≥140 mmHg或舒张压≥90 mmHg者风险增加。
- 高血脂:总胆固醇≥6.22 mmol/L或低密度脂蛋白胆固醇≥4.14 mmol/L者风险增加。
2. 糖尿病风险评估工具
- 芬兰糖尿病风险评分(FINDRISC):通过问卷评估个体未来10年内发生2型糖尿病的风险。
- 中国糖尿病风险评分(CDRS):基于中国人群特点制定的风险评估工具。
3. 糖尿病预防策略
- 一级预防:针对高危人群进行生活方式干预和健康教育,预防糖尿病发生。
- 二级预防:早期发现糖耐量受损个体,及时采取干预措施,延缓或阻止糖尿病进展。
- 三级预防:对已确诊糖尿病患者进行规范治疗和管理,预防和延缓并发症发生。
中年人餐后血糖6.7 mmol/L虽未达到糖尿病诊断标准,但提示存在糖耐量受损风险。通过生活方式干预、药物治疗以及定期随访与监测,可有效预防糖尿病的发生和发展。个体应重视血糖管理,采取积极措施维护健康。

