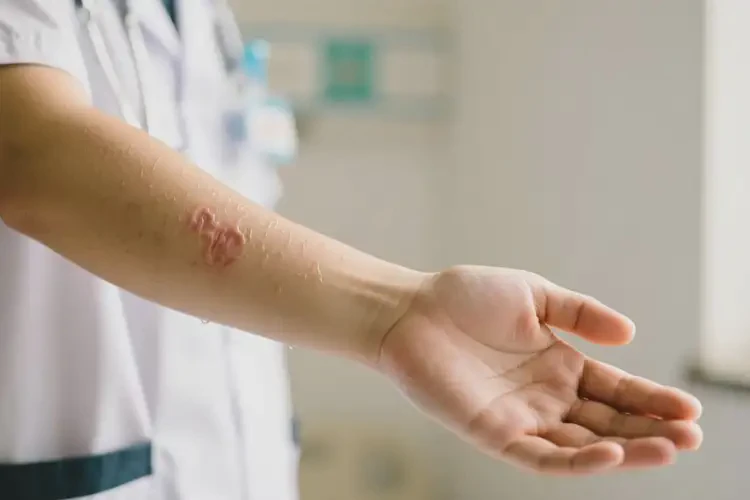
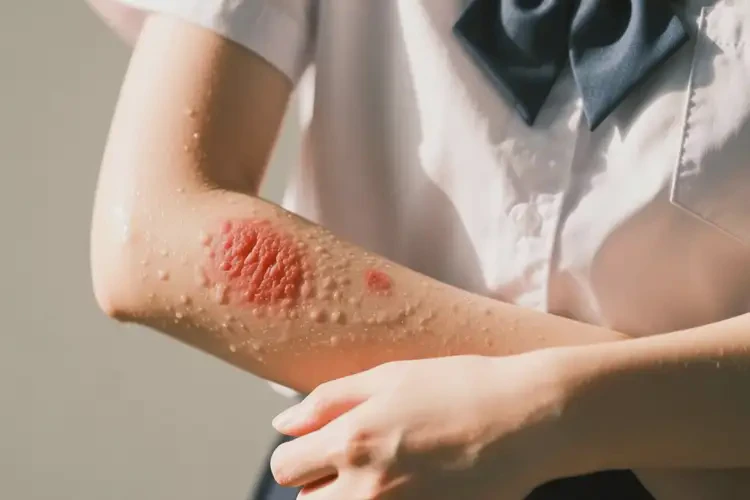
约50%-70%的大学生湿疹患者可实现临床自愈,但个体差异显著
湿疹作为一种常见的慢性炎症性皮肤病,在大学生群体中发病率较高,尤其是手臂等暴露部位。其自愈可能性受多种因素影响,包括病程长短、诱因控制、体质差异等。多数轻症患者通过科学管理可实现症状消退,但易复发群体需长期关注皮肤健康。
一、湿疹自愈的可能性与影响因素
病程阶段与自愈关系
- 急性期湿疹:若及时脱离过敏原(如洗涤剂、花粉)并保持皮肤湿润,部分患者可在2-4周内自愈。例如,因接触新洗衣粉导致的接触性皮炎,停用后症状通常快速缓解。
- 慢性期湿疹:反复发作或迁延不愈的病例(如超过6个月),自愈难度显著增加。这类患者常伴随皮肤屏障功能受损,需主动干预修复。
诱因控制的关键性
- 环境因素:干燥气候、紫外线暴露可加重症状,而使用加湿器、避免暴晒有助于自愈。
- 生活习惯:熬夜、压力大、饮食辛辣(如火锅、烧烤)会削弱免疫力,延长病程;规律作息和清淡饮食可提升自愈概率。
- 免疫状态:过敏体质或免疫紊乱者自愈较慢,需同步调理内在健康。
体质差异的不可忽视性
- 遗传性过敏体质人群(如家族有哮喘、鼻炎史)更易反复发作,自愈后需长期预防。
- 非过敏体质者若诱因明确且及时消除,自愈率相对较高。
二、促进自愈的实用策略
基础护理:修复皮肤屏障
- 保湿:每日涂抹无香料保湿霜(如凡士林),尤其在洗澡后3分钟内锁住水分。
- 清洁:避免使用碱性肥皂,选择温和沐浴露,水温控制在37℃以下。
生活方式调整
- 饮食:减少高糖、高盐及辛辣食物,增加富含维生素C的蔬果(如橙子、菠菜)。
- 压力管理:通过运动、冥想等方式缓解焦虑,因压力会触发炎症反应。
及时就医的指征
若出现渗液、化脓或持续瘙痒超过2周,需警惕感染或加重风险,应尽早就医。
三、常见误区与澄清
- “湿疹会传染”
湿疹属于非传染性炎症,与真菌或细菌感染无关,无需隔离治疗。
- “激素药膏绝对不能用”
短期规范使用弱效激素药膏(如氢化可的松)可快速控制炎症,避免长期滥用即可。
- “自愈后永不复发”
即使症状消失,仍需持续保湿和避免诱因,否则可能因环境变化复发。
湿疹的自愈并非绝对,但通过科学管理可显著提升可能性。大学生群体需重视日常护理,避免因学业压力忽视健康。若症状反复或加重,应及时寻求皮肤科专业指导,而非依赖“自愈”拖延治疗。