多数患儿可在数周至数月内明显好转或临床治愈,但属于慢性复发性疾病,需长期规范管理与随访。
儿童小腿湿疹通过规范的皮肤屏障修复、外用抗炎药物与诱因管理,大多数可在数周至数月内控制并达到临床治愈;轻症常在1–2周出现明显改善。由于湿疹具有慢性、易复发的特点,少数患儿症状可持续至成年期,因此长期管理比“一次性治愈”更符合疾病规律。
一、疾病特点与典型表现
- 本质为皮肤屏障功能障碍相关的炎症性皮肤病,与遗传、免疫异常密切相关,典型症状为皮肤干燥、红斑、瘙痒,可伴丘疹、水疱、渗出、结痂、脱屑,常呈多形性与对称性分布。
- 儿童期高发,皮损可累及小腿等部位;若反复搔抓与摩擦,易进展为苔藓样变或出现继发感染。
- 病程分型包括急性、亚急性、慢性,不同分型在皮损形态与治疗策略上有所差异。

二、治疗目标与预期时间
- 治疗目标:控制炎症与瘙痒、修复皮肤屏障、减少复发、预防感染。
- 预期时间:
- 轻度:规范护理联合外用药物,通常1–2周明显改善;
- 中重度:需更系统治疗,往往数周至数月;
- 整体而言,多数患儿在数周至数月可达临床治愈或长期缓解。
三、核心治疗与护理要点
- 基础护理:每日充足保湿(沐浴后3分钟内涂抹润肤剂)、温水短时沐浴、避免过度清洗/烫洗与刺激性清洁剂,选择宽松纯棉衣物,减少搔抓与摩擦。
- 外用药物:在医生指导下短期、间歇使用弱效糖皮质激素(如氢化可的松乳膏)控制炎症;对反复或激素不耐受部位,可选钙调神经磷酸酶抑制剂(如他克莫司软膏、吡美莫司)。
- 渗出/继发感染处理:急性期有渗出时,可先行湿敷(如炉甘石洗剂、高锰酸钾溶液等)以减轻渗出与不适;出现感染迹象时,遵医嘱使用抗生素治疗。
- 止痒与睡眠:瘙痒明显影响睡眠时,可短期口服抗组胺药(如西替利嗪、氯雷他定)。
- 诱因管理:识别并回避过敏原/刺激物(如尘螨、动物毛发、花粉等),注意环境湿度与衣物材质管理。

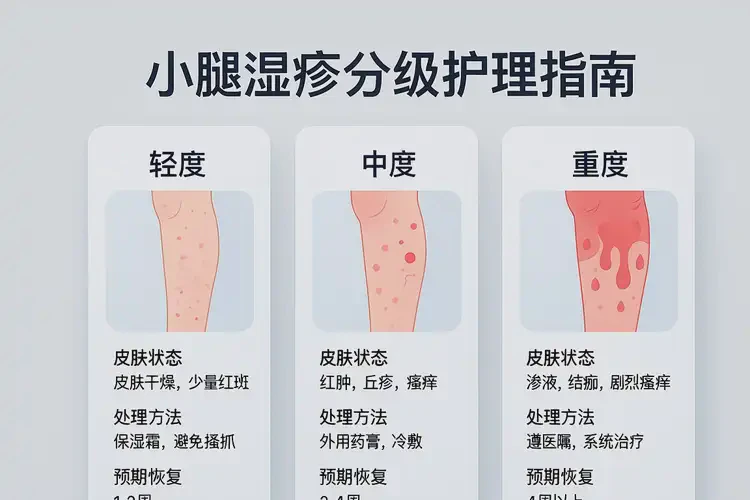
四、不同情形的处理对比
| 情形 | 主要表现 | 家庭处理 | 医疗干预 | 预期时间 |
|---|---|---|---|---|
| 轻度 | 少量红斑、丘疹,轻度瘙痒,无明显渗出 | 强化保湿、减少摩擦与抓挠、温和清洁 | 必要时短期外用弱效糖皮质激素 | 约1–2周明显改善 |
| 中度 | 红斑较多、可见水疱/渗出,瘙痒影响活动或睡眠 | 规范保湿、湿敷减渗出、避免二次刺激 | 外用糖皮质激素联合钙调神经磷酸酶抑制剂;必要时抗组胺药 | 通常数周控制,部分需数月 |
| 重度/反复 | 广泛皮损、苔藓样变或反复感染 | 记录诱因、严格护理、避免抓挠 | 系统评估与个体化治疗;必要时抗生素;重症可评估生物制剂 | 需长期管理,逐步控制与减量维持 |
注:上表为常见情形的通用处理思路,个体差异较大,需以面诊评估为准。

五、就医时机与日常管理
- 及时就医:出现渗出明显、红肿热痛、脓液/异味、发热,或范围迅速扩大、夜间瘙痒严重影响睡眠、规范护理与外用药无效/反复时,应尽快就诊。
- 日常管理:坚持保湿与温和清洁,修剪指甲减少抓破;纯棉宽松衣物与合适环境湿度有助减少复发;定期复诊评估病情与用药方案,避免自行增减药量。
儿童小腿湿疹并非“不治之症”,通过规范治疗与日常管理,大多数患儿可在数周至数月内实现临床治愈或长期缓解;少数患儿因个体差异或合并其他过敏性疾病需要更长期的管理。坚持保湿、合理用药、识别诱因与规律随访,是减少复发、提升生活质量的关键。
