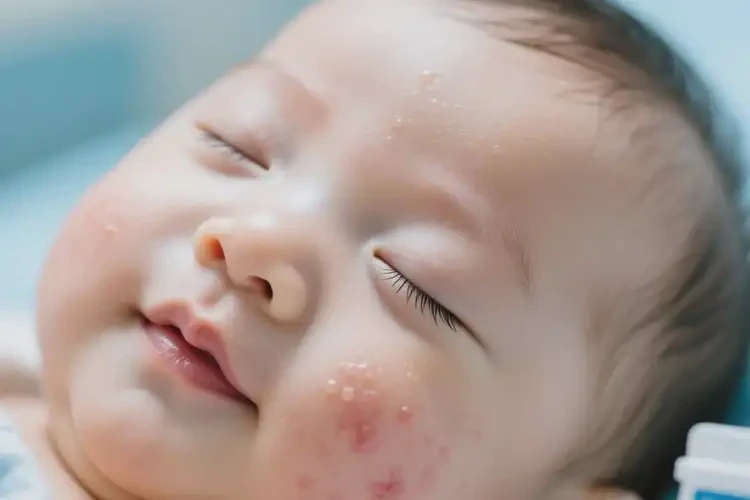
90%的宝宝湿疹可通过科学护理和治疗得到有效控制。
湿疹是婴幼儿时期常见的皮肤问题,表现为面部红斑、丘疹、脱屑,伴瘙痒或刺痛。多数情况下,湿疹可得到有效控制,但易反复发作,需长期管理。关键在于识别诱因、科学护理和合理用药。
一、湿疹的成因与诱因
皮肤屏障功能薄弱
婴幼儿皮肤角质层较薄,皮脂分泌少,保水能力差,易受外界刺激导致炎症反应。遗传因素(如家族过敏史)会显著增加患病风险。环境与外部刺激
干燥气候、高温出汗、化纤衣物摩擦、过度清洁或使用碱性洗护产品,均可能破坏皮肤屏障,诱发或加重湿疹。过敏原接触
尘螨、动物皮屑、花粉等吸入性过敏原,或牛奶、鸡蛋等食物过敏原,可能通过免疫反应引发湿疹。需通过过敏原检测明确具体诱因。免疫系统异常
湿疹宝宝常伴有免疫调节失衡,Th2细胞过度活化导致炎症因子释放,形成“瘙痒-搔抓-炎症加重”的恶性循环。
二、科学治疗与护理方法
基础护理:修复皮肤屏障
- 温和清洁:每日1次温水洗脸,避免使用皂基类产品,选择pH值5.5左右的弱酸性洗剂。
- 充分保湿:洗脸后3分钟内涂抹无香料、无酒精的保湿霜,每日至少2次,夏季可选用乳液,冬季改用霜剂。
- 避免刺激:穿着纯棉衣物,避免羊毛、化纤材质;室内湿度保持在40%-60%,使用加湿器时需定期清洁。
外用药物治疗
- 激素类药膏:中弱效激素(如氢化可的松)适用于轻度湿疹,短期使用(一般不超过2周)可快速控制炎症。
- 非激素类药膏:钙调磷酸酶抑制剂(如他克莫司软膏)适用于面部或长期维持治疗,安全性较高。
- 抗生素软膏:若出现继发感染(如脓疱、渗液),需局部使用抗生素(如莫匹罗星软膏)。
口服药物与免疫调节
- 抗组胺药:口服西替利嗪或氯雷他定可缓解瘙痒,改善睡眠质量,但需注意可能引起的嗜睡副作用。
- 益生菌补充:部分研究表明,特定菌株(如鼠李糖乳杆菌)可能通过调节肠道菌群,间接改善湿疹症状。
过敏原管理
- 食物回避:若通过过敏原检测明确牛奶蛋白过敏,需严格回避含牛奶成分的食物,并选择深度水解或氨基酸配方奶粉。
- 环境控制:定期清洗床单、窗帘,使用防螨床罩,避免接触宠物毛发。
三、日常预防与注意事项
喂养方式
母乳喂养可降低过敏风险,母亲需避免摄入已知过敏食物;添加辅食时,遵循“逐一引入、观察3天”原则,记录食物与症状关联。情绪与睡眠管理
湿疹瘙痒可能影响宝宝情绪和睡眠,家长需通过讲故事、安抚玩具等方式转移注意力,避免搔抓导致皮肤破损。疫苗接种与疾病预防
湿疹宝宝可正常接种疫苗,但需避开急性发作期;若接种后出现发热,需及时物理降温并咨询医生。长期随访与复发预警
即使症状缓解,也需每3个月复诊,评估皮肤屏障功能及免疫状态;若出现夜间瘙痒加重、皮损扩散,需警惕复发可能。
湿疹虽易反复,但通过科学管理可显著改善生活质量。家长需保持耐心,避免过度焦虑,与医生建立长期沟通机制,共同制定个性化护理方案。