小儿大腿湿疹能治愈吗 症状原因与家庭处理全指南

简明结论与预期
把“能不能好”说清楚,更能少走弯路。多数孩子的大腿内侧湿疹,经过规范治疗和日常管理,可以达到长期缓解,很多孩子在短期内实现临床治愈;但想要“一次发作后再也不复发”,难度不小,需要持续管理。对儿童来说,皮肤屏障更娇嫩、自控搔抓能力弱,自愈往往比成人慢,越早干预,越容易稳住局面。

先判断你面对的是不是湿疹
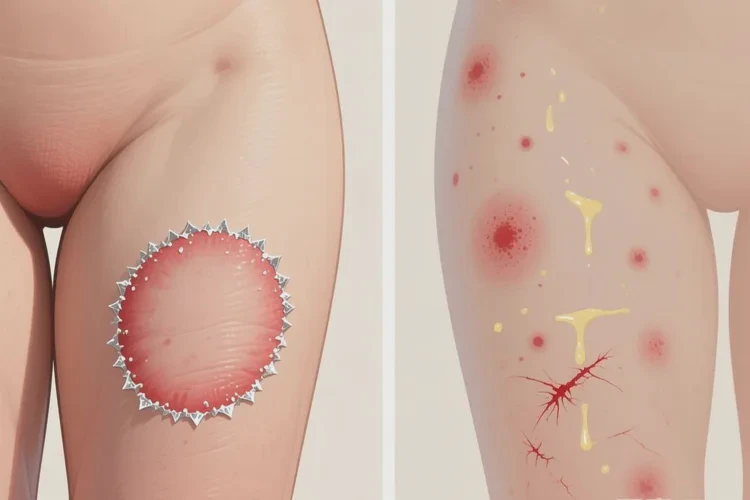
典型画面是这样的:大腿内侧或腹股沟出现红斑、丘疹或小水疱,越抓越痒,热水烫洗和摩擦会让它更红更肿。孩子夜里睡不踏实,白天总想挠。若渗出明显、结黄痂,或出现脓疱、明显红肿热痛,就要警惕继发感染。
也别急着给自己下结论,和几个“长得很像”的情况区分一下:
- 股癣:多见于腹股沟/臀部,边界清楚的环状或多环状斑片,边缘可见丘疹/小水疱,中央趋于变淡;
- 尿布皮炎:主要在尿布区,可延至下腹部与大腿,表现为弥漫性红斑,重者可见水疱、糜烂;
- 痱子:闷热后出现密集针尖样丘疹/丘疱疹,有灼热刺痒感。
这些只是初步识别,确诊还是要面诊,避免把“癣”当“湿疹”长期外用激素,越拖越麻烦。

家庭护理四件事,做到位就能稳住大半
- 干燥与通风:运动或出汗后,及时擦干大腿根与皮肤褶皱,换上宽松棉质衣物,减少久坐与紧身裤摩擦。
- 温和清洁:用温水短时清洗,避免热水与肥皂/皂基清洁剂反复刺激,别把皮肤洗成“砂纸”。
- 足量保湿:沐浴后在全身(尤其褶皱处)涂抹无香精润肤剂,每天至少2次,把皮肤屏障“补厚”。
- 避免搔抓:勤剪指甲,必要时夜间戴棉手套,把“痒—抓—更痒”的恶性循环打断。
用药怎么把握尺度
- 外用药物要在医生指导下按部位/年龄选择强度与疗程。炎症明显时,可短程使用低至中弱效糖皮质激素(如氢化可的松 1%、地奈德)点涂;渗出期可先湿敷减渗,再上药。褶皱/敏感部位或维持治疗,可在医生指导下选用他克莫司/吡美莫司等非激素药物。
- 止痒:夜间瘙痒影响睡眠时,可在医生指导下短期口服抗组胺药。
- 感染处理:出现脓疱、黄痂、明显红肿热痛等感染征象,尽快就医评估,必要时加用抗感染治疗。
- 安全要点:不自行长期/大面积使用激素;不混用多种复方药膏;婴幼儿与皮肤褶皱部位用药更需谨慎;任何药物先小面积试用观察。
- 鉴别用药提醒:若更像股癣(边界清楚、鳞屑明显、环状扩展),应就医确诊后按医嘱使用抗真菌药,避免误把“癣”当“湿疹”长期外用激素。
把复发压到最低的长期策略
识别并减少诱因是关键:潮湿、摩擦、出汗、刺激性清洁剂、紧身裤都可能是“点火器”。运动或出汗后及时清洁并更换干爽衣物,建立“保湿 + 衣物管理 + 环境控汗”的固定流程,记录触发因素与用药反应,复诊时医生更容易为你定制方案。规范治疗5–7天通常能看到瘙痒与渗出减轻,2周皮损明显改善;维持保湿与避免诱因,能显著减少复发频率与强度。
何时就医与常见误区
- 这些情况尽快就医:渗出明显/黄痂、抓破继发感染、夜间瘙痒影响睡眠≥3晚、范围快速扩大、合并发热/明显疼痛、尿布区大片红疹或怀疑真菌/细菌感染。
- 常见误区要避开:频繁更换药膏、过度清洗、长期依赖激素、忽视保湿、未处理诱因。记住,湿疹管理是一场“马拉松”,不在于一次用药多猛,而在于日常细节的稳定与坚持。
医疗安全提示
本文为健康科普,不能替代医生面诊与处方;儿童用药务必遵医嘱,如出现加重或感染征象请及时就医。
