能治愈
湿疹是一种常见的慢性炎症性皮肤病,虽然难以彻底根除,但通过科学管理和规范治疗,大多数患者的症状可以得到有效控制,甚至长期不复发,达到临床治愈的标准。男性手部因频繁接触刺激物、出汗多、清洁频繁等因素,成为湿疹的高发部位。是否能“治愈”取决于病因识别、治疗依从性及日常护理的综合管理。

一、湿疹的病因与发病机制
内在因素
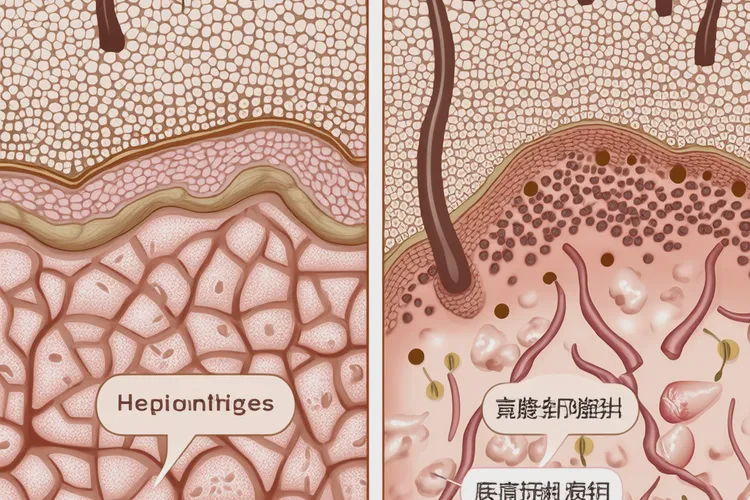
男性手部湿疹的发生与个体的皮肤屏障功能障碍密切相关。遗传性特应性皮炎体质者,皮肤天然保湿因子减少,角质层结构异常,导致水分流失增加,外界刺激物更易侵入,引发免疫反应。精神压力大、熬夜、免疫力下降等也会影响皮肤稳态,诱发或加重湿疹。外在因素
手部直接接触外界环境,是暴露风险最高的部位之一。常见诱因包括:
- 化学刺激物:如洗涤剂、消毒液、机油、胶水等
- 物理摩擦:频繁洗手、擦拭、机械操作
- 环境湿度变化:干燥冬季或潮湿夏季均可能诱发
- 过敏原:镍、铬、香料、防腐剂等可致接触性皮炎,表现为湿疹样改变
- 免疫与炎症反应
湿疹的本质是皮肤免疫系统异常激活,导致Th2型免疫反应占主导,释放大量炎症因子(如IL-4、IL-13、IL-31),引发瘙痒、红斑、渗出等症状。慢性期则以Th1反应为主,表现为皮肤增厚、皲裂。

二、临床类型与诊断要点
| 类型 | 主要特征 | 常见诱因 | 治疗侧重 |
|---|---|---|---|
| 刺激性接触性皮炎 | 边界不清的红斑、脱屑、皲裂,常对称分布 | 长期接触水、清洁剂、溶剂 | 避免刺激、修复屏障 |
| 变应性接触性皮炎 | 瘙痒剧烈,可有水疱、渗出,边界较清 | 金属、橡胶、香料等过敏 | 斑贴试验、脱敏管理 |
| 汗疱疹 | 深在性小水疱,伴剧烈瘙痒,好发于指侧 | 出汗异常、精神压力 | 抗炎、收敛、止痒 |
| 慢性手部湿疹 | 皮肤粗糙、增厚、皲裂,易反复 | 长期未控炎症、反复刺激 | 强效保湿、免疫调节 |

- 诊断流程
医生通常依据病史、皮损形态和分布特点进行临床诊断。必要时进行斑贴试验以明确过敏原,区分变应性与刺激性因素。皮肤镜或活检仅在不典型病例中使用。
三、规范化治疗与长期管理
基础治疗:皮肤屏障修复
每日多次使用无香料、无刺激的保湿剂(如含神经酰胺、尿素、凡士林成分),尤其在洗手后立即涂抹,是控制湿疹的基础。建议选择膏状(ointment)而非乳液(lotion),因前者封闭性更强,更利于修复。抗炎治疗
- 外用糖皮质激素:一线用药,根据 severity 选择不同强度。急性期可用中强效(如糠酸莫米松、丙酸氟替卡松),控制后逐渐降级。
- 外用钙调磷酸酶抑制剂:如他克莫司、吡美莫克司,适用于面部、皱褶部位或激素不耐受者,无皮肤萎缩风险。
- 口服药物:严重病例可短期使用抗组胺药缓解瘙痒,或糖皮质激素控制急性发作。顽固性病例可考虑免疫抑制剂(如环孢素)或生物制剂(如度普利尤单抗)。
- 避免诱因与行为干预
- 戴防护手套(内衬棉质,外层用PVC或丁腈),避免直接接触刺激物
- 洗手使用温和无皂清洁剂,水温不宜过高
- 避免搔抓,修剪指甲,夜间可戴棉手套
- 记录发作日记,识别潜在过敏原或触发因素
能否实现长期缓解,关键在于是否坚持阶梯式管理:急性期控制炎症、慢性期维持修复、缓解期预防复发。即使症状消失,也应继续保湿和防护,防止“静默性屏障损伤”导致复发。
通过精准识别病因、规范用药与持续护理,多数男性手部湿疹患者可显著改善生活质量,实现长期无症状状态,达到功能性治愈。
