不会自己好
湿疹是一种慢性、复发性、炎症性皮肤病,具有病程长、易反复的特点,男生手臂长湿疹通常不会自己痊愈。虽然部分轻微的急性湿疹在去除诱因并加强皮肤护理后可能暂时缓解,但多数情况下若不进行规范治疗,症状会持续或反复发作,甚至发展为慢性湿疹,导致皮肤增厚、色素沉着等不可逆改变,增加治疗难度。及时干预和长期管理至关重要。
一、湿疹的基本认知与发病机制
湿疹,又称特应性皮炎或特应性湿疹,是一种由多种内外因素共同作用引发的皮肤屏障功能障碍与免疫系统异常反应的疾病。其核心特征是皮肤干燥、剧烈瘙痒、红斑、丘疹、水疱、渗出及结痂等。男性由于皮脂分泌旺盛、汗液蒸发快、户外活动多等因素,手臂暴露部位易受环境刺激,成为湿疹的好发区域。
发病诱因分析
男性手臂湿疹的诱发因素复杂,主要包括:- 环境因素:接触化学物质(如洗涤剂、金属、油漆)、紫外线照射、温湿度变化。
- 生活习惯:频繁洗澡、使用碱性肥皂、衣物摩擦。
- 内在因素:遗传易感性、免疫功能紊乱、精神压力大、睡眠不足。
- 继发感染:搔抓导致皮肤破损,易继发细菌或真菌感染,加重病情。
湿疹的临床分期
湿疹根据病程可分为三个阶段,各阶段表现不同,治疗策略亦有差异:分期 临床表现 是否可能自愈 治疗建议 急性期 红斑、密集丘疹、水疱、渗出明显、剧烈瘙痒 极少自愈,需及时处理 冷湿敷、外用糖皮质激素、抗组胺药 亚急性期 渗出减少,出现鳞屑、结痂、轻度浸润 可能暂时缓解,但易复发 保湿、弱效激素、避免刺激 慢性期 皮肤增厚、粗糙、苔藓样变、色素沉着 几乎不会自愈 强效保湿、外用激素或钙调磷酸酶抑制剂、必要时系统用药 皮肤屏障与免疫反应
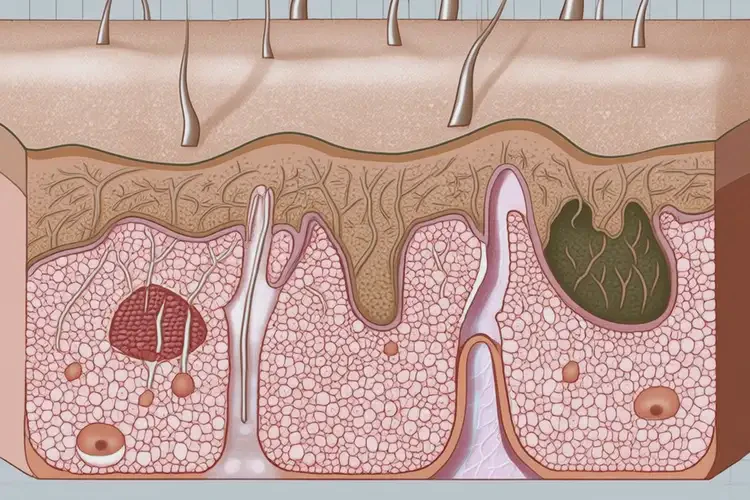
湿疹患者普遍存在皮肤屏障功能受损,角质层脂质减少,经皮水分丢失增加,使外界刺激物和过敏原更易侵入。免疫系统被激活,释放大量炎症因子(如IL-4、IL-13),导致持续性炎症反应。这种内在病理基础决定了湿疹不具备自愈的生理条件。
二、影响湿疹转归的关键因素
湿疹的病程和预后受多种因素影响,了解这些因素有助于制定个体化管理方案。
早期干预的重要性
在湿疹初期即进行规范治疗,可有效控制炎症,修复皮肤屏障,减少复发频率。延误治疗易使急性湿疹转为慢性,增加治疗难度。日常护理的关键作用
正确的皮肤护理是湿疹管理的基础。每日使用无刺激的保湿剂(如含神经酰胺、尿素的产品)可显著改善皮肤干燥,减少瘙痒和复发。避免搔抓、穿着柔软衣物、减少接触刺激物同样重要。治疗方式的选择与依从性
治疗需根据病情轻重选择外用药物(如糖皮质激素、钙调磷酸酶抑制剂)或系统用药(如抗组胺药、免疫抑制剂)。患者依从性差(如擅自停药、过度用药)是导致疗效不佳和复发的重要原因。
三、规范治疗与长期管理策略
湿疹的治疗目标是控制症状、减少复发、提高生活质量。应采取“阶梯式”治疗策略,结合药物与非药物干预。
外用药物治疗
- 糖皮质激素:一线治疗,根据部位和严重程度选择不同强度制剂。
- 钙调磷酸酶抑制剂:适用于面部、皱褶部位,可长期维持治疗。
- 抗菌制剂:合并感染时使用。
系统治疗与新型疗法
对于中重度湿疹,可考虑口服抗组胺药、免疫抑制剂(如环孢素)或生物制剂(如度普利尤单抗),后者靶向抑制炎症通路,疗效显著。生活方式调整
保持规律作息、减轻精神压力、避免已知过敏原、适度运动增强体质,均有助于病情稳定。
湿疹虽难以根治,但通过科学认知、规范治疗和长期管理,绝大多数患者可实现症状长期控制,回归正常生活。关键在于摒弃“等待自愈”的错误观念,积极采取综合干预措施,维护皮肤屏障健康,方能有效驾驭这一慢性疾病。