餐后血糖7.6mmol/L是否正常需结合测量时间及人群判断
餐后血糖7.6mmol/L本身是一个具体的数值,其临床意义需关联“测量时间”(如餐后1小时、2小时、3小时)及“人群类型”(如普通女性、孕妇、糖尿病前期/患者)才能确定。例如,若为普通女性餐后2小时血糖,7.6mmol/L处于正常范围;若为餐后3小时血糖,则可能提示糖代谢异常;若为孕妇餐后2小时血糖,则已达到妊娠糖尿病的诊断阈值。
一、餐后血糖的正常范围及7.6mmol/L的解读
不同人群的餐后血糖正常标准
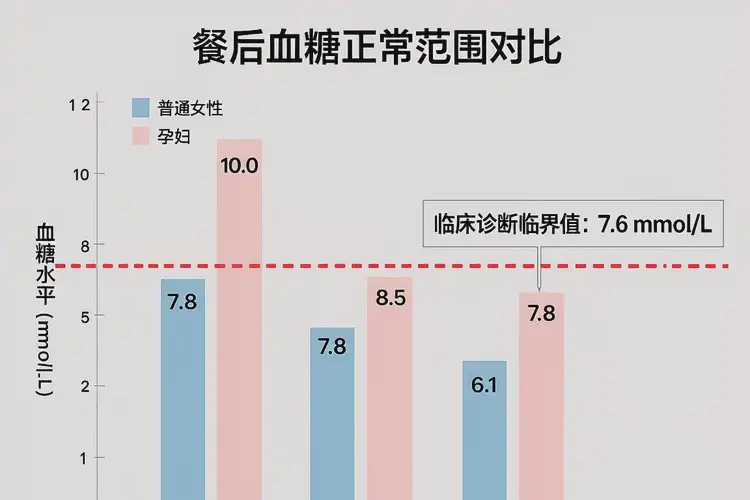
普通人群(非妊娠期成年人)的餐后血糖正常范围需遵循以下节点:餐后1小时血糖6.7-9.4mmol/L(峰值),餐后2小时血糖≤7.8mmol/L,餐后3小时血糖应恢复至空腹水平(3.9-6.1mmol/L);孕妇因代谢需求变化,标准更严格:餐后1小时≤10.0mmol/L,餐后2小时≤8.5mmol/L,餐后3小时需≤6.7mmol/L(部分指南要求与普通人群一致)。这些标准是基于大规模人群研究制定的,用于识别糖代谢异常(如糖尿病前期、糖尿病)。7.6mmol/L在不同时间点的意义
若7.6mmol/L是普通女性餐后2小时血糖,则处于正常范围(≤7.8mmol/L),无需过度担忧,但需结合空腹血糖(需<6.1mmol/L)综合评估;若为餐后1小时血糖,虽未超过普通人群峰值上限(9.4mmol/L),但仍需关注后续血糖下降速度(通常1-2小时达峰,3小时回落),若持续升高可能提示胰岛素分泌延迟;若为餐后3小时及以上血糖,则已超出正常范围(应≤6.1mmol/L),可能提示“糖耐量减低”(IGT)或糖尿病早期,需进一步行口服葡萄糖耐量试验(OGTT)确认。特殊人群(孕妇)的解读
孕妇餐后2小时血糖7.6mmol/L已达到《妊娠期糖尿病诊断标准》(≤8.5mmol/L),虽未超过阈值,但接近临界值,需警惕血糖进一步升高。孕妇胰岛素抵抗较普通人群更明显,需更严格控制血糖(餐后2小时<8.5mmol/L),以降低胎儿畸形、巨大儿、早产等风险。此类人群需增加血糖监测频率(如每周1-2次餐后2小时血糖),并调整饮食(如减少精制糖摄入、增加膳食纤维)。

二、可能导致餐后血糖7.6mmol/L的因素
饮食因素
餐后血糖水平直接受饮食影响。若进食过多高糖食物(如蛋糕、奶茶、糖果)、高GI食物(如白米饭、白面包、土豆泥)或过量碳水化合物(如每餐主食超过150g),会导致餐后血糖快速上升。即使是正常人群,一次性摄入大量糖分也可能使餐后2小时血糖短暂升高至7.6mmol/L。例如,一杯500ml的全糖奶茶(约含50g糖)可使餐后2小时血糖升高2-3mmol/L。生理状态与激素变化
女性特殊生理阶段(如月经期、妊娠期、更年期)的激素波动会影响胰岛素敏感性。月经期雌、孕激素大量释放,加重胰岛素抵抗,部分女性糖尿病患者血糖可升高1-2mmol/L;妊娠期胎盘分泌的人胎盘催乳素(HPL)、孕酮等激素拮抗胰岛素作用,使孕妇对胰岛素的需求增加2-3倍,易出现餐后血糖升高;更年期雌激素水平下降,身体对胰岛素的敏感性增强,但情绪波动(如潮热、焦虑)可能导致血糖忽高忽低。运动与生活方式
运动不足是餐后血糖升高的常见诱因。缺乏运动会导致肌肉对葡萄糖的摄取和利用减少,胰岛素敏感性下降,餐后血糖难以快速下降。即使是正常人群,长期久坐(每天≥8小时)也可能使餐后2小时血糖较运动人群高0.5-1mmol/L。熬夜、压力大等不良生活方式会影响激素分泌(如皮质醇升高),进一步加重胰岛素抵抗。疾病与药物影响
疾病因素:糖耐量减低(IGT)是介于正常与糖尿病之间的中间状态,表现为餐后2小时血糖7.8-11.1mmol/L(7.6mmol/L接近此阈值),若不干预,每年约10%-20%的IGT患者会发展为2型糖尿病;药物因素:某些药物(如糖皮质激素、噻嗪类利尿剂、口服避孕药)可升高血糖。例如,长期服用泼尼松(每日≥10mg)可使血糖升高1-2mmol/L,停药后需2-4周恢复。
| 影响因素 | 对餐后血糖的影响机制 | 示例/数据 |
|---|---|---|
| 饮食(高糖/高GI) | 快速吸收葡萄糖,导致餐后血糖峰值升高 | 一杯全糖奶茶(500ml)可使餐后2小时血糖升高2-3mmol/L |
| 月经期 | 雌、孕激素加重胰岛素抵抗,血糖升高 | 部分女性糖尿病患者月经期血糖较平时高1-2mmol/L |
| 妊娠期 | 胎盘激素拮抗胰岛素,胰岛素需求增加 | 孕妇餐后2小时血糖需<8.5mmol/L,否则诊断为妊娠糖尿病 |
| 运动不足 | 肌肉摄取葡萄糖减少,胰岛素敏感性下降 | 久坐人群餐后2小时血糖较运动人群高0.5-1mmol/L |
| 糖耐量减低(IGT) | 胰岛素分泌延迟或不足,餐后2小时血糖7.8-11.1mmol/L | 10%-20%的IGT患者每年发展为2型糖尿病 |
| 糖皮质激素(如泼尼松) | 抑制胰岛素分泌,增加肝糖原输出 | 每日服用10mg泼尼松可使血糖升高1-2mmol/L,停药后2-4周恢复 |

三、应对餐后血糖7.6mmol/L的建议
明确测量时间及重复检测
需先确认餐后血糖的测量时间(如餐后1小时、2小时、3小时),因为不同时间的正常范围差异较大。若首次检测为7.6mmol/L,建议重复检测(间隔1-2周,选择同一时间段),并采用静脉血(而非指尖血)以提高准确性。例如,若为餐后2小时血糖,可间隔1周后再测1次,若仍为7.6mmol/L,则提示血糖正常;若为餐后3小时血糖,则需进一步检查。调整饮食结构
控制碳水化合物摄入量(每餐主食不超过100-150g,优先选择低GI食物,如全麦面包、糙米、燕麦、荞麦),减少高糖食物(如蛋糕、奶茶、糖果)的摄入。增加膳食纤维(如蔬菜、水果、豆类)的摄入,膳食纤维可延缓碳水化合物吸收,降低餐后血糖峰值。例如,将白米饭换成糙米(GI值从70降至55),可使餐后2小时血糖下降1-2mmol/L。加强运动干预
每周进行150分钟以上中等强度有氧运动(如快走、慢跑、游泳、骑自行车),每次运动30-60分钟,运动后心率保持在最大心率的60%-70%(最大心率=220-年龄)。运动可提高胰岛素敏感性,促进葡萄糖利用,降低餐后血糖。例如,每天快走30分钟(速度约6km/h),可使餐后2小时血糖下降1-1.5mmol/L。特殊人群的管理策略
孕妇需严格控制血糖(餐后2小时<8.5mmol/L),避免高糖食物(如蛋糕、奶茶),增加运动(如散步,每天30分钟),必要时使用胰岛素(胰岛素不通过胎盘,对胎儿无影响);更年期女性需加强血糖监测(每周1-2次餐后2小时血糖),调整胰岛素或口服药剂量(如雌激素减少可能导致低血糖,需减少胰岛素用量),补充钙剂(预防心血管病变)。及时就医评估
若重复检测餐后血糖仍异常(如餐后2小时血糖≥7.8mmol/L),或伴有“三多一少”症状(多饮、多食、多尿、体重下降),需及时就医。医生会根据情况行OGTT试验(口服75g葡萄糖,检测空腹及餐后1、2、3小时血糖)、糖化血红蛋白(HbA1c)(反映近2-3个月平均血糖)等检查,以明确诊断(如糖尿病前期、糖尿病)。若确诊为糖尿病前期(餐后2小时血糖7.8-11.1mmol/L),可通过生活方式干预(饮食+运动)逆转;若确诊为糖尿病(餐后2小时血糖≥11.1mmol/L),需启动药物治疗(如二甲双胍、胰岛素)。
餐后血糖7.6mmol/L是否正常需结合测量时间及人群判断,普通女性餐后2小时7.6mmol/L属正常,但需关注饮食、运动及复查;孕妇则接近临界值,需严格控制。影响因素包括饮食、激素变化、运动及疾病等,应对需从饮食调整、运动干预、特殊人群管理及及时就医等方面入手,以维持血糖稳定,预防并发症。