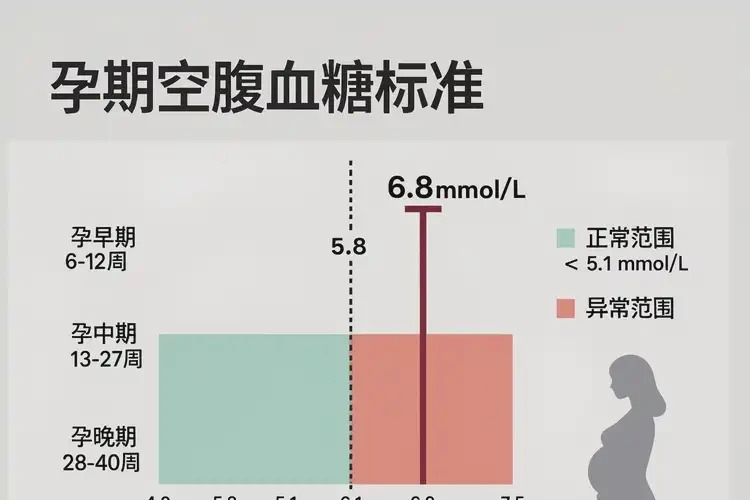
孕妇空腹血糖6.8mmol/L已达到妊娠期糖尿病的诊断阈值
孕妇空腹血糖6.8mmol/L属于异常升高,已超过孕妇群体的正常空腹血糖范围(通常为3.3-5.1mmol/L,孕24周后放宽至4.4-6.7mmol/L),且达到妊娠期糖尿病(GDM)的核心诊断标准之一(空腹血糖≥5.1mmol/L)。这种情况需高度重视,因妊娠期糖尿病不仅会增加孕妇发生妊娠期高血压、羊水过多、酮症酸中毒的风险,还可能导致胎儿巨大儿、早产、胎儿畸形等问题,需及时就医并采取干预措施。
一、孕妇空腹血糖的正常范围及6.8mmol/L的异常程度
孕妇空腹血糖的正常范围
孕妇空腹血糖的正常标准与非孕期人群存在显著差异,主要基于胎儿对葡萄糖的需求及孕妇体内激素变化(如胎盘分泌的胰岛素抵抗激素增加)。具体来说:- 孕24周前:空腹血糖需维持在3.3-5.1mmol/L(部分权威指南建议更严格的3.3-5.3mmol/L);
- 孕24周后:随着胎儿生长加速,孕妇基础代谢率升高,空腹血糖正常范围可放宽至4.4-6.7mmol/L(此为临床常用的参考区间)。
6.8mmol/L的异常解读
无论孕周早晚,6.8mmol/L均超过孕妇空腹血糖的安全阈值:- 若处于孕24周前,6.8mmol/L较正常上限(5.1mmol/L)高出1.7mmol/L,属于明显异常;
- 若处于孕24周后,6.8mmol/L虽未突破孕晚期的正常上限(6.7mmol/L),但已接近临界值,需结合孕周、症状及其他检查结果综合评估,警惕血糖进一步升高。
| 孕周 | 孕妇空腹血糖正常范围(mmol/L) | 6.8mmol/L与正常范围的关系 |
|---|---|---|
| 孕24周前 | 3.3-5.1 | 超出正常上限1.7mmol/L,显著异常 |
| 孕24周后 | 4.4-6.7 | 接近正常上限(差0.1mmol/L),需警惕 |

二、妊娠期糖尿病的诊断标准及6.8mmol/L的处理建议
妊娠期糖尿病的诊断流程
根据国家卫健委及权威临床指南,妊娠期糖尿病的诊断需通过75g口服葡萄糖耐量试验(OGTT)完成,具体标准为:- 空腹血糖≥5.1mmol/L;
- 服糖后1小时血糖≥10.0mmol/L;
- 服糖后2小时血糖≥8.5mmol/L。
任意一项指标超标即可确诊,无需重复检测(除非结果接近临界值且有疑问)。
6.8mmol/L的后续处理建议
若孕妇空腹血糖检测为6.8mmol/L,即使未进行OGTT,也可直接诊断为妊娠期糖尿病(因空腹血糖已达标)。需立即采取以下措施:- 饮食调整:优先选择低GI(升糖指数)食物(如全谷物、蔬菜、瘦肉),控制碳水化合物摄入量(占总热量的50%-60%),避免高糖、高脂食物(如蛋糕、油炸食品);
- 适度运动:每日进行30分钟以上中等强度运动(如散步、孕妇瑜伽),有助于提高胰岛素敏感性,降低血糖;
- 定期监测:每周至少检测1-2次空腹及餐后2小时血糖,记录血糖值以便医生调整治疗方案;
- 随访评估:若饮食+运动控制1-2周后血糖仍未达标(如空腹血糖≥5.3mmol/L或餐后2小时血糖≥6.7mmol/L),需遵医嘱使用胰岛素治疗(胰岛素为妊娠期糖尿病的一线用药,对胎儿无致畸风险)。
| 诊断指标 | 正常范围(孕妇) | 6.8mmol/L是否达标 | 后续处理方向 |
|---|---|---|---|
| 空腹血糖(诊断标准) | ≥5.1mmol/L | 是 | 确诊GDM,启动干预 |
| 孕24周前空腹正常范围 | 3.3-5.1mmol/L | 超出上限 | 立即干预,避免血糖进一步升高 |
| 孕24周后空腹正常范围 | 4.4-6.7mmol/L | 接近上限 | 密切监测,必要时强化治疗 |

三、孕妇空腹血糖升高的常见原因及高危因素
常见原因
- 激素抵抗:孕期胎盘分泌的雌激素、孕激素、胎盘生乳素等激素会增加胰岛素抵抗,使孕妇对胰岛素的敏感性下降,导致血糖升高;
- 饮食不当:摄入过多高糖、高脂食物(如奶茶、油炸食品),或进食不规律(如暴饮暴食),均可导致血糖短期内快速升高;
- 运动不足:孕期活动量减少会降低胰岛素的利用效率,加重血糖异常;
- 个体差异:部分孕妇因遗传因素或胰岛β细胞功能储备不足,更易出现血糖升高。
高危因素
存在以下情况的孕妇,空腹血糖升高的风险更高,需提前筛查(如孕早期或首次产检时):- 年龄≥35岁(高龄孕妇);
- 孕前超重或肥胖(BMI≥28kg/㎡);
- 糖耐量异常史或糖尿病家族史;
- 不明原因的死胎、死产、流产史或巨大儿(体重≥4kg)分娩史;
- 多囊卵巢综合征(PCOS)病史;
- 反复外阴阴道假丝酵母菌感染(因血糖升高会改变阴道内环境)。
| 原因类型 | 具体因素 | 对血糖的影响机制 |
|---|---|---|
| 生理因素 | 激素抵抗(胎盘分泌激素) | 降低胰岛素敏感性,导致血糖升高 |
| 生活方式因素 | 高糖/高脂饮食 | 增加血糖负荷,加重胰岛负担 |
| 运动不足 | 降低胰岛素利用效率 | |
| 个体差异 | 胰岛β细胞功能储备不足 | 无法分泌足够胰岛素对抗血糖升高 |
| 高危因素 | 高龄(≥35岁) | 胰岛素抵抗增加,血糖调节能力下降 |
| 孕前肥胖(BMI≥28kg/㎡) | 脂肪组织过多,加重胰岛素抵抗 |
需强调的是,孕妇空腹血糖6.8mmol/L并非绝对的“糖尿病”,而是提示妊娠期糖尿病的可能性极高。通过及时的饮食调整、运动干预及必要时的药物治疗,多数孕妇可将血糖控制在正常范围内,减少对母婴的不良影响。即使血糖达标,孕妇仍需持续监测血糖至产后6-12周,以排除孕前糖尿病或后续发生2型糖尿病的风险(约1/3的妊娠期糖尿病患者在产后10-20年内会发展为2型糖尿病)。