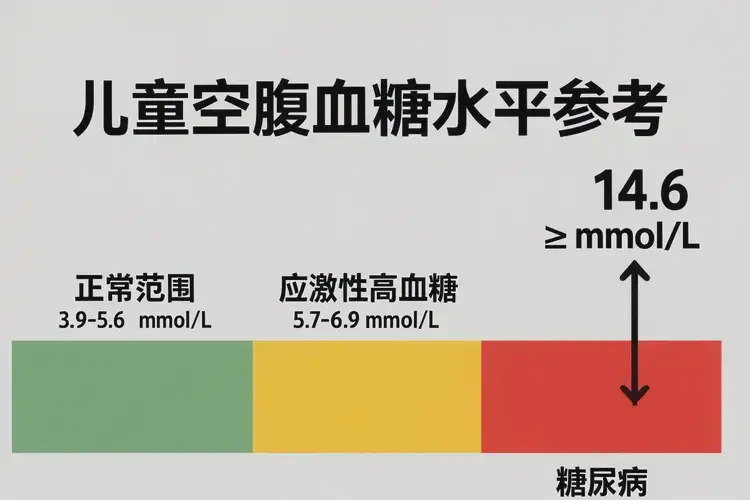
儿童早上空腹血糖14.6mmol/L属于严重异常,需立即就医排查糖尿病或应激性因素
儿童空腹血糖正常范围为3.9-6.1mmol/L,14.6mmol/L远高于正常上限,提示血糖代谢紊乱。这种情况可能是1型糖尿病(儿童最常见类型,因胰岛β细胞破坏导致胰岛素绝对不足)、2型糖尿病(多见于肥胖儿童,与胰岛素抵抗有关)的表现,也可能是应激性高血糖(如严重感染、创伤等导致升糖激素升高)或医源性因素(如输入过多葡萄糖)所致。无论哪种原因,持续高血糖会损害儿童的心脏、肾脏、眼睛等器官,需尽快明确病因并干预。
一、儿童早上空腹血糖14.6mmol/L的常见原因
糖尿病(1型或2型)
1型糖尿病是儿童高血糖的主要病因,占儿童糖尿病的80%以上,多在10岁以下发病,与遗传、自身免疫有关。患儿胰岛β细胞被破坏,胰岛素分泌绝对不足,表现为“三多一少”(多饮、多食、多尿、体重下降)症状,空腹血糖常>7.0mmol/L,餐后2小时血糖>11.1mmol/L,需终身注射胰岛素治疗。
2型糖尿病近年来在儿童中发病率上升,多见于肥胖(尤其是腹型肥胖)儿童,与遗传、高糖高脂饮食、运动量不足有关。患儿常无明显“三多一少”症状,多因体检或肥胖就诊发现,部分可伴有黑棘皮病(颈部、腋窝皮肤增厚发黑)、高血压、血脂异常等代谢综合征表现,口服降糖药(如二甲双胍)或胰岛素治疗有效。应激性高血糖
当儿童遭遇严重感染(如肺炎、败血症)、创伤、烧伤、手术等应激情况时,体内会分泌大量升糖激素(如肾上腺素、糖皮质激素、胰高血糖素),抑制胰岛素的作用,导致血糖暂时升高。这种高血糖多为暂时性,应激因素消除后(如感染控制、创伤修复),血糖可逐渐恢复正常。医源性高血糖
若儿童近期因疾病(如腹泻、脱水)输入过多葡萄糖溶液,或使用某些药物(如糖皮质激素、利尿剂),可能导致血糖一过性升高。这种情况下,停止输注葡萄糖或停用相关药物后,血糖通常会恢复正常。
| 原因类型 | 常见诱因 | 典型症状 | 辅助检查 | 处理方式 |
|---|---|---|---|---|
| 1型糖尿病 | 自身免疫、遗传 | 多饮、多食、多尿、体重下降 | 空腹血糖≥7.0mmol/L、C肽降低、胰岛自身抗体阳性 | 终身胰岛素治疗+饮食运动管理 |
| 2型糖尿病 | 肥胖、家族史、高糖饮食 | 多无明显症状,或伴黑棘皮病 | 空腹血糖≥7.0mmol/L、糖化血红蛋白≥6.5%、胰岛素抵抗指数升高 | 二甲双胍+饮食运动管理,必要时胰岛素 |
| 应激性高血糖 | 严重感染、创伤、手术 | 无特异性,随应激因素缓解 | 血糖暂时升高,应激因素消除后恢复正常 | 治疗原发病,监测血糖 |
| 医源性高血糖 | 输入过多葡萄糖、使用激素 | 无特异性 | 近期有输葡萄糖或用药史 | 停止输葡萄糖、停用相关药物,监测血糖 |


二、儿童高血糖的症状识别
典型症状:“三多一少”
是儿童糖尿病最常见的表现,即多饮(每天饮水量超过2000ml仍口渴)、多食(每餐进食量增加但仍饥饿)、多尿(夜尿次数增多,每日尿量可达3000-5000ml)、体重下降(短期内体重减轻5%-10%,甚至更多)。这些症状多见于1型糖尿病,起病较急。不典型症状
部分儿童高血糖可能无明显症状,仅在体检或因其他疾病(如肥胖、皮肤感染)就诊时发现。长期高血糖还可能导致视力模糊(血糖波动导致晶状体肿胀)、皮肤感染(如疖肿、痈,不易愈合)、伤口愈合缓慢(高血糖抑制免疫功能)等。急性并发症
若血糖持续升高未控制,可能发生糖尿病酮症酸中毒(DKA),表现为恶心、呕吐、腹痛(易误诊为胃肠道疾病)、呼吸深快(有烂苹果味)、意识障碍(嗜睡、昏迷),甚至危及生命。这是儿童糖尿病的严重并发症,需紧急就医。
儿童早上空腹血糖14.6mmol/L需高度重视,家长应立即带孩子到儿科或内分泌科就诊,通过血糖检测(空腹、餐后2小时)、糖化血红蛋白(反映近2-3个月平均血糖)、胰岛功能检查(C肽、胰岛素抗体)等明确病因。若确诊为糖尿病,需启动“五驾马车”综合治疗(糖尿病教育、饮食控制、运动疗法、药物治疗、血糖监测);若为应激性或医源性高血糖,需针对原发病进行处理。家长需帮助孩子建立健康的生活方式(如控制高糖高脂食物摄入、每天运动30分钟以上、定期监测血糖),预防血糖进一步升高。