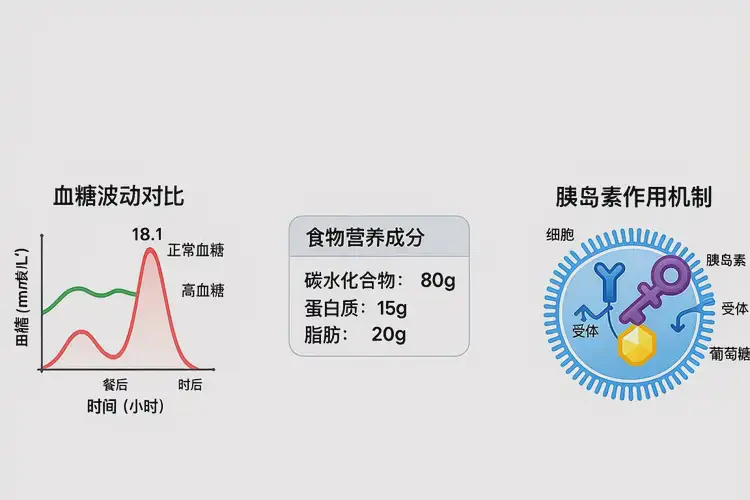
小孩晚餐血糖18.1mmol/L属于明显升高,需警惕病理因素
小孩晚餐后血糖达到18.1mmol/L,远超儿童正常空腹血糖(<6.1mmol/L)、餐后2小时血糖(<7.8mmol/L)的上限,甚至高于儿童糖尿病的诊断阈值(随机血糖≥11.1mmol/L或餐后2小时血糖≥11.1mmol/L)。这种情况可能是一过性因素(如高糖饮食)导致的暂时升高,也可能是病理性因素(如糖尿病、胰腺疾病)引起的持续性异常,需结合孩子的症状(如多饮、多尿、体重下降)、病史(如家族糖尿病史、近期感染)及进一步检查(如糖化血红蛋白、胰岛素释放试验)明确原因,避免延误治疗。
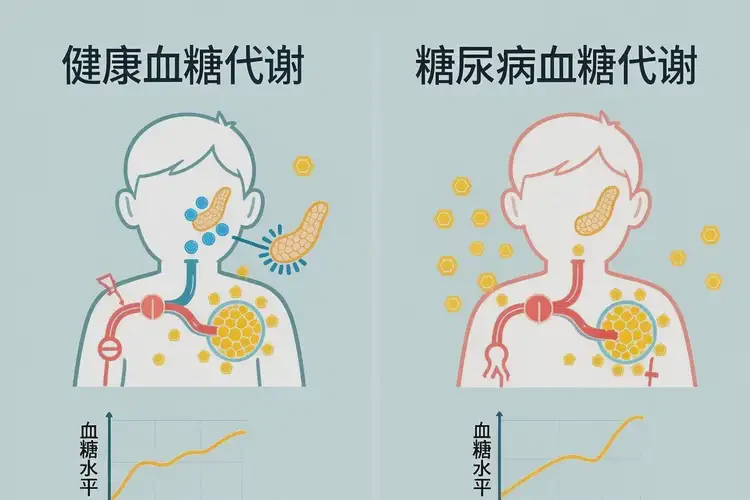
一、小孩晚餐血糖升高的常见原因
1. 饮食因素:高糖负荷的暂时影响
若孩子晚餐摄入大量高糖食物(如蛋糕、巧克力、含糖饮料),会导致餐后血糖快速上升。这种情况通常为一过性,血糖会在1-2小时后逐渐下降,不会持续升高。常见于爱吃甜食、饮食不节制的孩子,一般无明显不适,调整饮食(减少高糖食物摄入)后可恢复正常。
2. 糖尿病:最常见的病理性原因
儿童糖尿病以1型糖尿病(占比约90%)和2型糖尿病(近年发病率上升)为主,均会导致血糖持续升高:
- 1型糖尿病:因自身免疫破坏胰岛β细胞,导致胰岛素绝对缺乏,需终生注射胰岛素治疗。典型表现为“三多一少”(多饮、多尿、多食、体重下降),部分孩子可出现酮症酸中毒(如呼吸深快、恶心呕吐、腹痛)。
- 2型糖尿病:与肥胖、胰岛素抵抗密切相关,多见于超重/肥胖儿童(体重指数BMI≥同年龄、同性别第85百分位)。早期可能无明显症状,或仅有黑棘皮病(颈后、腋窝皮肤增厚发黑)、餐前低血糖(如午餐前饥饿、出汗)。
3. 应激状态:身体处于“战斗模式”的临时反应
当孩子遭遇严重感染(如肺炎、败血症)、外伤、手术或精神刺激(如惊吓、考试)时,身体会分泌大量应激激素(如肾上腺素、皮质醇),抑制胰岛素的作用,导致血糖暂时升高。待应激因素消除(如感染治愈、情绪稳定)后,血糖可恢复正常。
4. 胰腺疾病:胰岛素分泌的“工厂”受损
胰腺炎(如胆源性胰腺炎、酒精性胰腺炎)、胰腺肿瘤(如胰岛细胞瘤)等疾病,会破坏胰腺组织,影响胰岛素的正常分泌,导致血糖升高。此类情况常伴随胰腺炎症状(如上腹部疼痛、呕吐)或胰腺肿瘤体征(如腹部肿块)。
5. 药物因素:某些药物的副作用
长期使用糖皮质激素(如泼尼松、地塞米松)、利尿剂(如氢氯噻嗪)、二氮嗪等药物,会干扰糖代谢,导致血糖升高。停药或调整药物剂量后,血糖多可恢复。
| 原因类型 | 具体原因 | 典型表现 | 是否需要治疗 | 常见诱因 |
|---|---|---|---|---|
| 饮食因素 | 高糖饮食(如蛋糕、饮料) | 餐后1-2小时血糖升高,无不适 | 否 | 过量摄入甜食 |
| 1型糖尿病 | 胰岛素绝对缺乏 | 多饮、多尿、体重下降 | 是 | 自身免疫、病毒感染 |
| 2型糖尿病 | 胰岛素抵抗+胰岛素相对不足 | 黑棘皮病、餐前低血糖 | 是 | 肥胖、家族史 |
| 应激状态 | 感染、外伤、精神刺激 | 临时血糖升高,应激消除后恢复 | 否 | 肺炎、手术、惊吓 |
| 胰腺疾病 | 胰腺炎、胰腺肿瘤 | 上腹部疼痛、胰腺肿块 | 是 | 胆道疾病、遗传 |
| 药物因素 | 糖皮质激素、利尿剂 | 长期用药后血糖升高 | 是 | 长期使用上述药物 |

二、应对措施:及时排查,针对性处理
- 立即监测血糖:若孩子晚餐血糖18.1mmol/L,应在2-3天内多次测量空腹血糖、餐后2小时血糖(如早餐后2小时、午餐后2小时),观察血糖变化趋势。
- 完善相关检查:若多次血糖异常,需及时就医,进行以下检查:
- 糖化血红蛋白(HbA1c):反映过去2-3个月的平均血糖水平(儿童糖尿病诊断阈值≥6.5%);
- 胰岛素释放试验:评估胰岛β细胞功能(1型糖尿病胰岛素分泌明显减少,2型糖尿病胰岛素分泌延迟或不足);
- 胰腺B超/CT:排查胰腺疾病(如胰腺炎、肿瘤)。
- 针对原因处理:
- 若为饮食因素:调整饮食结构,减少高糖、高脂肪食物摄入(如每天添加糖不超过25g),增加蔬菜(每日150-300g)、全谷物(每日50-150g)比例;
- 若为糖尿病:1型糖尿病需立即启动胰岛素治疗(如门冬胰岛素、甘精胰岛素),2型糖尿病需综合治疗(饮食控制+运动+二甲双胍,必要时胰岛素);
- 若为应激状态:积极治疗原发病(如抗感染、处理外伤),待应激消除后复查血糖;
- 若为药物因素:咨询医生是否调整药物(如减少糖皮质激素用量)。
- 加强日常管理:无论何种原因,均需培养孩子健康的生活习惯:
- 规律作息:保证每天10小时睡眠,避免熬夜;
- 适量运动:每周进行5-7次中等强度运动(如跑步、游泳、跳绳),每次30分钟以上,有助于提高胰岛素敏感性;
- 定期体检:每6-12个月检查一次血糖、糖化血红蛋白,早发现、早干预。