约50%可在2岁后自愈;其余可能反复至儿童期甚至成人期,能否“彻底自愈”取决于病情轻重、过敏原回避与皮肤护理质量。
婴幼儿期上臂等暴露部位的湿疹具有阶段性缓解与复发并存的规律。随着年龄增长、皮肤屏障修复与免疫成熟,症状常会减轻;但若存在持续过敏原暴露、皮肤屏障受损或反复搔抓,则病程可迁延。科学护理与必要时的规范治疗,能显著降低复发并提升“自愈”概率。
一、自愈可能性与时间线
- 发病高峰多在出生后1–3个月,约在6个月后逐渐减轻。
- 随访资料显示:约50%的患儿在2岁以后可不再发作,且多数不再复发;但少数会延续至儿童期或成人期,存在阶段性复发的可能。
- 轻度、诱因可去除、护理到位的患儿,可能在数周—1–2个月内明显好转;中重度或护理不当者,改善可能需要更长时间,个别病例呈慢性反复。
- 总体而言,“彻底自愈”并非必然,需要结合个体体质、过敏原管理与皮肤屏障修复综合评估。
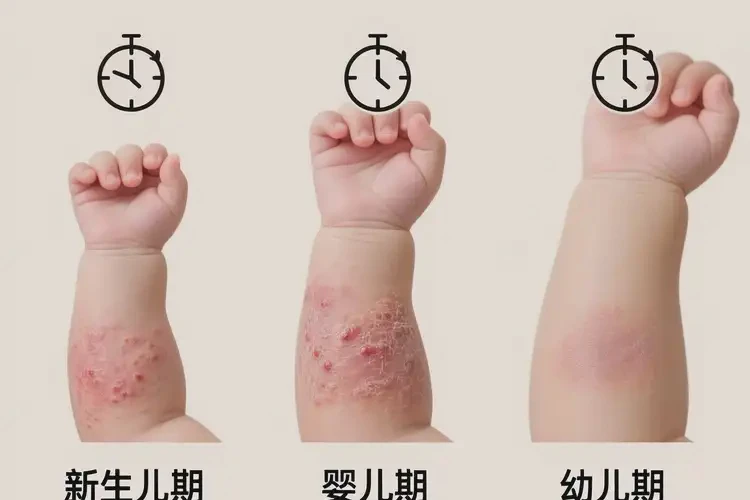
二、影响自愈的关键因素
- 病情严重程度:皮疹范围、红斑丘疹密度、渗出糜烂情况直接影响恢复速度与可能性。
- 过敏原与诱发因素:如牛奶蛋白、尘螨、花粉、刺激性接触物(化纤、刺激性洗涤剂)等;回避有效时更易缓解。
- 皮肤屏障状态:屏障受损导致水分丢失与刺激物透皮增加,恢复更慢。
- 护理质量:保湿、控温、避免搔抓与刺激物接触,是缩短病程、降低复发的关键。
- 个体与遗传背景:过敏体质、家族过敏史与免疫发育差异,会影响自愈概率与持续时间。

三、居家护理与医疗干预要点
- 基础护理
- 每日全身保湿,沐浴后3分钟内涂抹润肤剂;干燥时每2–3小时补涂。
- 洗浴水温32–37℃、时长不超过10分钟;避免强去脂浴液;室内湿度50%–60%。
- 选择纯棉衣物,充分漂洗;修剪指甲,必要时使用棉质手套,减少搔抓继发感染。
- 外用药物(遵医嘱)
- 急性期渗出多:可用硼酸溶液湿敷或氧化锌油外用。
- 干燥/渗出少:短期薄涂中弱效糖皮质激素(如氢化可的松、地奈德);面部与皮肤薄嫩部位谨慎。
- 维持期或激素减量:可选他克莫司/吡美莫司等非激素药物;2岁以下婴幼儿使用需专业评估。
- 瘙痒与睡眠
明显瘙痒影响睡眠时,在医生指导下可短期口服西替利嗪滴剂或扑尔敏等抗组胺药。
- 饮食与喂养
- 母乳喂养:建议记录饮食日记,排查常见致敏食物(如牛奶、鸡蛋、海鲜)。
- 配方奶:确诊或高度怀疑牛奶蛋白过敏者,可在医生指导下选择深度水解配方。
- 添加辅食:采用单一食物引入、每3–5天新增一种,观察反应。
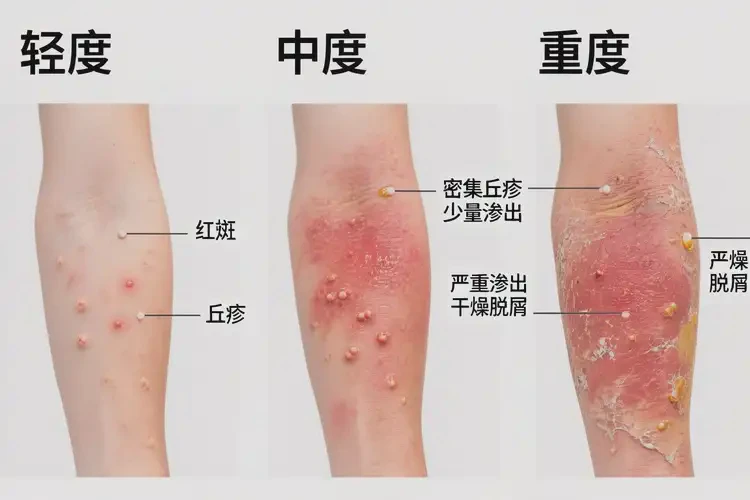
四、何时尽快就医
- 湿疹面积超过体表10%,或反复发作影响睡眠与进食。
- 出现渗液、结痂、脓疱等提示继发感染的表现。
- 规范护理与外用药仍难控制,或家长对药物选择与用法存在疑问。
对婴幼儿而言,上臂等部位的湿疹并非都会“彻底自愈”。把握2岁这一关键节点,重视过敏原回避与屏障修复,配合规范护理与必要的医疗干预,可显著提高症状缓解与长期不复发的可能性;即便进入儿童期或成人期,通过良好的皮肤管理与生活方式调整,多数患者仍能获得稳定控制与良好生活质量。

