轻度者多在1-2周内缓解,中重度或反复发作者通常难以彻底自愈,需要规范治疗和长期管理。
是否能自行恢复取决于病情严重程度、诱因是否可去除、是否合并感染以及个人体质与生活方式。对于大学生而言,大腿内侧/根部因久坐、摩擦、出汗、潮湿等更易出现湿疹;轻度、小面积、无破溃者去除诱因后有机会自行缓解,但中重度、反复发作或继发感染的情况往往需要药物干预与持续护理,才能控制症状并减少复发。
一、自愈的可能性与影响因素
- 病情严重程度:轻度(少量红斑、丘疹、轻度瘙痒)更易缓解;中重度(大面积红斑、水疱、渗出、结痂、皮肤增厚)通常难以自愈。
- 诱因控制:能明确并远离过敏原/刺激物(如某些食物、肥皂、化妆品、汗液与摩擦)者,自愈机会增加。
- 皮损状态:未破溃、无渗液者更可能自行恢复;一旦破溃合并感染,多需医疗干预。
- 个体与生活方式:规律作息、皮肤保湿、避免搔抓与热水烫洗有助于恢复;免疫力低下、慢性基础病者恢复难度更大。
- 部位特点:大腿内侧/腹股沟为潮湿、摩擦高发区,且需与股癣鉴别,误诊误治会延长病程。
- 时间窗:轻度者常在1-2周内好转;若持续不缓解或加重,应就医评估。

二、何时需要就医与规范治疗
- 需就医情形:面积扩大、瘙痒影响睡眠、出现渗出/结痂/破溃、疑似感染(红肿热痛、脓性分泌物)、反复发作或合并基础疾病/免疫问题。
- 常用药物与处理
- 外用抗炎:遵医嘱短期使用糖皮质激素(如氢化可的松、地奈德、卤米松、糠酸莫米松等),大腿内侧宜选中弱效并避免强刺激。
- 替代方案:对激素不耐受或面部/皱褶部位,可选钙调磷酸酶抑制剂(如他克莫司、吡美莫司)。
- 渗出期处理:先用3%硼酸溶液或0.9%生理盐水冷湿敷,待干后转入外用药物。
- 止痒:口服抗组胺药(如氯雷他定、左西替利嗪)缓解瘙痒,改善睡眠与抓挠风险。
- 合并感染:在医生指导下加用抗生素或处理真菌问题。
- 鉴别与避免误治:大腿内侧皮疹需排除股癣(可做真菌镜检),若为真菌感染应按抗真菌路径处理,避免单用激素导致病情加重。
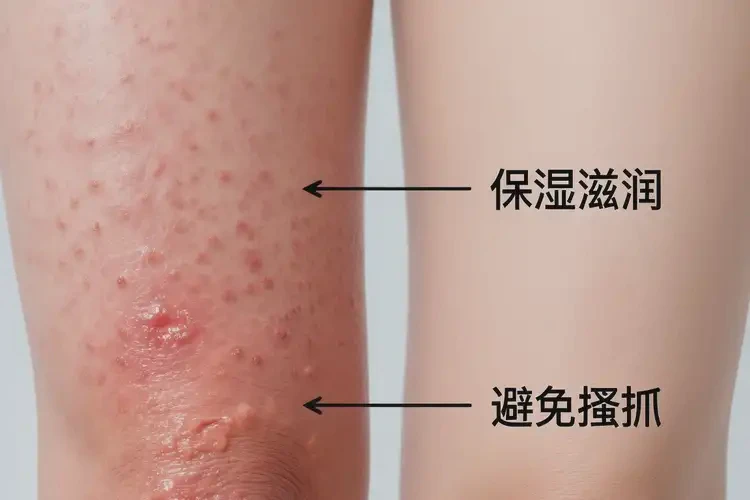
三、日常护理与复发预防
- 皮肤屏障修复:每日保湿(无香精/低敏润肤剂),沐浴后3分钟内涂抹效果更佳;避免热水烫洗与频繁/强力清洁。
- 减少摩擦与潮湿:选择宽松棉质衣物,避免久坐与紧身裤摩擦;运动后及时清洁并干燥大腿根部。
- 诱因管理:记录可能的食物/环境因素并尽量回避;饮食清淡,减少辛辣、油腻与可疑过敏食物。
- 作息与压力:保持规律作息、充足睡眠,管理学业/情绪压力,降低复发风险。
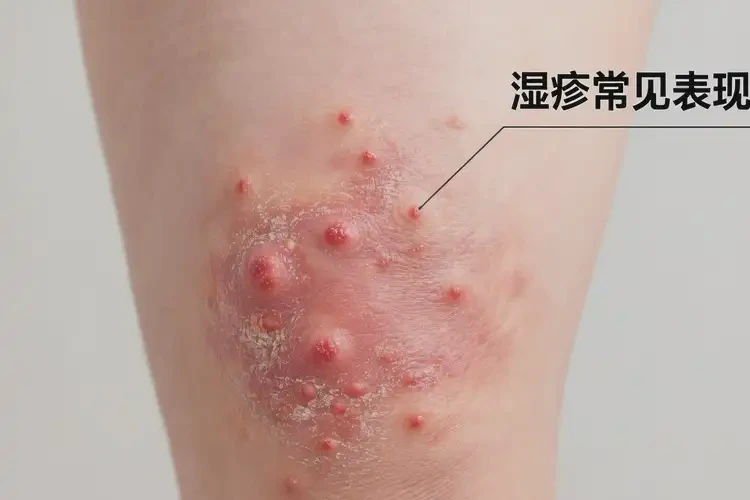
四、不同情形的自愈与治疗对比
| 情形 | 自愈可能性 | 建议处理 | 预期时间 | 主要风险 |
|---|---|---|---|---|
| 轻度、小面积、无破溃 | 较高 | 避免诱因、加强保湿、减少搔抓 | 约1-2周 | 抓挠导致破溃/感染 |
| 中度、反复、轻度渗出 | 较低 | 外用中弱效激素或钙调磷酸酶抑制剂;必要时湿敷+口服抗组胺 | 2-4周 | 转为慢性、色素沉着 |
| 重度/广泛、苔藓样变 | 低 | 规范分级治疗(外用/必要时系统治疗)、联合止痒与皮肤屏障修复 | 数周-数月 | 感染、睡眠与学习受影响 |
| 合并股癣 | 低 | 先抗真菌,必要时联合抗炎 | 依病情 | 单用激素加重真菌 |
| 免疫力低下/慢性基础病 | 低 | 尽早就医、个体化方案、长期管理 | 长期 | 反复与并发症风险高 |
轻度、诱因可控的大腿湿疹有机会在1-2周内自行缓解;而中重度、反复或合并感染者通常需要规范治疗与长期管理才能稳定控制。通过识别诱因、做好保湿与减摩、在需要时及时就医并按医嘱用药,大多数大学生都能有效减少复发、维持良好的学习与生活状态。

