不会自行痊愈;少数轻度病例在去除诱因并加强护理后,约1-2周可缓解,但大多数仍需规范治疗以减少复发与并发症。
疾病属性与自愈可能性
湿疹属于慢性炎症性、瘙痒性皮肤病,具有易复发、无自限性的特点。多数患者在不治疗的情况下难以自行恢复,但通过避免过敏原、加强皮肤屏障修复与对症处理,可显著减轻症状并降低复发风险。对轻度、短期发作,若及时远离诱因并规范护理,存在短期自限的可能;而中重度或慢性病例通常需要药物与长期管理才能稳定控制。
自愈可能性与时间窗
下表概述不同情形下自愈可能性的差异,便于快速判断与决策:
| 情形 | 自愈可能性 | 大致时间窗 | 关键条件 | 主要风险 |
|---|---|---|---|---|
| 轻度急性湿疹(少量红斑、丘疹、轻度瘙痒) | 相对可能 | 约1-2周 | 去除诱因、避免搔抓与热水烫洗、充足保湿 | 刺激加重、迁延为亚急性/慢性 |
| 中度(明显红斑、渗出/结痂) | 较小 | 不易自愈 | 需局部抗炎与湿敷等干预 | 继发感染、色素沉着 |
| 慢性/反复发作(苔藓样变、肥厚) | 极低 | 持续数月-数年 | 长期管理、避免反复刺激 | 睡眠受损、生活质量下降 |
| 去除明确过敏原后 | 可能 | 视病情而定 | 持续回避致敏物 | 再次接触后复发 |

说明:时间窗受个体差异、病因、护理质量影响;即便短期缓解,后续仍可能反复发作。
不治疗可能带来的后果
未规范管理的湿疹可出现多种不良结局:由急性迁延为慢性,出现苔藓样变与肥厚;反复渗出可继发细菌感染甚至软组织感染;长期瘙痒影响睡眠与生活质量;部分患者因免疫功能失衡或过敏原持续暴露而反复发作。
自我护理与就医建议
日常护理应围绕“修复屏障+减少刺激+控制炎症”展开:避免搔抓、热水烫洗与过度摩擦;使用润肤剂改善干燥;在医生指导下短期外用低效糖皮质激素(如氢化可的松乳膏)或钙调神经磷酸酶抑制剂以控炎止痒;症状明显或范围较大时尽早就医,必要时可配合紫外线疗法;日常尽量识别并回避过敏原/刺激物(如特定食物、化学制剂、粗糙面料等)。下表便于快速选择护理与干预措施:
| 措施 | 适用场景 | 核心做法 | 注意事项 |
|---|---|---|---|
| 保湿修复 | 干燥、紧绷、脱屑 | 每日多次涂抹润肤剂,沐浴后3分钟内 | 选择无香精/低敏配方 |
| 避免刺激 | 瘙痒明显、渗出期 | 不抓挠、不烫洗、减少摩擦 | 剪短指甲,必要时冷敷 |
| 局部抗炎 | 红斑、丘疹、渗出 | 短期外用氢化可的松乳膏等 | 遵医嘱,避免长期/大面积使用 |
| 湿敷 | 渗出、结痂 | 医生指导下的湿敷处理 | 控制时长与频次,防浸渍 |
| 光疗 | 慢性/反复者 | 专业机构紫外线疗法 | 需评估禁忌证与疗程 |
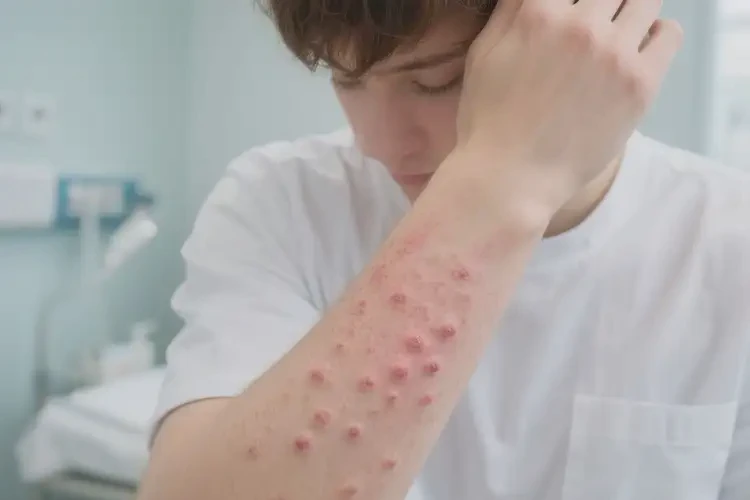
提示:若出现范围扩大、夜间瘙痒影响睡眠、渗出/结痂增多、发热或怀疑感染,应尽快就诊皮肤科。
医学内容仅作健康信息参考,不能替代医生面对面诊疗;如症状持续或加重,请及时就医。
