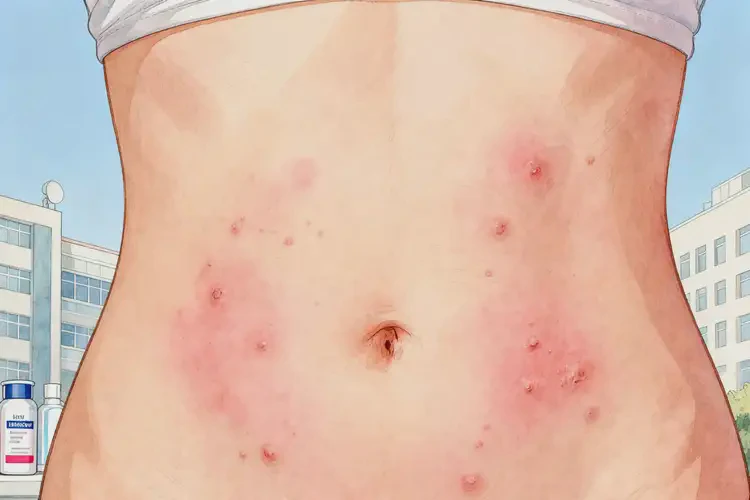
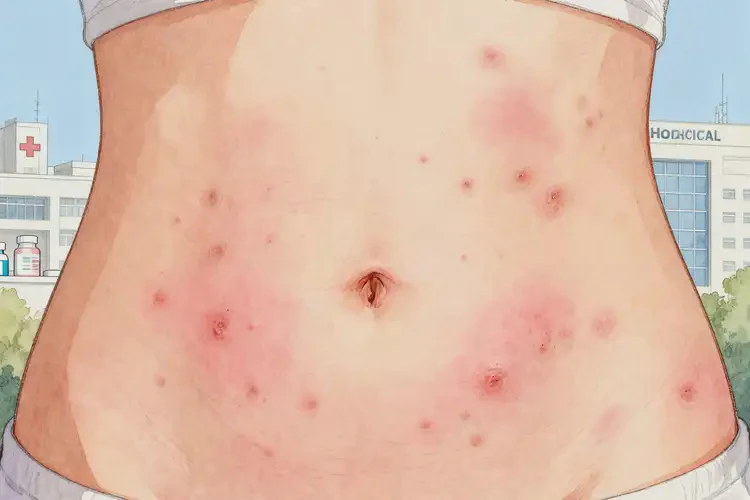
部分可自愈,彻底自愈率因病情与个体差异波动,慢性湿疹彻底自愈率极低。女性肚子上的湿疹是否能彻底自愈,并非绝对,核心取决于湿疹的严重程度、类型、个体免疫状态及是否能有效规避诱因与做好护理。轻度、短期诱发性湿疹在脱离刺激后有自愈可能;但中重度湿疹或慢性湿疹通常难以自行痊愈,需通过规范治疗与长期管理控制症状、减少复发,部分可实现长期缓解。
一、湿疹自愈的核心影响因素
病情程度与类型湿疹的严重程度和病程阶段直接决定了自愈潜力。轻度急性湿疹自愈概率较高,而慢性湿疹因皮肤屏障已受损且可能伴随免疫异常,彻底自愈难度极大。
类型 自愈概率 典型表现 自愈关键条件 轻度急性湿疹 ★★★★☆ 局部轻微红斑、少量丘疹,无渗出,瘙痒较轻 立即脱离诱因,皮肤屏障未严重破坏 中重度急性湿疹 ★★☆☆☆ 大面积红斑、水疱、糜烂、渗出,剧烈瘙痒 需药物干预,单纯规避诱因难以自愈 慢性湿疹 ★☆☆☆☆ 皮肤增厚、粗糙(苔藓样变),色素沉着,瘙痒反复 几乎无法自愈,需长期治疗与护理 个体内在条件女性自身的生理特点与免疫状态对湿疹自愈影响显著,尤其是激素水平波动这一独特因素。
- 激素波动:约 70% 的女性在特定生理阶段会出现腹部湿疹症状。妊娠期(雌孕激素显著升高)湿疹发生率达 60%,月经期(雌激素下降、孕激素升高)发生率约 25%,更年期(雌激素持续下降)发生率约 40%,激素变化通过影响皮肤屏障功能诱发或加重湿疹,也会间接影响自愈进程。
- 免疫功能:免疫系统强大者能更好地修复受损皮肤,清除炎症介质,自愈几率更高;免疫力低下或存在免疫异常(如家族有湿疹、哮喘病史)者,自愈可能性大幅降低。
- 皮肤屏障:腹部皮肤相对较薄,易受摩擦损伤,若本身存在角质层脂质流失、屏障功能障碍,外界刺激物更易侵入,自愈难度增加。
外在干预与护理能否有效规避诱因并采取科学护理,是轻度湿疹能否自愈的关键,也是中重度湿疹控制病情的基础。
干预类型 关键措施 对自愈的影响 诱因规避 明确并远离过敏原(尘螨、花粉、食物)、化学刺激物(洗涤剂、香料) 直接减少皮肤刺激,为自愈创造条件 皮肤护理 使用温和清洁产品,避免热水烫洗、搔抓;清洁后及时涂抹无香料保湿剂 保护并修复皮肤屏障,促进皮肤自我修复 治疗干预 轻度外用炉甘石洗剂、氧化锌软膏;重度外用糖皮质激素(如丁酸氢化可的松乳膏),口服抗组胺药(如氯雷他定) 加速炎症消退,降低感染风险,为自愈或缓解奠定基础
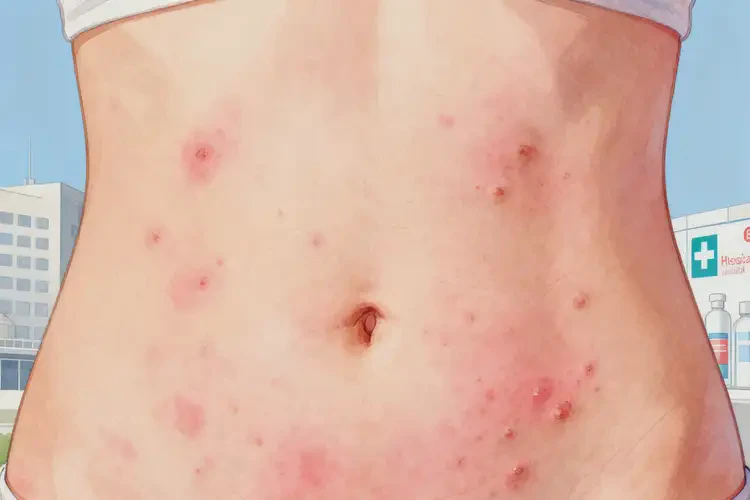
二、女性腹部湿疹的特殊诱发因素
生理周期相关因素女性激素的周期性变化是腹部湿疹的重要诱因。月经期黄体期孕激素升高,会降低皮肤抗炎能力,增加血管通透性,易引发炎症;妊娠期腹部皮肤被拉伸,屏障功能减弱,同时免疫系统状态改变,易对无害物质产生过敏反应;更年期雌激素下降导致皮肤变薄、干燥、皮脂腺分泌减少,屏障功能受损,更易受刺激。
生活习惯与环境因素
- 衣物摩擦:穿着紧身、粗糙或化纤材质衣物,持续摩擦腹部皮肤,破坏角质层,诱发湿疹。
- 饮食影响:摄入高组胺食物(海鲜、巧克力、坚果)或含人工添加剂的食物,可能触发免疫反应,加重湿疹。
- 心理压力:长期压力或情绪波动会降低皮肤屏障功能,改变免疫反应,诱发或加重湿疹发作。
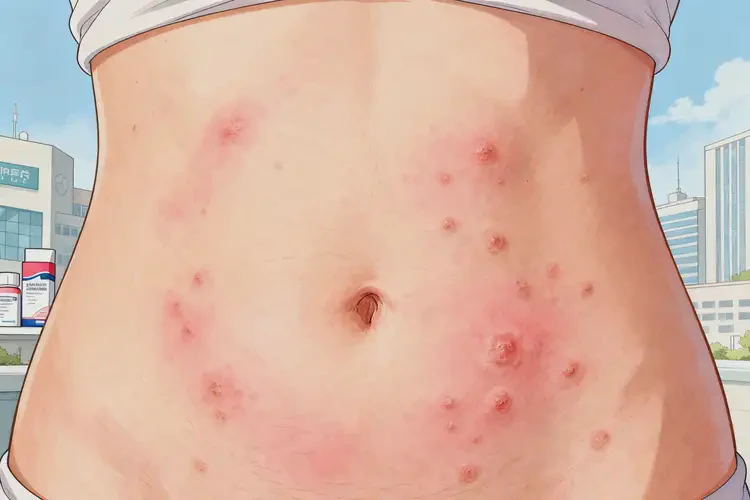
三、科学应对与长期管理策略
针对性治疗方案需根据湿疹类型与严重程度选择治疗方式,避免盲目等待自愈延误病情。
- 急性湿疹:以 “祛风燥湿、清热解毒” 为核心,渗液期可外用止痒解毒散,无渗液者可外用炉甘石洗剂或弱效糖皮质激素软膏;症状严重时口服抗组胺药。
- 慢性湿疹:以 “养血祛风、健脾除湿” 为核心,可使用燥湿愈疹汤等调理,配合外用保湿剂与中效糖皮质激素软膏,必要时联合针灸(主穴:大椎、曲池、足三里)辅助治疗。
愈后预防与护理要点即使湿疹症状缓解,长期护理仍至关重要,可显著降低复发率,实现长期缓解。
- 皮肤护理:保持皮肤清洁湿润,每日使用无香料、无酒精的保湿霜,洗澡水温控制在 37-40℃,时间不超过 15 分钟。
- 环境管理:室内保持温度 20-24℃、湿度 40%-60%,避免潮湿或干燥;定期清洁环境,减少尘螨、花粉等过敏原。
- 生活调理:穿着宽松纯棉衣物,规律作息,通过运动、冥想等减轻压力;记录饮食日记,规避明确诱发的食物。
女性肚子上的湿疹能否彻底自愈,需结合具体病情综合判断。轻度、短期发作的湿疹在规避诱因与科学护理下有自愈可能,但中重度或慢性湿疹更依赖规范治疗与长期管理。核心在于尽早明确病因,避免搔抓、热水烫洗等不良刺激,通过修复皮肤屏障、调节免疫状态控制症状,即使无法彻底自愈,也能实现长期稳定的缓解,保障生活质量。