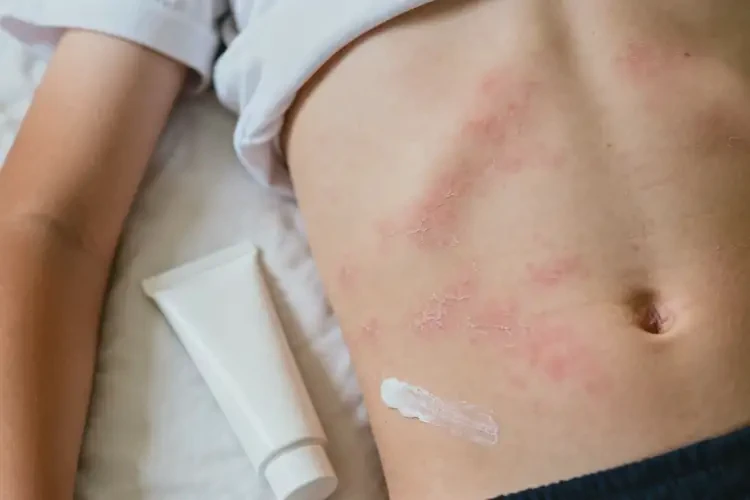
多数可实现临床治愈,但存在复发可能中学生肚子部位的湿疹经精准查找诱因、规范治疗及科学管理后,多数能达到症状完全消退的临床治愈效果,但受过敏体质、病因复杂性及生活管理等因素影响,部分患者可能出现反复。
一、湿疹的核心特征与中学生发病特点
疾病本质湿疹是由内外因素共同作用引发的慢性炎症性皮肤病,核心病理表现为皮肤屏障受损,导致皮肤水分流失增加、对外界刺激物和过敏原的抵御能力下降,进而出现红肿、瘙痒、丘疹、脱屑等症状。
中学生肚子湿疹的特殊性
- 诱因集中:肚子部位湿疹常与局部刺激相关,如腰带金属扣(镍过敏)、衣物材质(化纤、羊毛摩擦)、衣物洗涤剂残留、出汗后汗液刺激等。
- 身心影响:中学生处于生长发育阶段,剧烈瘙痒易影响睡眠和学习,反复发病可能导致焦虑情绪,形成 “瘙痒 - 搔抓 - 加重” 的恶性循环。
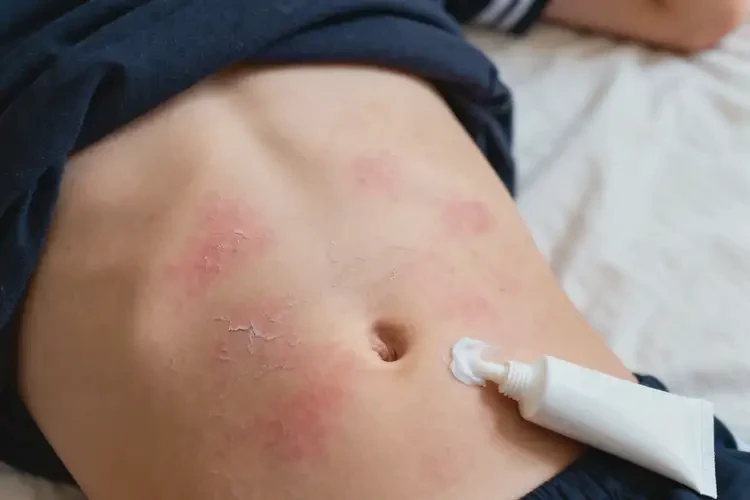
二、治愈的可能性与关键影响因素
- 可实现临床治愈的核心条件
- 明确并规避诱因:通过过敏原检测、斑贴试验等明确致敏物质(如金属、特定洗涤剂),或识别生活习惯中的刺激因素(如紧身衣物摩擦),并彻底规避,是治愈的基础。
- 规范药物治疗:根据皮损严重程度选择合适药物,轻度者外用药物即可控制,中重度者配合口服药物,能快速修复炎症、重建皮肤屏障。
- 长期科学管理:治疗后坚持保湿、皮肤防护等护理,可巩固疗效,降低复发风险。
- 导致复发或难以根治的主要因素
- 过敏体质遗传:若家族中有湿疹、哮喘等过敏性疾病史,中学生自身过敏体质难以根本改变,接触过敏原后易再次诱发。
- 病因复杂不明:部分湿疹由免疫异常、神经内分泌因素等多种内在因素交织引起,难以精准定位单一病因,仅能控制症状。
- 生活管理不当:治疗后仍存在熬夜、饮食辛辣、过度清洁、保湿不足等问题,会持续破坏皮肤屏障,导致湿疹反复。
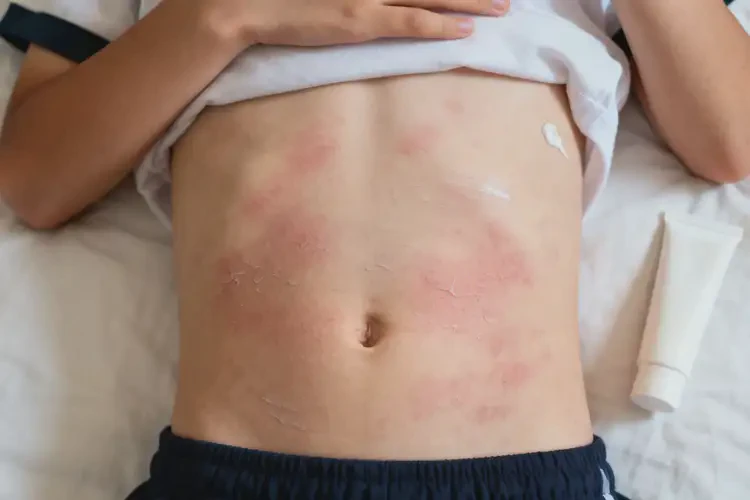
三、科学治疗与管理方案
- 分级药物治疗方案不同病情程度需采用差异化药物治疗,具体如下表所示:
| 病情程度 | 核心治疗药物 | 用药注意事项 |
|---|---|---|
| 轻度(局部红斑、瘙痒) | 外用弱效糖皮质激素(氢化可的松乳膏、地奈德乳膏);非激素抗炎药(他克莫司软膏) | 弱效激素连续使用不超过 2 周,避免大面积涂抹 |
| 中度(丘疹、脱屑、瘙痒明显) | 外用中效糖皮质激素(糠酸莫米松乳膏);口服第二代抗组胺药(氯雷他定、西替利嗪) | 抗组胺药需按体重调整剂量,避免嗜睡副作用 |
| 重度(糜烂、渗液、泛发) | 短期口服糖皮质激素(泼尼松);合并感染时加用外用抗生素(莫匹罗星软膏) | 口服激素需逐步减量,必须遵医嘱使用 |
| 慢性反复(皮肤肥厚、苔藓化) | 非激素抗炎药长期维持;物理治疗(紫外线疗法 NB-UVB) | 配合保湿霜增强疗效,物理治疗需专业操作 |
- 日常护理与预防要点日常管理需兼顾皮肤护理、环境调整与生活方式干预,具体如下:
- 皮肤护理:每日用 38℃以下温水清洁腹部皮肤,避免搓揉;洗澡后 3 分钟内涂抹含神经酰胺、透明质酸的医用保湿霜,每日 2-3 次;穿宽松、纯棉衣物,避免腰带金属扣直接接触皮肤。
- 环境控制:保持室内湿度 50%-60%,定期清洁床单被罩减少尘螨;避免腹部皮肤长时间暴露于干燥、高温环境。
- 生活干预:记录饮食日记,减少海鲜、辛辣等可疑致敏食物摄入;规律作息,通过运动、冥想缓解学习压力,避免焦虑诱发湿疹。
- 常见认知误区澄清
- 误区 1:湿疹是 “湿气重”,需避水干燥。实际湿疹与皮肤屏障受损、水分流失相关,过度避水会加重干燥,正确做法是适度清洁后加强保湿。
- 误区 2:激素药膏有害,坚决不用。中弱效激素是急性期首选,短期规范使用安全有效,长期滥用才会导致皮肤萎缩等副作用。
- 误区 3:症状消失即治愈,可停药停护理。症状消退后需继续保湿 1-2 个月,突然停药或停止护理易导致复发。
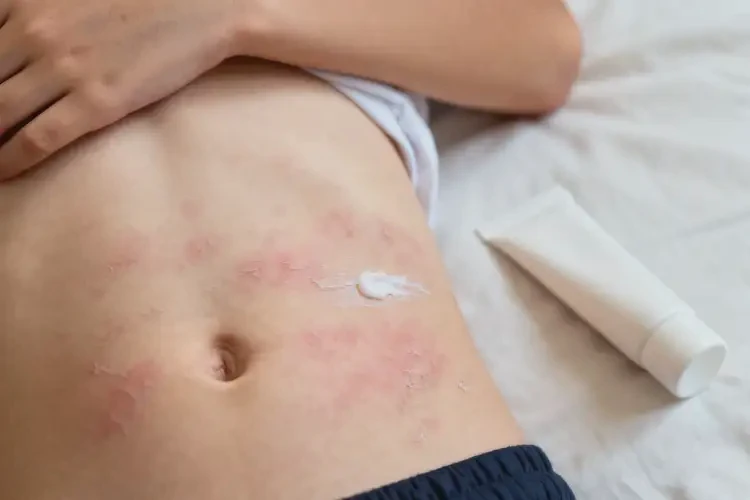
四、需立即就医的危险信号
出现以下情况提示病情加重或继发感染,必须及时就诊:
- 腹部湿疹面积快速扩大,出现明显渗液、脓疱或流脓;
- 伴随发热、局部疼痛,怀疑继发细菌感染;
- 常规药物治疗 1 周后症状无缓解,瘙痒剧烈影响睡眠;
- 皮损反复频率增加,每次发作程度加重。
中学生肚子上的湿疹虽存在复发可能,但并非无法控制。通过精准识别诱因、规范药物治疗与长期科学护理,绝大多数患者能实现临床治愈,显著减少复发频率。关键在于树立 “治疗 - 管理 - 预防” 的整体观念,避免陷入 “用药好转 - 停药复发” 的误区,同时注重身心调节,才能让皮肤屏障持续保持健康状态。