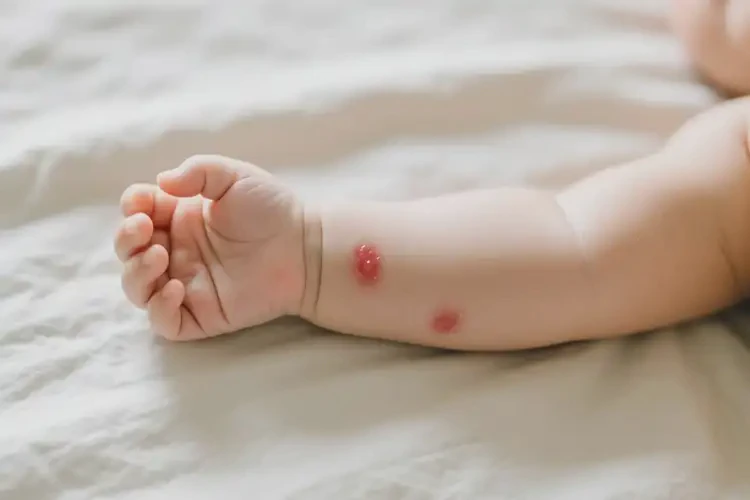
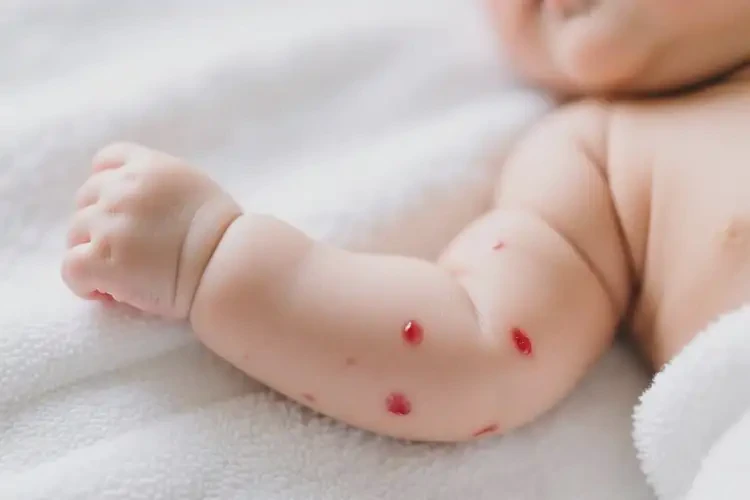
90%的婴儿湿疹可有效控制,但部分患儿可能反复至学龄期。
婴儿手臂偶尔出现的湿疹,医学上称为特应性皮炎,是一种常见的慢性炎症性皮肤病,尤其在婴幼儿期高发。其核心问题是皮肤屏障功能受损和免疫系统异常反应,表现为干燥、瘙痒、红斑及渗出。对于能否彻底治愈,答案需结合个体差异和病程特点:多数患儿通过科学管理可实现症状完全缓解,但部分可能因遗传或环境因素经历反复,不过随着年龄增长,免疫系统逐渐成熟,症状通常会显著减轻甚至消失。关键在于早期干预和长期皮肤护理,避免恶化或并发症。
一、婴儿湿疹的成因与特点
- 皮肤屏障缺陷:婴儿皮肤角质层薄、皮脂分泌少,容易因干燥或外界刺激(如摩擦、洗涤剂)导致屏障功能进一步破坏,引发炎症反应。这种生理性脆弱是湿疹易发的基础。
- 免疫系统异常:湿疹患儿常伴有免疫调节失衡,如Th2型免疫反应过度激活,导致对过敏原(如尘螨、食物蛋白)或环境因素(如温度变化)的敏感性增高。这种免疫特征使得症状易反复,尤其在接触诱发因素时。
- 遗传与环境交互作用:家族过敏史(如父母有哮喘或过敏性鼻炎)显著增加患病风险。环境因素如气候干燥、空气污染或护理不当(如过度清洁)会加剧症状,但并非直接病因。
二、治疗与管理的核心策略
- 基础皮肤护理:以保湿为核心,每日使用无香料、低敏的润肤霜(如凡士林或含神经酰胺产品),尤其在洗澡后立即涂抹,以锁住水分并修复屏障。避免使用肥皂或刺激性洗浴用品,选择温水短时淋浴。
- 药物干预:根据症状严重程度,医生可能推荐外用糖皮质激素(如氢化可的松软膏)控制急性炎症,或钙调磷酸酶抑制剂(如他克莫司)用于长期管理。口服抗组胺药可缓解瘙痒,但需在专业指导下使用。
- 避免诱发因素:识别并减少接触过敏原,如某些食物(牛奶、鸡蛋)或环境刺激物(羊毛、合成纤维)。保持室内湿度适宜,避免过热或出汗过多。
三、预后与长期展望
- 年龄相关缓解:约50%-70%的患儿在5岁前症状显著减轻,部分在青春期后完全消退。这是因为免疫系统逐渐成熟,皮肤屏障功能增强,对刺激的耐受性提高。
- 个体差异与复发风险:少数患儿可能持续至成年,但通过持续保湿和避免触发因素,可有效控制症状。复发通常与季节变化、压力或感染相关,而非疾病本身不可逆。
- 预防并发症:长期抓挠可能导致皮肤感染(如细菌或真菌感染),因此及时治疗瘙痒和保持皮肤完整是关键。定期随访皮肤科医生可调整治疗方案,减少并发症风险。
婴儿湿疹的管理是一个动态过程,需要家长耐心和科学护理的结合。通过强化皮肤屏障、合理用药和避免诱发因素,大多数患儿能实现症状的长期控制,生活质量显著提升。尽管部分病例可能经历反复,但随着成长,症状往往自然减轻,家长无需过度焦虑,重点在于建立可持续的护理习惯。