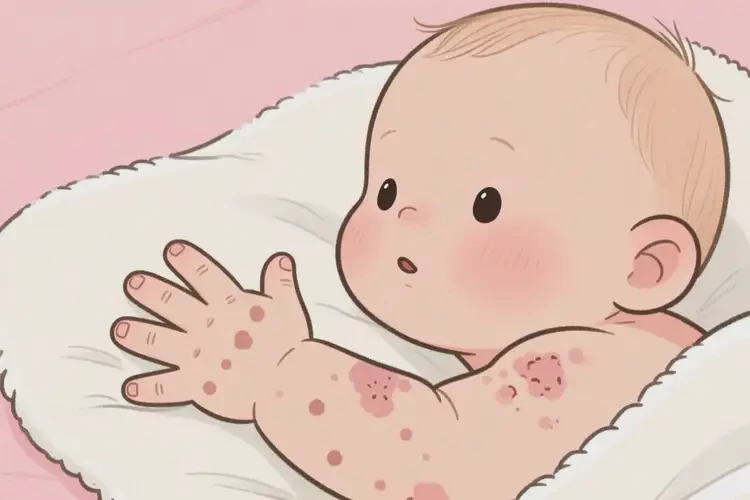
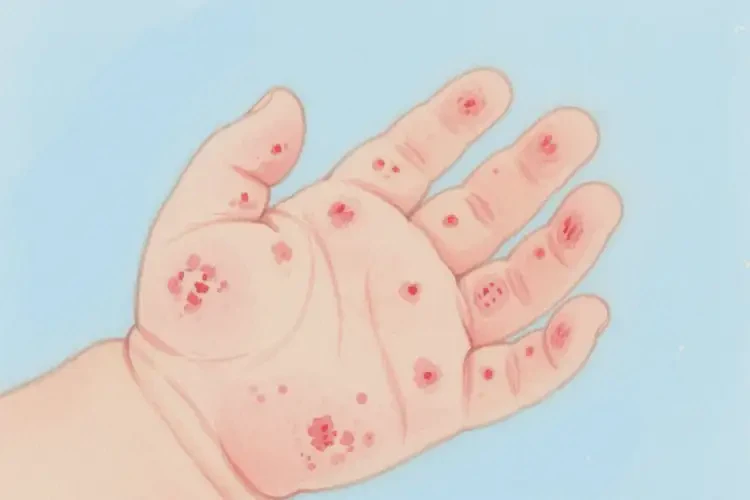
婴幼儿湿疹自愈率仅约30%-40%,且易反复发作,不建议等待自愈。
婴幼儿手上长湿疹是常见的皮肤问题,其自愈可能性与湿疹类型、严重程度及个体差异密切相关。部分轻度湿疹可能随年龄增长、皮肤屏障功能完善而逐渐缓解,但多数情况下,湿疹不会完全自愈,且可能因外界刺激(如摩擦、过敏原)或护理不当而加重。及时干预是控制症状、预防并发症的关键。
一、湿疹自愈的可能性与影响因素
轻度湿疹的自愈潜力
若湿疹表现为轻微红斑、少量脱屑,且无明显渗出或感染,部分患儿可能在1-2岁后随着免疫系统发育而症状减轻。但自愈过程需满足以下条件:避免接触过敏原(如尘螨、花粉)、保持皮肤湿润、减少摩擦刺激。即使如此,湿疹仍可能因环境变化(如季节交替、湿度波动)而复发。中重度湿疹的不可自愈性
当湿疹出现大片红斑、密集丘疹、渗液或结痂时,提示皮肤屏障严重受损,自愈概率极低。此类湿疹常伴随剧烈瘙痒,婴幼儿抓挠可能导致继发感染(如细菌或真菌感染),甚至引发脓疱疮、淋巴结炎等并发症。此时必须通过药物(如外用激素软膏、抗组胺药)和护理干预控制病情。个体差异与遗传因素
家族过敏史(如哮喘、过敏性鼻炎)的婴幼儿,湿疹自愈率显著降低。这类患儿因遗传性皮肤屏障缺陷,湿疹易反复发作,且可能持续至儿童期甚至成年。早产儿或低体重儿因皮肤发育不完善,湿疹自愈能力更弱。

二、不干预湿疹的风险与后果
症状加重与并发症
未及时处理的湿疹可能从局部(如手部)扩散至面部、颈部或躯干,形成全身性皮炎。抓挠导致的皮肤破损可能引发细菌感染(如金黄色葡萄球菌感染),表现为脓疱、发热或淋巴结肿大,需抗生素治疗。长期湿疹还可能引发色素沉着或皮肤苔藓化,影响美观。生活质量与心理影响
婴幼儿因瘙痒无法表达,可能表现为烦躁、哭闹、睡眠障碍,长期影响生长发育。家长因护理压力也可能出现焦虑情绪。湿疹反复发作可能降低患儿免疫力,增加呼吸道感染风险。经济与时间成本
等待自愈期间,反复就医、购买护理用品(如保湿霜、湿敷材料)及治疗感染的费用,可能远超早期干预成本。且因症状反复,家长需投入大量时间护理,影响家庭生活。

三、科学护理与干预建议
基础护理:保湿与清洁
- 保湿:每日多次涂抹无香料、低敏的保湿霜(如凡士林、角鲨烷),尤其在洗手后及时补涂,以修复皮肤屏障。
- 清洁:使用温水(非热水)和温和无皂基的沐浴露,避免过度搓洗。洗澡后3分钟内涂抹保湿霜,锁住水分。
- 环境控制:保持室内湿度40%-60%,避免接触毛绒玩具、宠物毛发等潜在过敏原。
药物干预:合理使用外用制剂
- 激素软膏:中重度湿疹需在医生指导下使用弱效激素(如氢化可的松软膏),短期使用(一般不超过2周)可快速控制炎症,避免长期使用导致皮肤萎缩。
- 抗组胺药:口服抗组胺药(如西替利嗪)可缓解瘙痒,改善睡眠,但需注意嗜睡等副作用。
- 抗生素:若出现感染迹象(如脓液、发热),需及时使用外用或口服抗生素。
避免常见误区
- 不滥用偏方:如涂抹母乳、草药等可能加重刺激或引发过敏。
- 不过度忌口:除非明确过敏,否则无需严格限制饮食,以免影响营养摄入。
- 不忽视心理支持:家长需保持耐心,避免因焦虑而过度治疗或频繁更换护理方案。
婴幼儿湿疹的护理需兼顾短期控制与长期管理,早期干预可显著降低复发风险,提高生活质量。