15.6 mmol/L(约280 mg/dL)已明显超出孕期血糖阈值,达到妊娠期显性糖尿病水平,需尽快就医确诊与处理。
该数值无论发生在空腹、餐后1小时还是餐后2小时,均超过孕期糖尿病诊断阈值;若为餐后2小时,亦超过随机血糖≥11.1 mmol/L的显性糖尿病判定。仅凭一次中午读数不能替代诊断,但如此高的读数提示显著高血糖风险,应立即进行规范复测与评估,避免延误。
一、判定依据与诊断阈值
- 孕期采用75 g口服葡萄糖耐量试验(OGTT)进行诊断,任一时间点达到或超过阈值即可确诊妊娠期糖尿病(GDM):
- 空腹血糖(FPG)≥5.1 mmol/L
- 1小时血糖≥10.0 mmol/L
- 2小时血糖≥8.5 mmol/L
- 若孕期任何时点达到非孕人群糖尿病诊断标准,应诊断为妊娠期显性糖尿病(糖尿病合并妊娠),而非GDM:
- 空腹血糖≥7.0 mmol/L
- 或OGTT 2小时血糖≥11.1 mmol/L
- 或有典型高血糖症状时任意血糖≥11.1 mmol/L
- 筛查与流程要点:孕24–28周常规行75 g OGTT;高危人群可在首次产检评估血糖;OGTT前需禁食8–14小时,试验日按规范采血。

二、中午15.6 mmol/L的可能情形与含义
- 若为“餐后约1小时”读数:≥10.0 mmol/L已达GDM阈值;15.6 mmol/L显著升高,提示餐后血糖峰值控制极差。
- 若为“餐后约2小时”读数:≥8.5 mmol/L已达GDM阈值;且≥11.1 mmol/L即属显性糖尿病,15.6 mmol/L已明显超标。
- 若为“随机/未明确餐时”读数:≥11.1 mmol/L即可考虑显性糖尿病;15.6 mmol/L属高危水平,应尽快复测与确诊。
- 若为“空腹”读数:≥7.0 mmol/L即为显性糖尿病;15.6 mmol/L极高,需紧急评估与干预。
- 注:家用血糖仪为毛细血管全血读数,较静脉血浆略低;不同仪器存在±10%–15%误差,任何单次异常读数均需以静脉血浆复测为准。

三、立即行动与后续管理
- 立即复测:尽快到医院行静脉血浆血糖检测;若条件允许,直接安排75 g OGTT或按医嘱进行复测,明确分型(GDM或显性糖尿病)。
- 同步评估:医生将综合症状、体征与实验室指标,制定个体化方案;确诊后优先采取医学营养治疗与适量运动,必要时启用胰岛素以达标控糖。
- 监测与目标:在医生指导下开展自我血糖监测(SMBG),并结合孕期特点进行并发症风险评估与随访管理。
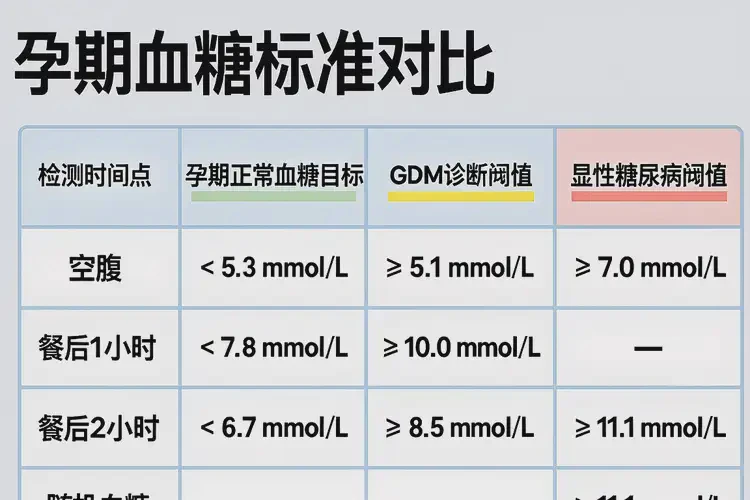
四、孕期血糖参考范围与阈值对照
| 指标 | 正常目标(孕期) | GDM诊断阈值(75 g OGTT任一超标即可) | 显性糖尿病阈值(孕期任一达标即可) |
|---|---|---|---|
| 空腹血糖(FPG) | <5.1 mmol/L | ≥5.1 mmol/L 且 <7.0 mmol/L | ≥7.0 mmol/L |
| 1小时血糖 | <10.0 mmol/L | ≥10.0 mmol/L | 任意时点≥11.1 mmol/L(伴典型症状) |
| 2小时血糖 | <8.5 mmol/L | ≥8.5 mmol/L 且 <11.1 mmol/L | ≥11.1 mmol/L |
| 随机血糖 | — | — | ≥11.1 mmol/L(伴典型症状) |
注:表中“正常目标”用于孕期日常管理与随访;“诊断阈值”用于确诊分型,需由医疗机构按规范流程判定。

五、常见误区与提示
- “中午测的”不等于“餐后1小时/2小时”,不同餐时点阈值不同;未明确餐时的高读数应按随机血糖对待并尽快复测。
- 家用血糖仪读数偏高/偏低均可能,异常读数需以静脉血浆复核;仅凭一次读数不能确诊,但15.6 mmol/L已提示显著高血糖风险,应立刻就医。
医学安全提示:上述信息用于健康教育,不能替代医生面诊与个体化诊疗;如出现口渴多尿、频繁饥饿、乏力、视物模糊、恶心呕吐等高血糖或疑似酮症酸中毒症状,请立即就医或急诊处理。
