晚餐后血糖值飙升到17.5 mmol/L,对于28岁的年轻人而言,绝非寻常现象,这是一个必须严肃对待的健康警报。 正常成人餐后两小时血糖值应低于7.8 mmol/L,即便糖尿病患者也力求控制在10.0 mmol/L以下。17.5这个数字清晰地跨越了警戒线,强烈提示身体处理糖分的能力可能出现严重紊乱,这背后可能隐藏着从糖尿病前期或已发病,到其他内分泌失调、胰腺功能异常乃至应激反应等多种复杂情况。单次的高读数或许受到饮食、压力、测量误差等偶然因素影响,但其重复出现则意味着内在的糖代谢平衡已被打破。
当血糖持续维持在17.5 mmol/L这样的高水平,身体内部宛如经历一场悄无声息的“糖侵蚀”。血液中过高的葡萄糖无法被细胞有效利用,转而开始对全身的微血管和大血管进行损害。血管内皮在高糖环境中长期浸泡,会逐渐变得粗糙,加速动脉粥样硬化的进程,极大地增加未来发生冠心病、脑卒中等的风险。肾脏的滤过系统——肾小球,会因为高负荷工作而受损,初期可能仅是微量白蛋白尿,若不干预可渐进至肾功能不全。眼底的视网膜微血管同样脆弱,可能出现渗出、出血甚至增殖,导致糖尿病视网膜病变,威胁视力。周围神经也会因供血不足和代谢紊乱出现异常,表现为手脚麻木、刺痛或灼烧感。高血糖状态会显著削弱免疫机能,使个体更容易发生感染且伤口愈合迟缓。

| 潜在并发症靶器官 | 可能发生的具体健康问题 | 长期影响的严重性 |
|---|---|---|
| 心血管系统 | 动脉粥样硬化、高血压、心肌梗死风险增高 | 高,是糖尿病患者主要致死致残原因之一 |
| 肾脏 | 糖尿病肾病,从微量白蛋白尿进展至肾衰竭 | 高,严重时需要透析或肾移植 |
| 眼睛 | 视网膜病变、黄斑水肿、白内障,导致视力下降甚至失明 | 中高,严重影响生活质量 |
| 神经系统 | 周围神经病变(四肢麻木疼痛)、自主神经病变(胃肠功能紊乱等) | 中,带来长期疼痛和功能不适 |
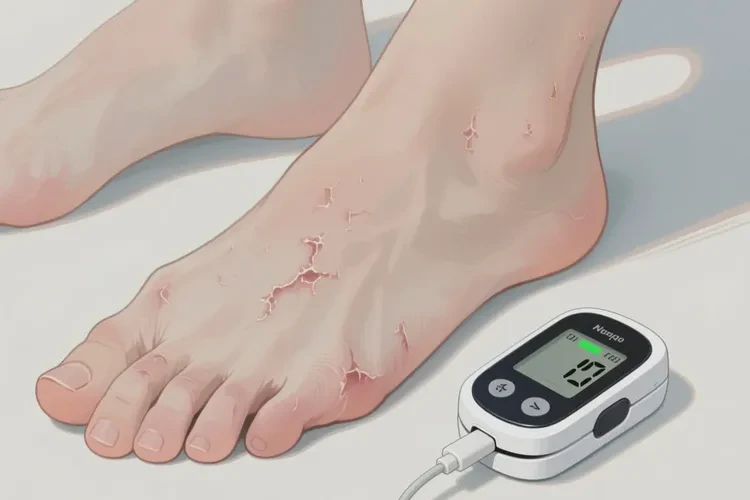
| 足部与皮肤 | 足部溃疡、坏疽(糖尿病足),皮肤感染迁延不愈 | 中高,严重时可导致截肢 |
面对这个明确的信号,系统性的医学排查是唯一正确的路径。自我猜测或忽视都不可取。第一步是进行持续的血糖监测,在不同日期的相似饮食状态下记录餐后血糖,以确认17.5是偶发事件还是常态。如果高血糖趋势确立,就必须尽快就医内分泌科。医生会通过一系列检查来描绘完整的代谢图谱:空腹血糖和糖化血红蛋白(HbA1c) 是核心指标,后者能反映过去2-3个月的平均血糖水平,极具参考价值;口服葡萄糖耐量试验(OGTT) 能动态评估身体处理糖负荷的能力和胰岛功能;还可能检查胰岛素自身抗体、C肽水平以及肝肾功能,以鉴别糖尿病类型并排除其他继发性高血糖原因。这些客观数据是明确诊断的基石。
在寻求专业诊断的对生活方式的即刻审视与调整具有积极的辅助意义。回顾导致这次高血糖的晚餐内容至关重要,是否在短时间内摄入了大量精制碳水化合物(如白米饭、面条、甜点)和含糖饮料?调整饮食结构的方向是增加非淀粉类蔬菜、全谷物的摄入比例,选择优质的蛋白质和健康脂肪,并注意烹饪方式。建立规律的中等强度有氧运动习惯,如快走、游泳,有助于改善胰岛素敏感性。保证充足的睡眠和有效的压力管理也不容忽视,因为长期熬夜和精神紧张会通过皮质醇等激素影响血糖稳定。这些生活干预是所有后续治疗方案得以有效实施的坚实基础。
血糖值17.5 mmol/L对于28岁的个体是一个转折点。它警示着身体的代谢天平可能已经倾斜,其潜在的长期危害涉及多个关键器官。正确的应对在于科学监测、及时就医明确诊断,并积极调整生活方式。这个数字的意义在于促使个体从被动转向主动,真正开始关注并管理自己的代谢健康。


