约30%–40%的中重度湿疹儿童与食物过敏相关,其中牛奶、鸡蛋、海鲜、坚果等是常见诱因。
孩子脚上出现湿疹,虽然主要与皮肤屏障功能受损、局部摩擦、汗液刺激或接触过敏原有关,但部分病例确实受到饮食影响,尤其当孩子本身具有过敏体质时。若摄入某些高敏食物或刺激性食物,可能通过免疫反应或炎症通路间接加重湿疹症状。在未明确过敏原前,应谨慎控制特定食物的摄入量,避免盲目忌口的也要警惕可能诱发或加剧病情的饮食因素。
一、需谨慎控制摄入的常见食物类别

- 高致敏性食物
牛奶、鸡蛋、花生、坚果、大豆、小麦、海鲜(如虾、蟹、贝类)是儿童最常见的食物过敏原。这些食物中的蛋白质可能引发IgE介导的过敏反应,导致皮肤出现红斑、瘙痒或渗出,尤其在已有湿疹的基础上更易诱发反复。并非所有孩子都对上述食物过敏,但若在食用后湿疹明显加重,应考虑暂时回避并就医评估。
食物类别 | 常见代表 | 致敏机制 | 是否需完全禁食 | 替代建议 |
|---|---|---|---|---|
乳制品 | 牛奶、酸奶、奶酪 | 牛奶蛋白(酪蛋白、乳清蛋白) | 仅在确诊过敏时禁食 | 深度水解奶粉、氨基酸配方奶 |
蛋类 | 鸡蛋(尤其蛋清) | 卵白蛋白、卵类黏蛋白 | 视过敏测试结果而定 | 可尝试少量蛋黄(1岁后) |
海鲜 | 虾、蟹、贝类 | 肌肉蛋白(如原肌球蛋白) | 若有明确反应应避免 | 选择低敏蛋白如鸡肉、猪肉 |
坚果/花生 | 花生、杏仁、核桃 | 贮藏蛋白 | 高风险,需严格回避 | 用种子类(如南瓜子)替代 |

刺激性或“发物”类食物
部分食物虽非典型过敏原,但可能通过刺激神经末梢或促进炎症因子释放而加重瘙痒和皮损。例如辣椒、芥末、大蒜、洋葱、酒类等辛辣刺激物,以及芒果、菠萝、番茄等富含生物活性物质的水果蔬菜,在部分敏感儿童中可能诱发或加剧湿疹反应。中医理论也将此类食物归为“发物”,认为其易“动风助湿”。含添加剂及高糖高脂加工食品
人工色素、防腐剂(如苯甲酸钠、亚硫酸盐)、反式脂肪(常见于人造黄油、膨化零食、蛋糕)可能干扰免疫平衡,促进慢性炎症。高糖饮食会升高血糖并刺激胰岛素分泌,间接影响皮肤屏障修复能力。这类食物虽不直接致敏,但长期过量摄入可能削弱皮肤抵抗力,不利于湿疹控制。

二、饮食管理的科学原则
避免盲目忌口,强调个体化评估
多数轻度湿疹儿童无需严格忌食,过度限制反而可能导致营养不良。只有在湿疹反复发作、面积广泛且常规治疗无效时,才需考虑食物过敏因素。建议通过皮肤点刺试验或血清特异性IgE检测明确过敏原,而非自行长期回避多种食物。观察食物与症状的关联性
家长可记录“饮食-症状日记”,观察孩子在摄入某类食物后24–48小时内脚部湿疹是否加重(如瘙痒加剧、红斑扩散、渗液增多)。若存在明显关联,可尝试暂停该食物2–4周,观察皮损是否改善。优先选择低敏、天然食材
推荐以新鲜蔬菜(如胡萝卜、冬瓜、马齿苋)、低敏水果(如苹果、梨)、优质蛋白(如鸡肉、猪肉)为主食。烹饪方式以蒸、煮为宜,避免油炸、烧烤。同时保证充足饮水与维生素(如维生素A、D、E)摄入,有助于皮肤屏障修复。
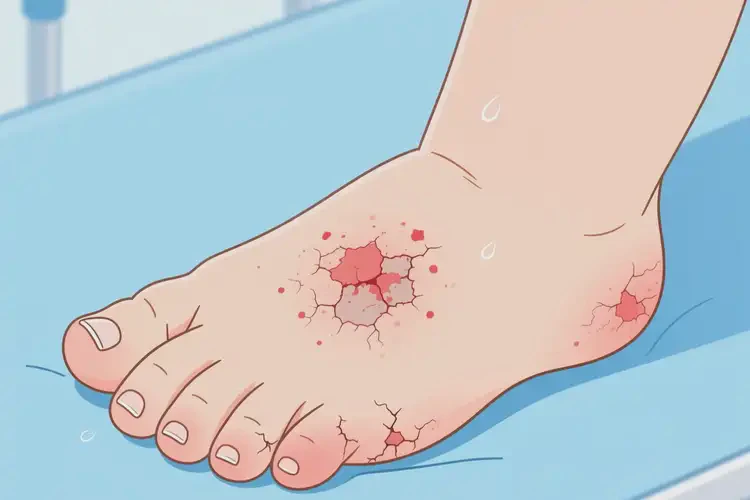
当孩子脚部出现湿疹时,饮食虽非唯一诱因,但合理调整确有助于病情控制。关键在于识别个体敏感食物,避免过量摄入高敏、刺激性或高度加工的食品,同时维持均衡营养。若症状持续不缓解,应及时就医,在专业指导下进行过敏原筛查与综合管理,切勿仅依赖饮食调整而延误规范治疗。
