男性早餐血糖11.6mmol/L不正常,已达到糖尿病诊断阈值或处于糖尿病前期
男性早餐血糖11.6mmol/L的处理需先明确检测场景:若为空腹状态(至少8小时未进食),正常范围应为3.9-6.1mmol/L,11.6mmol/L显著高于正常上限,已达到糖尿病的诊断标准(空腹≥7.0mmol/L);若为早餐后2小时,正常应<7.8mmol/L,11.6mmol/L也远超正常范围,属于餐后高血糖。无论哪种情况,均提示血糖调节出现问题,需及时干预以避免并发症。
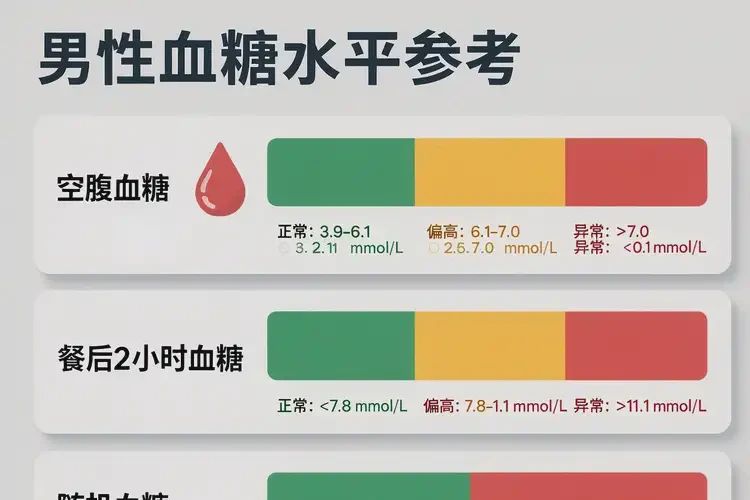
一、血糖正常值的核心标准
- 空腹血糖:指隔夜空腹(至少8小时未进食)后测得的血糖,男性正常范围为3.9-6.1mmol/L。此指标反映胰岛β细胞的基础胰岛素分泌功能,是糖尿病筛查的重要指标。
- 餐后2小时血糖:进食后2小时测得的血糖,男性正常应<7.8mmol/L。该指标反映身体对餐后血糖的调节能力,若升高提示糖耐量受损。
- 随机血糖:任意时间测得的血糖,男性正常应<11.1mmol/L。虽不如空腹、餐后血糖精准,但可辅助判断血糖异常。
| 血糖类型 | 男性正常范围 | 异常判断标准 | 临床意义 |
|---|---|---|---|
| 空腹血糖 | 3.9-6.1mmol/L | ≥7.0mmol/L(糖尿病);6.1-6.9mmol/L(糖尿病前期) | 反映基础胰岛素分泌功能 |
| 餐后2小时血糖 | <7.8mmol/L | ≥11.1mmol/L(糖尿病);7.8-11.0mmol/L(糖尿病前期) | 反映餐后血糖调节能力 |
| 随机血糖 | <11.1mmol/L | ≥11.1mmol/L(结合症状可诊断糖尿病) | 辅助判断血糖异常 |
二、血糖升高的常见原因
- 生理性因素:短期剧烈运动、高糖饮食(如大量摄入糖果、甜饮料)、情绪激动(如紧张、焦虑)等,可导致血糖短暂升高,通常为一过性,休息或调整后可恢复正常。
- 病理性因素:① 胰岛功能障碍(如1型、2型糖尿病,胰岛素分泌不足或作用缺陷);② 慢性疾病(如肝硬化、肝炎影响糖代谢,甲亢增加机体代谢率导致血糖升高);③ 肿瘤(如胰高血糖素瘤、嗜铬细胞瘤分泌升糖激素);④ 应激因素(如急性心肌梗死、脑血管意外、严重感染,升糖激素分泌增加抑制胰岛素)。
- 药物因素:糖皮质激素(如泼尼松、地塞米松)、异烟肼、三环类抗抑郁药(如阿米替林)、氨茶碱、苯妥英钠等,可干扰糖代谢导致血糖升高。
三、血糖异常的潜在危害
- 急性并发症:若血糖持续升高(如>16.7mmol/L),可能引发糖尿病酮症酸中毒(表现为恶心、呕吐、呼吸深快、意识障碍)或高渗高血糖综合征(表现为严重脱水、意识模糊、昏迷),危及生命。
- 慢性并发症:长期高血糖会损伤全身血管和神经,导致多种并发症:① 微血管病变(如糖尿病肾病,表现为蛋白尿、肾功能下降;糖尿病视网膜病变,表现为视力模糊、失明);② 大血管病变(如冠心病、脑卒中、下肢动脉硬化闭塞症,增加心肌梗死、中风风险);③ 神经病变(如手脚麻木、疼痛、感觉异常,影响生活质量)。
四、血糖异常的应对措施
- 重复检测与明确诊断:单次血糖升高不能确诊糖尿病,需在不同时间重复检测空腹血糖、餐后2小时血糖,或做口服葡萄糖耐量试验(OGTT),以明确是否为糖尿病或糖尿病前期。
- 生活方式调整:① 饮食:控制总热量(根据体重、活动量计算每日所需热量),减少高糖(如糖果、甜饮料)、高脂肪(如油炸食品、肥肉)、高碳水化合物(如白米饭、白面包)食物摄入;增加膳食纤维(如全谷物、蔬菜、水果)、优质蛋白质(如鱼肉、禽类、豆类)摄入,采用少食多餐模式(每日5-6餐,避免饥饿性酮症);② 运动:每周进行150分钟以上中等强度有氧运动(如快走、慢跑、游泳),每次30分钟以上,有助于提高胰岛素敏感性,降低血糖。
- 药物治疗:若生活方式调整3个月后血糖仍未达标(空腹<7.0mmol/L,餐后2小时<10.0mmol/L),需在医生指导下使用药物治疗。常用药物包括:① 口服降糖药(如二甲双胍,通过减少肝糖输出降低血糖;格列本脲、格列齐特,促进胰岛素分泌;阿卡波糖,延缓碳水化合物吸收);② 胰岛素(如门冬胰岛素、甘精胰岛素,适用于1型糖尿病、口服药效果不佳的2型糖尿病或应激状态)。
男性早餐血糖11.6mmol/L需高度重视,及时就医完善相关检查,明确诊断后采取针对性干预措施。无论是生活方式调整还是药物治疗,均需长期坚持,以控制血糖水平,预防并发症发生。定期监测血糖(如空腹、餐后2小时血糖),以便及时调整治疗方案。