约50%可在2岁后自愈;其余多转为慢性,需长期管理以减少复发。
幼儿手臂部位的湿疹属于慢性炎症性瘙痒性皮肤病,自愈与否取决于病情轻重、是否合并感染、皮肤屏障修复与免疫成熟等多因素。轻症在规范护理下有机会随成长逐步缓解;中重度或反复感染者通常需要药物与护理联合干预,以降低复发与并发症风险。
一、自愈可能性与年龄规律
- 婴儿期常见起病时间为出生后1–3个月,多数在6个月后逐渐减轻;约50%的患儿可在2岁以后不再发作或症状显著缓解。
- 仍有部分患儿病情可延续至儿童期甚至成人期,在外界刺激或免疫波动下出现复发。
- 与成人湿疹相比,婴幼儿自愈机会更高,但个体差异明显,不能据此预测单个患儿的病程。

二、影响自愈的关键因素
- 病情程度与皮损状态:轻度红斑、丘疹、少量丘疱疹,无渗出者更易恢复;明显渗出、浸润、结痂或继发感染者自愈可能性下降。
- 皮肤屏障与护理:坚持足量、多次保湿(每日至少2次)、温和清洁、减少汗液与摩擦刺激,有助于屏障修复与症状缓解。
- 微生物因素:皮肤金黄色葡萄球菌过度定植可加重炎症,必要时在医生指导下处理感染与菌群失衡。
- 触发因素管理:减少接触尘螨、动物皮屑等变应原,衣物选宽松柔软的纯棉,可降低复发风险。
- 体质与遗传背景:过敏体质、家族过敏史者更易反复,需要更长期的规范化管理。
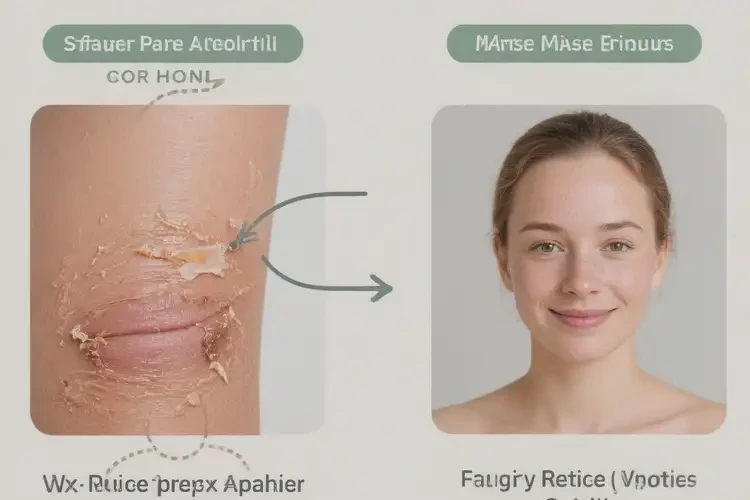
三、居家护理与生活方式
- 基础护理:每日至少2次全身保湿;沐浴用温水、少刺激洁面沐浴品;出汗后及时冲洗并更换干爽衣物。
- 环境与穿着:保持室内适宜温湿度;衣物以纯棉、宽松为宜,勤洗勤晒,减少尘螨与刺激物暴露。
- 饮食与喂养:母乳喂养的母亲在医师建议下可回避辛辣与易过敏食物(如辣椒、花椒、牛羊肉、芒果等);避免盲目“忌口”。
- 触发物管理:尽量避免已知诱发因素(如尘螨、动物毛等),外出或出汗后及时清洁与保湿。
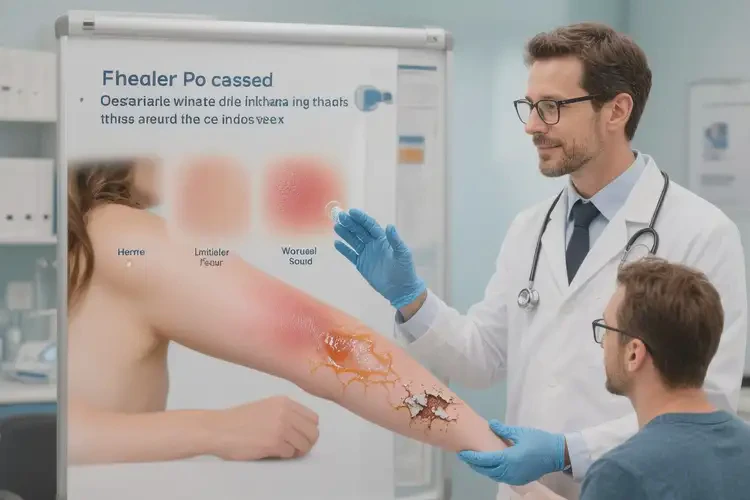
四、医疗干预与用药原则
- 外用抗炎:在医生指导下短期、适量使用糖皮质激素乳膏(如地塞米松乳膏)控制急性炎症与瘙痒。
- 外用免疫调节:对2岁以上患儿,可酌情使用他克莫司软膏等外用免疫调节剂,减少激素用量与不良反应。
- 抗感染处理:出现渗出、脓疱或怀疑继发细菌感染时,可外用夫西地酸软膏或莫匹罗星软膏等。
- 止痒与睡眠:瘙痒明显影响睡眠时,可在医生指导下口服抗组胺药(如西替利嗪等)。
- 顽固病例:慢性顽固性湿疹可在专科评估下选择紫外线照射治疗等物理疗法。

五、何时尽快就医
- 出现渗液、浸润、脓疱、局部发热或疼痛等提示继发感染的表现。
- 皮疹范围广泛、反复发作影响睡眠与日常生活,或家庭护理难以控制。
- 需要启动或调整处方药(如外用激素、他克莫司、抗生素、抗组胺药)时,应在专业医师评估与随访下进行。
多数幼儿手臂湿疹在成长过程中有机会明显缓解或不再发作,但“彻底自愈”并非普遍结局;轻症通过规范保湿与触发物管理有机会随年龄改善,中重度或反复感染者则需及时就医并在医生指导下进行外用抗炎、抗感染与止痒等综合治疗,同时通过足量保湿、减少金黄色葡萄球菌定植、避免尘螨与刺激物来降低复发与并发症风险。
