多数女性腹部湿疹难以“彻底根治”,但可通过规范治疗和日常管理实现长期缓解与低复发。
定义与总体认识

湿疹是由多种内外因素引起的慢性、复发性、瘙痒性皮肤病,常见于腹部等皮肤皱褶或摩擦部位,按病程分为急性、亚急性、慢性。其本质与皮肤屏障受损、免疫反应异常及过敏体质相关,因此短期“断根”并不现实,但通过系统治疗和护理可获得长期稳定。
能否彻底治愈
从临床共识看,湿疹目前一般无法完全根治,但在去除诱因、规范用药与良好皮肤护理的前提下,多数患者可长期不复发或低复发,达到临床治愈的状态。女性因激素水平变化(如经期前后)更易波动,管理上需更细致。
常见诱因与复发因素
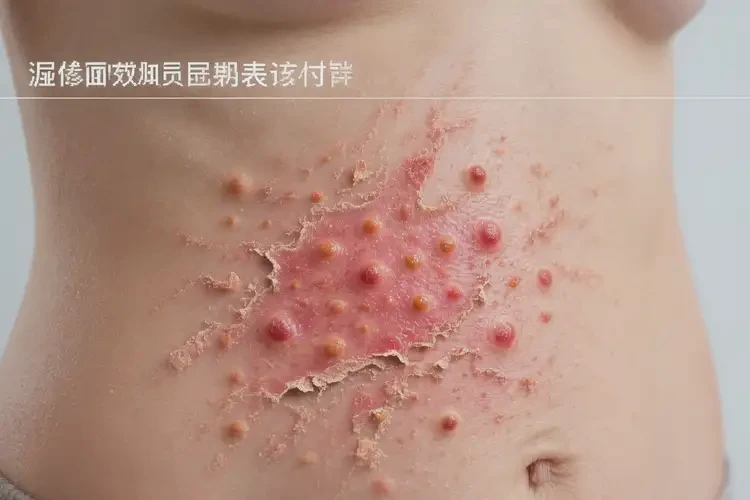
- 内部因素:过敏体质、免疫异常、遗传倾向、内分泌与代谢性疾病、慢性感染灶、激素水平变化(如经期相关波动)。
- 外部因素:潮湿闷热、汗液与摩擦、化妆品/肥皂/纤维等接触性刺激、尘螨/真菌/花粉等吸入或接触过敏原、酒精与辛辣刺激饮食、熬夜与情绪紧张。
- 环境与习惯:高温高湿、通风不良、桑拿与游泳等可加重或诱发。
规范治疗路径

- 一般管理:保护皮肤屏障(润肤、减少清洁频次与水温)、避免抓挠与摩擦、穿宽松纯棉衣物、保持居家干燥通风、减少可疑过敏原与刺激物暴露。
- 局部用药:急性期无渗出可用炉甘石洗剂;渗出多可用3%硼酸溶液湿敷;亚急性/慢性期在医师指导下短期使用糖皮质激素乳膏(如糠酸莫米松、丙酸氟替卡松),或选择钙调神经磷酸酶抑制剂(如他克莫司、吡美莫司)以减少激素副作用;伴明显皮肤干燥可加用尿素软膏或水杨酸软膏;出现继发感染时短期配合莫匹罗星或夫西地酸等抗生素外用。
- 系统治疗:瘙痒明显可短期口服抗组胺药(如西替利嗪、氯雷他定、依巴斯汀);病情较重或广泛者可短期口服糖皮质激素;顽固病例在专科评估下可选用环孢素、甲氨蝶呤等免疫抑制剂;部分慢性顽固性患者可辅以紫外线光疗。
不同阶段的用药与护理对比
| 病程阶段 | 典型表现 | 一线局部治疗 | 辅助护理 | 避免事项 |
|---|---|---|---|---|
| 急性期 | 红斑、丘疹、丘疱疹,抓破后渗液/糜烂/结痂,瘙痒剧烈 | 炉甘石洗剂;渗出多时3%硼酸湿敷 | 温和清洁、充分润肤、减少摩擦 | 热水烫洗、抓挠、强刺激清洁剂 |
| 亚急性期 | 小丘疹、结痂、鳞屑,少量疱疹/糜烂,瘙痒持续 | 糖皮质激素乳膏(如糠酸莫米松);必要时他克莫司/吡美莫司 | 持续保湿、减少出汗与摩擦 | 频繁更换刺激性外用药 |
| 慢性期 | 皮肤肥厚、粗糙、苔藓样变,对称分布,瘙痒反复 | 他克莫司/吡美莫司;尿素/水杨酸软膏软化角质 | 夜间瘙痒管理、衣物减压 | 长时间热水浸泡、紧身衣物 |
| 伴感染 | 脓疱、渗液加重、疼痛 | 抗生素外用(如莫匹罗星/夫西地酸) | 保持干燥、避免封闭敷料过久 | 自行长期用抗生素或激素 |
说明:药物选择与疗程需由皮肤科医师结合部位(如腹部薄嫩皮肤)、皮损形态与合并症个体化制定。
生活方式与复发管理
- 衣:选择宽松、柔软、透气的纯棉衣物,勤洗勤换,洗后充分漂洗与日晒。
- 食:饮食清淡,减少酒精、辛辣与个体可疑致敏食物(如羊肉、牛肉、海鱼、芒果、草莓、花生等),以实际诱发情况为准,避免盲目“全禁”。
- 住:保持干燥通风,定期清洁,减少尘螨/真菌与化学刺激物暴露;避免桑拿、游泳等加重因素。
- 行:外出注意防晒与防虫,减少花粉、尘螨等过敏原接触;规律作息,管理压力与情绪。
就医时机与常见误区
- 及时就医:皮损范围广、反复发作、夜间瘙痒影响睡眠;出现渗液/脓液、明显疼痛、发热等感染迹象;累及面部、手部、皮肤皱褶等功能或美观重要部位;孕期、婴幼儿或合并基础疾病(如糖尿病、甲状腺疾病)者。
- 常见误区:追求“速效根治”而滥用激素或频繁更换药物;过度“忌口”导致营养不良;忽视润肤与屏障修复;症状缓解即擅自停药导致快速复发。
- 提示:腹部皮肤较薄嫩,激素类药膏宜选中低效、短期、薄涂并遵医嘱;任何药物与光疗均需在皮肤科医师指导下进行。
医疗安全提示
本内容为健康科普,不能替代医生面对面诊疗与处方。涉及药物名称、剂量、疗程与光疗等,请以专业医师个体化建议为准;如出现加重、感染或全身不适,请尽快就医。
