3.7 mmol/L(早餐)不属于糖尿病,属于偏低或可能正常的血糖值,需要结合测量条件与症状综合判断。
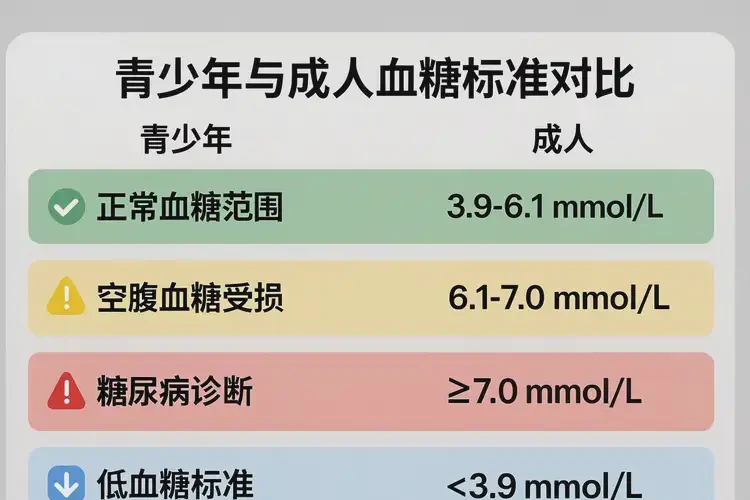
对青少年而言,单次测得早餐血糖为3.7 mmol/L并不满足糖尿病的诊断阈值。糖尿病的判定依据为:空腹血糖≥7.0 mmol/L,或口服葡萄糖耐量试验(OGTT)2小时血糖≥11.1 mmol/L,或随机血糖≥11.1 mmol/L(伴典型症状),或糖化血红蛋白(HbA1c)≥6.5%;无典型症状时通常需在不同日重复确认。青少年与成人的诊断标准一致。就早餐情境看,若距上一餐超过8小时,该数值低于常见成人空腹血糖参考下限(约3.9–6.1 mmol/L),提示偏低;若距上一餐较近或属于餐后早期,则未必异常。儿童青少年空腹血糖常见参考范围约3.9–6.1 mmol/L或3.8–6.1 mmol/L,低于2.2 mmol/L才明确为低血糖,因此3.7 mmol/L多属边缘偏低或轻度低血糖,需结合症状与复测判断。
一、血糖数值的正确解读
- 测量条件决定解读方向
明确“早餐血糖”的具体含义:是否为真正的空腹(至少8小时未进食)、是否为餐后时间点的即时血糖、是否使用家用血糖仪(易受操作与试纸影响)或静脉血浆葡萄糖(更准确)。不同条件对应不同参考区间与结论。
- 测量条件决定解读方向
- 与诊断阈值对比
糖尿病的核心是“高值达到阈值”,而非“低值”。只要未达到空腹≥7.0 mmol/L、OGTT 2小时≥11.1 mmol/L、随机≥11.1 mmol/L(伴症状)或HbA1c ≥6.5%,就不能诊断为糖尿病。
- 与诊断阈值对比
- 青少年与成人标准一致
年龄不改变诊断阈值;儿童青少年出现高血糖时同样按上述阈值判定,并关注是否为1型或其他特殊类型。
- 青少年与成人标准一致

二、常见血糖状态一览
| 状态 | 判定阈值或范围 | 临床提示 |
|---|---|---|
| 正常空腹血糖(成人) | 3.9–6.1 mmol/L | 多数实验室与临床采用 |
| 正常空腹血糖(儿童青少年) | 3.8–6.1 mmol/L 或 3.9–6.1 mmol/L | 参考范围略有差异 |
| 空腹血糖受损(IFG) | 6.1–<7.0 mmol/L | 糖尿病前期,需要干预与随访 |
| 糖耐量减低(IGT) | OGTT 2小时 7.8–<11.1 mmol/L | 糖尿病前期,需要干预与随访 |
| 糖尿病诊断阈值 | 空腹≥7.0;OGTT 2小时≥11.1;随机≥11.1(伴症状);或HbA1c ≥6.5% | 无典型症状者通常需复测确认 |
| 低血糖(明确) | <2.2 mmol/L | 明确低血糖,需紧急处理 |
| 边缘偏低 | 约2.2–3.9 mmol/L | 结合症状、进食间隔与复测判断 |
注:不同机构与实验室参考区间可能略有差异,临床解读以本地实验室参考为准。
三、早餐测得3.7 mmol/L的常见原因与处理
- 常见原因
与上一餐间隔较长、夜间或清晨未进食、剧烈运动后、进食不足或延迟、紧张焦虑、饮酒(少见青少年)、发热感染等应激状态,以及少见的胰岛素相关原因(如胰岛素自身免疫、胰岛素瘤等)均可导致偏低或边缘偏低。
- 常见原因
- 立即应对
出现心悸、出汗、手抖、饥饿、乏力、头晕等不适时,优先进行“快速纠正”:摄入约15 g快速碳水(如葡萄糖片或含糖饮料少量),15分钟后复测;症状缓解后加一份含蛋白与复杂碳水的加餐(如牛奶+全麦面包),防止反跳性血糖波动。
- 立即应对
- 何时就医
若低血糖反复或无明显诱因;伴体重下降、多饮多尿、频繁夜尿等;或家族中有1型糖尿病史、自身抗体筛查阳性等,应尽快就诊内分泌科,完善空腹血糖、OGTT、HbA1c、胰岛素/C肽、尿酮、肝肾功能、腹部影像等评估,明确是否存在胰岛素相关或其他病因。
- 何时就医
- 预防与日常管理
规律三餐与加餐、避免空腹高强度运动、运动前适量摄入碳水、携带快速糖源、记录血糖与症状、使用家用血糖仪时规范采血与保存试纸。对生长发育期的青少年,血糖管理应在避免低血糖的前提下个体化设定目标,兼顾学习与运动需求。
- 预防与日常管理
对青少年而言,3.7 mmol/L更多提示偏低或边缘偏低而非糖尿病。把握“是否达到糖尿病阈值”的核心原则,结合测量条件、症状与复测结果进行判断,并在需要时及时就医评估,有助于准确识别风险、避免过度焦虑与误判。


