16.2 mmol/L已达到糖尿病的诊断阈值,无论发生在晚上还是白天;仅凭一次读数不能直接“定性”为哪一型,仍需按规范完成确诊流程。对老年人而言,该数值属于明显高血糖,应尽快就医评估与处理。
血糖16.2 mmol/L的意义与风险

若发生在空腹状态(≥8小时未进食),已达糖尿病诊断阈值(空腹血糖≥7.0 mmol/L);若发生在餐后或任意时间,也已达到糖尿病诊断阈值(随机血糖≥11.1 mmol/L;或OGTT 2小时血糖≥11.1 mmol/L)。仅凭一次读数不能判断糖尿病类型(1型、2型、特殊类型或妊娠期糖尿病),类型需结合起病年龄、胰岛功能、体重与家族史等综合评估。老年人出现如此高的血糖,应警惕急性并发症风险,如高渗高血糖综合征、糖尿病酮症酸中毒,尤其伴有多饮、多尿、体重下降或恶心、呕吐、呼吸带烂苹果味等表现时需立即就医。
老年人血糖参考范围与控制目标

- 诊断阈值与年龄无关;老年人与其他年龄段的诊断标准一致。
- 日常控制目标需个体化,高龄或合并心脑血管疾病、肾病、眼底病变者,控制目标通常较一般成人适度放宽,以平衡低血糖风险与并发症风险。
| 指标 | 诊断阈值 | 一般成人参考范围 | 老年人常见控制目标(个体化) |
|---|---|---|---|
| 空腹血糖 | ≥7.0 mmol/L | 3.9–6.1 mmol/L | 约6.5–7.5 mmol/L |
| 餐后2小时血糖 | ≥11.1 mmol/L | ≤7.8 mmol/L | 8–10 mmol/L |
| 随机血糖 | ≥11.1 mmol/L(伴典型症状) | — | 尽量避免接近或超过16.2 mmol/L |
| 糖化血红蛋白(HbA1c) | ≥6.5%(部分机构用于诊断) | — | 多以<7%为一般目标;高龄/合并症者可适度放宽 |
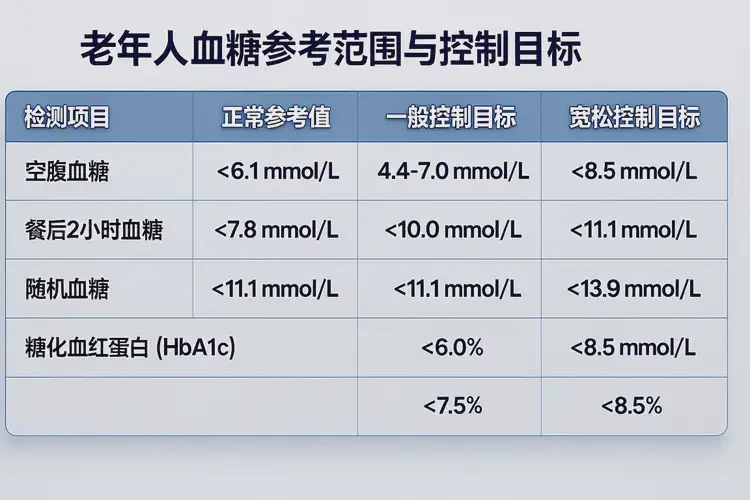
注:诊断阈值与参考范围来自权威标准与临床共识;老年人控制目标为常见临床实践,需由医生结合个体情况确定。
何时需要紧急处理与就医

- 血糖≥16 mmol/L且伴有明显不适(如持续高血糖症状、恶心呕吐、呼吸异常、意识改变)或感染、手术、心脑血管事件等应激状态时,建议立即就医或急诊评估,必要时住院观察与治疗。若无明显不适,也应尽快门诊就诊,由医生评估并完善检查。
- 如无明显症状但读数达到诊断阈值,应尽快完成复测与规范诊断流程(见下一节)。
下一步检查与处理建议
- 复测与确诊:在无典型症状时,需在另一天再次测定以确认;诊断可采用空腹血糖、OGTT 2小时血糖或糖化血红蛋白(部分机构采用)等指标,满足诊断阈值即可确诊糖尿病。
- 分型与评估:结合起病特点、胰岛功能、体重与并发症等进行分型;完善空腹与餐后血糖曲线、尿酮/血酮、电解质、肾功能、眼底与足部检查等,评估并发症风险。
- 治疗与生活方式:在医生指导下制定个体化方案,包括医学营养治疗(控制总能量与碳水化合物、合理分配三餐、增加膳食纤维)、规律运动、体重管理、血糖监测与药物治疗(口服降糖药或胰岛素等)。老年人应避免过度严格控糖,以降低低血糖风险。
医学安全提示:本文为健康科普,不能替代医生面诊与个体化诊疗;如出现不适或血糖持续接近或超过16.2 mmol/L,请尽快就医。
