多数中学生在腹部出现的湿疹通过规范治疗和护理可在数周到数月内明显好转或临床治愈,但存在复发可能;若为慢性湿疹或反复接触诱因,完全根治较困难,需要长期管理。
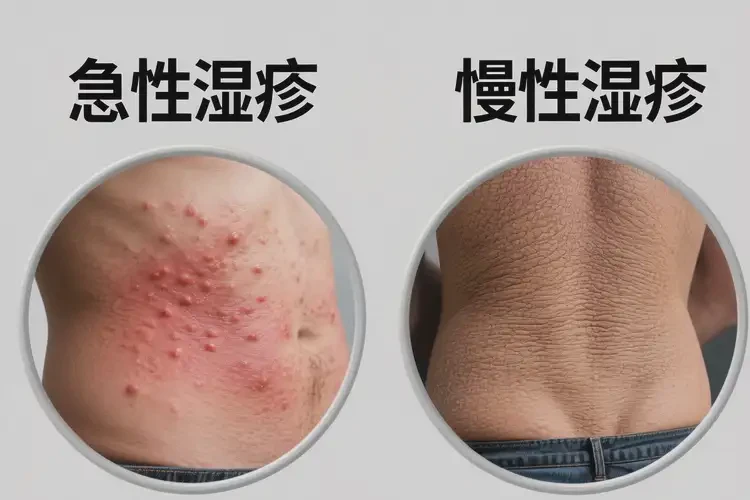
中学生腹部湿疹属于常见的炎症性皮肤病,表现为红斑、丘疹、瘙痒,有时伴渗出或皮肤肥厚。在青少年阶段,若能及时去除诱因、修复皮肤屏障并规范用药,多数病例可在数周到数月控制症状并达到临床治愈;但慢性或反复型病例往往需要更长时间的管理与随访,以降低复发频率与强度。

一、病因与典型表现
- 常见诱因:包括遗传易感、内分泌与代谢改变、慢性感染灶等内在因素,以及食物(如鱼、虾、芒果)、吸入物、动物皮毛、生活环境等外在因素;搔抓、热水烫洗可明显加重皮损与瘙痒。
- 皮损与症状:多在腹部出现红斑基础上粟粒大小丘疹/丘疱疹,可融合成片、边界不清,瘙痒剧烈,影响睡眠与学习。
- 鉴别提示:青少年腹部“小疙瘩”亦可能为痤疮、毛囊炎、荨麻疹等,需结合分布、形态与伴随症状综合判断,必要时就医明确诊断。
二、治疗路径与常用药物
- 基础护理:保持皮肤滋润与屏障修复,规律涂抹润肤乳/霜;穿纯棉、宽松衣物,减少摩擦;避免搔抓与热水烫洗;饮食上忌辛辣与酒精。
- 外用药物:急性期有渗出可先行冷湿敷(如复方黄柏洗液);随后短期、薄涂糖皮质激素乳膏(如糠酸莫米松乳膏、地奈德乳膏、氢化可的松乳膏),必要时与润肤剂交替;渗出期可在医师指导下配合紫草油等外用。
- 口服药物:瘙痒明显可短期口服抗组胺药(如依巴斯汀、西替利嗪、氯雷他定、盐酸苯海拉明);部分病例可在医师指导下加用复方甘草酸苷片等。
- 顽固或反复发作:可评估紫外线疗法;对肥厚、苔藓样变的慢性皮损,短期使用强效糖皮质激素(如复方丙酸氯倍他索软膏)并联合润肤与止痒治疗。
- 用药安全:外用激素遵循“短期、少量、局部”原则,避免长期连续大面积使用;所有药物需遵医嘱,如出现刺激、灼热、过敏应停用并就医。

三、恢复时间与复发管理
- 恢复预期:多数急性腹部湿疹在1–2周可明显好转,半个月到1个月多能康复;慢性或反复型常需数周到数月管理,个体差异较大。
- 复发因素:过敏原持续暴露、皮肤屏障受损、精神压力、睡眠不足、季节变化(如冬季干燥)等均可诱发或加重。
- 随访建议:症状控制后继续润肤与诱因管理;若反复加重或影响学习生活,应复诊评估并调整方案。

四、家庭护理与生活方式
- 皮肤护理:沐浴后3分钟内全身涂抹润肤剂;选用温和、无香精清洁产品;避免频繁或长时间热水清洗。
- 衣物与摩擦:贴身衣物选纯棉、宽松,腰带、松紧带处加柔软衬垫,减少摩擦。
- 饮食与作息:保持规律作息与充足睡眠;饮食清淡,对已知过敏食物(如鱼、虾、芒果等)谨慎;避免酒精与辛辣。
- 学习与环境:减少久坐与出汗闷热;教室或卧室保持适宜温湿度与通风。
五、就医时机与鉴别诊断
- 及时就医:皮损范围迅速扩大、渗出明显或伴疼痛/发热;夜间瘙痒严重影响睡眠与学习;出现继发感染迹象(如脓液、结痂增多);规范护理与外用药1–2周仍无改善或反复发作。
- 鉴别诊断:需与痤疮、毛囊炎、荨麻疹、接触性皮炎等区分;必要时行皮肤科专科评估以明确病因并制定个体化治疗。
对中学生而言,腹部湿疹并非疑难重症,关键在于规范治疗+持续保湿+避免诱因。急性期多在数周内控制,慢性或反复型则需更长管理周期与良好依从性。通过医患配合与家庭护理,绝大多数患者能够获得长期稳定的控制与良好的生活质量。本内容为健康科普,不能替代医生面诊与处方,如症状明显或反复,请及时就医。
